Искусственная вентиляция лёгких после операции
Искусственная вентиляция легких: особенности проведения процедуры новорожденному или взрослому и где купить ручной аппарат для этого
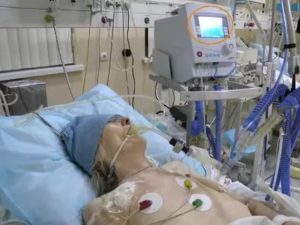
При нарушении дыхания у больного проводится искусственная вентиляция легких или ИВЛ.
Ее применяют для жизнеобеспечения, когда пациент не может самостоятельно дышать или когда лежит на операционном столе под анестезией, которая вызывает нехватку кислорода.
Подключение к аппарату искусственной вентиляции легких — показания и проведение
Выделяют несколько видов ИВЛ – от простой ручной до аппаратной. С первой может справиться практически любой человек, вторая – требует понимания устройства и правил применения медицинского оборудования
Что такое искусственная вентиляция легких
В медицине под ИВЛ понимают искусственное вдувание воздуха в легкие с целью обеспечения газообмена между окружающей средой и альвеолами.
Применяться искусственная вентиляция может в качестве меры реанимации, когда у человека серьезные нарушения самостоятельного дыхания, или в качестве средства для защиты от нехватки кислорода.
Последнее состояние возникает при анестезии или заболеваниях спонтанного характера.
Формами искусственной вентиляции являются аппаратная и прямая. Первая использует газовую смесь для дыхания, которая закачивается в легкие аппаратом через интубационную трубку.Прямая подразумевает ритмичные сжимания и разжимания легких для обеспечения пассивного вдоха-выдоха без использования аппарата. Если применяется «электрическое легкое», мышцы стимулируются импульсом.
Показания для ИВЛ
Для проведения искусственной вентиляции и поддержания нормального функционирования легких существуют показания:
- внезапное прекращение кровообращения;
- механическая асфиксия дыхания;
- травмы грудной клетки, мозга;
- острое отравление;
- резкое снижение артериального давления;
- кардиогенный шок;
- астматический приступ.
После операции
Интубационную трубку аппарата искусственной вентиляции вставляют в легкие пациента в операционной или после доставки из нее в отделение интенсивной терапии или палату наблюдения за состоянием больного после наркоза. Целями и задачами необходимости ИВЛ после операции считаются:
- исключение откашливания мокроты и секрета из легких, что снижает частоту инфекционных осложнений;
- уменьшение потребности в поддержке сердечно-сосудистой системы, снижение риска нижнего глубокого венозного тромбоза;
- создание условий для питания через трубку для снижения частоты расстройства ЖКТ и возвращения нормальной перистальтики;
- снижение отрицательного влияния на скелетную мускулатуру после длительного действия анестетиков;
- быстрая нормализация психических функций, нормализация состояния сна и бодрствований.
При пневмонии
Если у больного возникает тяжелая пневмония, это быстро приводит к развитию острой дыхательной недостаточности. Показаниями применения искусственной вентиляции при этой болезни считаются:
- нарушения сознания и психики;
- снижение артериального давления до критического уровня;
- прерывистое дыхание более 40 раз в минуту.
Проводится искусственная вентиляция на ранних стадиях развития заболевания, чтобы увеличить эффективность работы и снизить риск летального исхода. ИВЛ длится 10-14 суток, через 3-4 часа после ввода трубки делают трахеостомию.
Если пневмония носит массивный характер, ее проводят с положительным давлением к концу выдоха (ПДКВ) для лучшего распределения легких и уменьшения венозного шунтирования.
Вместе с вмешательством ИВЛ проводится интенсивная терапия антибиотиками.
При инсульте
Подключение ИВЛ при лечении инсульта считается реабилитационной мерой для больного и назначается при показаниях:
- внутреннее кровотечение;
- поражение легких;
- патология в области дыхательной функции;
- кома.
При ишемическом или геморрагическом приступе наблюдается затрудненное дыхание, которое восстанавливается аппаратом ИВЛ с целью нормализации утраченных функций мозга и обеспечения клеток достаточным количеством кислорода.
Ставят искусственные легкие при инсульте на срок до двух недель. За это время проходит изменение острого периода заболевания, снижается отечность мозга. Избавиться от ИВЛ нужно по возможности, как можно раньше.
Виды ИВЛ
Современные методы искусственной вентиляции разделяют на две условные группы. Простые применяются в экстренных случаях, а аппаратные – в условиях стационара. Первые допустимо использовать при отсутствии у человека самостоятельного дыхания, у него острое развитие нарушения ритма дыхания или патологический режим. К простым методикам относят:
- Изо рта в рот или изо рта в нос – голову пострадавшего запрокидывают назад до максимального уровня, открывают вход в гортань, смещают корень языка. Проводящий процедуру становится сбоку, рукой сжимает крылья носа больного, отклоняя голову назад, другой рукой держит рот. Глубоко вдохнув, спасатель плотно прижимает губы ко рту или носу больного и резко энергично выдыхает. Больной должен выдохнуть за счет эластичности легких и грудины. Одновременно проводят массаж сердца.
- Использование S-образного воздуховода или мешка Рубена. До применения у больного нужно очистить дыхательные пути, после чего плотным образом прижать маску.
Режимы ИВЛ в реанимации
Аппарат искусственного дыхания применяется в реанимации и относится к механическому методу ИВЛ. Он состоит из респиратора и интубационной трубки или трахеостомической канюли.
Для взрослого и ребенка применяют разные аппараты, отличающиеся размером вводимого устройства и настраиваемой частотой дыхания.
Аппаратная ИВЛ проводится в высокочастотном режиме (более 60 циклов в минуту) с целью уменьшения дыхательного объема, снижения давления в легких, адаптации больного к респиратору и облегчения притока крови к сердцу.
Методы
Высокочастотная искусственная вентиляция делится на три способа, применяемые современными врачами:
- объемная – характеризуется частотой дыхания 80-100 в минуту;
- осцилляционная – 600-3600 в минуту с вибрацией непрерывного или прерывистого потока;
- струйная – 100-300 в минуту, является самой популярной, при ней в дыхательные пути с помощью иглы или тонкого катетера вдувается кислород или смесь газов под давлением, другие варианты проведения – интубационная трубка, трахеостома, катетер через нос или кожу.
Помимо рассмотренных способов, отличающихся по частоте дыхания, выделяют режимы ИВЛ по типу используемого аппарата:
- Автоматический – дыхание пациента полностью подавлено фармакологическими препаратами. Больной полностью дышит при помощи компрессии.
- Вспомогательный – дыхание человека сохраняется, а подачу газа осуществляют при попытке сделать вдох.
- Периодический принудительный – используется при переводе от ИВЛ к самостоятельному дыханию. Постепенное уменьшение частоты искусственных вдохов заставляет пациента дышать самому.
- С ПДКВ – при нем внутрилегочное давление остается положительным по отношению к атмосферному. Это позволяет лучше распределять воздух в легких, устранять отеки.
- Электростимуляция диафрагмы – проводится через наружные игольчатые электроды, которые раздражают нервы на диафрагме и заставляют ее ритмично сокращаться.
Аппарат ИВЛ
В режиме реанимации или постоперационной палате используется аппарат искусственной вентиляции легких. Это медицинское оборудование нужно для подачи газовой смеси из кислорода и сухого воздуха в легкие.
Используется принудительный режим с целью насыщения клеток и крови кислородом и удаления из организма углекислого газа. Сколько разновидностей аппаратов ИВЛ:
- по виду применяемого оборудования – интубационная трубка, трахеостома, маска;
- по применяемому алгоритму работы – ручной, механический, с нейроконтролируемой вентиляцией легких;
- по возрасту – для детей, взрослых, новорожденных;
- по приводу – пневмомеханический, электронный, ручной;
- по назначению – общего, специального;
- по применяемой сфере – отделение интенсивной терапии, реанимации, послеоперационное отделение, анестезиологии, новорожденных.
Техника проведения искусственной вентиляции легких
Для выполнения искусственной вентиляции врачи используют аппараты ИВЛ. После осмотра больного доктор устанавливает частоту и глубину вдохов, подбирает газовую смесь.
Газы для постоянного дыхания подаются через шланг, связанный с интубационной трубкой, аппарат регулирует и держит под контролем состав смеси. Если используется маска, закрывающая нос и рот, аппарат снабжается сигнализационной системой, оповещающей о нарушении процесса дыхания.
При длительной вентиляции интубационная трубка вставляется в отверстие через переднюю стенку трахеи.
Проблемы в ходе искусственной вентиляции легких
После установки аппарата искусственной вентиляции и в ходе его функционирования могут возникнуть проблемы:
- Наличие борьбы пациента с аппаратом ИВЛ. Для исправления устраняют гипоксию, проверяют положение вставленной эндотрахеальной трубки и саму аппаратуру.
- Десинхронизация с респиратором. Приводит к падению дыхательного объема, неадекватной вентиляции. Причинами считаются кашель, задержка дыхания, патологии легких, спазмы в бронхах, неправильно установленный аппарат.
- Высокое давление в дыхательных путях. Причинами становятся: нарушение целостности трубки, бронхоспазмы, отек легких, гипоксия.
Отлучение от искусственной вентиляции легких
Применение ИВЛ может сопровождаться травмами из-за повышенного давления, пневмонии, снижения работы сердца и прочих осложнений. Поэтому важно прекратить искусственную вентиляцию как можно быстрее с учетом клинической ситуации. Показанием для отлучения является положительная динамика выздоровления с показателями:
- восстановление дыхания с частотой менее 35 в минуту;
- минутная вентиляция сократилась до 10 мл/кг или меньше;
- у пациента нет повышенной температуры или инфекции, апноэ;
- показатели крови стабильны.
Перед отлучением от респиратора проверяют остатки мышечной блокады, сокращают до минимума дозу успокаивающих препаратов. Выделяют следующие режимы отлучения от искусственной вентиляции:
- тест на спонтанное дыхание – временное отключение аппарата;
- синхронизация с собственной попыткой вдоха;
- поддержка давления – аппарат подхватывает все попытки вдоха.
Если у больного наблюдаются следующие признаки, его невозможно отключить от искусственной вентиляции:
- беспокойство;
- хронические боли;
- судороги;
- одышка;
- снижение дыхательного объема;
- тахикардия;
- повышенное давление.
Последствия
После использования аппарата ИВЛ или другого метода искусственной вентиляции не исключены побочные эффекты:
- бронхиты, пролежни слизистой бронхов, свищи;
- пневмония, кровотечения;
- снижение давления;
- внезапная остановка сердца;
- мочекаменная болезнь (на фото);
- психические нарушения;
- отек легких.
Осложнения
Не исключены и опасные осложнения ИВЛ во время применения специального аппарата или длительной терапии при помощи него:
- ухудшение состояния больного;
- потеря самостоятельного дыхания;
- пневмоторакс – скопление жидкости и воздуха в плевральной полости;
- сдавливание легких;
- соскальзывание трубки в бронхи с образованием раны.
Источник:
Принципы реанимации у детей: ИВЛ и НМС
Под реанимацией понимают восстановление жизнедеятельности при полной остановке сердца и дыхания. Возобновление сердечной деятельности и дыхания еще не означает окончательного оживления. Более сложно дальнейшее лечение, направленное на полное восстановление всех функций организма, главным образом центральной нервной системы.
Простыми методами восстановления сердечной деятельности и дыхания должны владеть все врачи, средний медицинский персонал и даже некоторые организованные группы населения. Объясняется это тем, что клетки коры головного мозга без кислорода погибают в обычных условиях через 3—5 мин.
Источник: https://kashmu.ru/lekarstva-i-preparaty/kogda-provoditsya-iskusstvennaya-ventilyatsiya-legkih.html
Искусственная вентиляция легких: что такое ИВЛ, техника проведения и осложнения
Жизнь и здоровье человека – самые большие ценности на Земле. Никакие богатства и материальные вещи не помогут вернуть утрату близкого человека. Существует множество экстренных ситуаций и состояний здоровья, напрямую угрожающих человеческой жизни (аварии, чрезвычайные происшествия, внезапная остановка дыхания или сердца).
В таких случаях огромное значение имеют своевременные реанимационные действия. До приезда скорой помощи их часто вынуждены оказывать очевидцы на месте происшествия. Любое промедление грозит смертельным исходом.
Одной из главных составляющих реанимации является искусственная вентиляция легких – поддержание в организме человека жизни путем вдувания воздуха.
- Режимы проведения процедуры
- Виды оборудования для ИВЛ
Основные показания и способы проведения ИВЛ
Искусственная вентиляция легких проводится по жизненным показаниям. Реанимационные действия следует начинать только при наличии совокупности признаков, указывающих на клиническую смерть. Если присутствует хотя бы 1 признак жизни, ИВЛ проводить запрещено.
Признаками клинической смерти можно считать:
- отсутствие дыхания (легко определить с помощью зеркала),
- отсутствие сознания (человек не реагирует на голос),
- отсутствие пульса на сонной артерии (расположить 3 пальца с левой и правой стороны шеи на уровне кадыка),
- зрачок не реагирует на свет (определяется направленным пучком света).
Способы искусственной вентиляции легких относятся к экстренным и их применение предполагает достижение главной цели – возвращение человека к жизни, что возможно лишь при:
- восстановлении сердцебиения и дыхания,
- улучшении кислородного обмена,
- предотвращении гибели мозговых клеток.
Искусственная вентиляция легких чаще всего необходима при:
- инсульте,
- черепно-мозговых травмах,
- утоплении,
- массивных кровотечениях,
- травматическом шоке,
- отеке легких,
- апноэ,
- лекарственном отравлении и передозировке,
- отравлении газом и дымом,
- судорогах и при эпилептическом приступе,
- тяжелых формах пневмонии (в комплексном лечении),
- трахеобронхиальной непроходимости.
Итак, что такое искусственная вентиляция легких?
Естественный газообмен легких представляет собой смену вдохов (фаз высокого объема) и выдохов (фаз низкого объема), искусственный – восстановление данной способности человеческого организма посредством посторонней помощи.
Методика проведения искусственной вентиляции легких предполагает проведение реанимационных действий в строго определенной последовательности, которую нельзя нарушать. Существует несколько техник ИВЛ, каждая из которых имеет свой порядок проведения (Табл. 1).
Таблица 1 – Методы искусственной вентиляции легких
| Рот в рот |
|
| Рот в нос | Производите те же действия, что и при предыдущей технике с одним отличием: делайте вдохи в нос пострадавшего при плотно закрытом рте. Методика актуальна при травмах челюсти, судорогах и спазмах. |
| Использование С-образной трубки |
|
Данные техники применимы до оказания медицинской помощи, не требуют специального медицинского образования и просты в исполнении.
Аппаратные режимы и типы искусственной вентиляции легких
Аппаратная вентиляция легких проводится только специалистами при помощи специальной аппаратуры в условиях стационара после проведения клинических исследований: измерения частоты дыхания, наличия сознания, измерения дыхательного объема. Типы ИВЛ, проводимой при использовании аппаратуры, классифицируются по механизму действия (Табл. 2).
Таблица 2 – Типы аппаратной искусственной вентиляции легких
| ИВЛ с контролем по объему | Представляет собой доставку фиксированного объема воздуха в легкие, независимо от респираторного давления | Гипоксемическая дыхательная недостаточность |
| ИВЛ с контролем давления | Объем воздуха не фиксированный, а зависит от разницы между рабочим давлением аппарата и давлением в легких пациента, а также от длительности вдоха и дыхательных усилий человека | Бронхоплевральный свищ, детский возраст (пациентам, которым не могут обеспечить герметичность) |
Режимы проведения процедуры
Режимы искусственной вентиляции легких различаются по способу применения оборудования:
- Контролируемая (принудительная) ИВЛ – все параметры (объем воздуха, частота дыхания, давление в легких) задает аппарат. Актуальна для пациентов с отсутствием дыхания.
- Синхронизированная принудительная ИВЛ – искусственное обеспечение дыхания с помощью инспираторного либо потокового триггера, которые реагируют на инспираторные попытки больного.
- Вспомогательная ИВЛ , специальное оборудование учитывает инициацию вдоха пациента, скорость потока и смену вдохов и выдохов.
- ИВЛ с поддержкой давлением – весь дыхательный процесс (частота дыхания, время вдоха, объем воздуха) контролируется самим человеком. Данный режим предотвращает у пациента развитие атрофии дыхательных мышц.
- ИВЛ с постоянным положительным давлением – обеспечение давления в легких с помощью дыхательной лицевой маски.
- Синхронизированная перемежающаяся принудительная ИВЛ – реагирование не на каждую попытку больного сделать вдох, а на такие попытки в течение определенного времени (триггерное окно). При отсутствии дыхательных попыток, аппарат осуществляет принудительный вдох в легкие больного.
- Автоматическая компенсация сопротивления эндотрахеальной трубки – дополнительный режим, используемый при сохранности спонтанного дыхания. Нужна для определения способности человека дышать самостоятельно после перевода на самостоятельное дыхание.
Преимуществом вспомогательной вентиляции является синхронизация работы оборудования и человека, возможность отказаться от применения успокоительных и снотворных средств при осуществлении реанимации.
Данный режим реагирует на изменения в механике легких и комфортен для пациента. Режимы ИВЛ определяются в зависимости от следующих факторов:
- наличие (отсутствие) самостоятельного дыхания,
- недостаточность дыхательной деятельности,
- апноэ (остановка дыхания),
- гипоксия (кислородное голодание организма).
Виды оборудования для ИВЛ
В современной реанимационной практике широко используются следующие аппараты искусственного дыхания, осуществляющие принудительную доставку кислорода в дыхательные пути и удаление углекислого газа из легких:
- Респиратор. Это устройство, применяемое в целях длительной по времени реанимации (от нескольких месяцев до нескольких лет). Модели: Лада, Фаза 3-С, ДП – 8, Спирон. Большинство из них регулируются по объему и работают от электричества. Респиратор Лада работает от баллона со сжатым кислородом и применяется для машин скорой помощи. По способу действия делятся на:
- респираторы наружного действия через лицевую маску,
- респираторы внутреннего действия через эндотрахеальную трубку,
- электростимуляторы.
Данный аппарат позволяет обеспечивать такие показания: частоту дыхания (60 уд. в минуту), оптимальное давление, увлажнение вдыхаемой газовой смеси, полноценную стерильность процесса, бесперебойность работы, возможность ручной вентиляции.
- Высокочастотная аппаратура для ИВЛ. Облегчает привыкание больного к аппарату, значительно снижает дыхательный объем и внутригрудное давление, а также облегчает приток крови к сердцу (Табл. 3).
Таблица 3 – Действие высокочастотной аппаратуры для ИВЛ
| 90 (частота дыхания в минуту) | 600-3500 | 200 |
Возможные осложнения ИВЛ и проведение у новорожденных
Искусственная вентиляция легких не имеет противопоказаний к применению, кроме наличия инородных тел в дыхательных путях больного. Однако проведение искусственной вентиляции может иметь некоторые негативные последствия. Наиболее часто встречаются следующие осложнения ИВЛ:
- Раздутие желудка воздухом.
- Рвота при введении воздуховода.
- Травма слизистой.
- Перелом шейных позвонков.
- Повреждение легких.
- Пневмония (инфицирование, нарушение дренажа).
- Двусторонний евстахиит (воспаление слизистой оболочки слуховой трубы).
- Пневмоторакс (скопление воздуха или газов в плевральной области).
- Острая эмфизема легких (патология легочной ткани).
- Ателектаз легкого (безвоздушность легочной ткани).
Данный вид реанимации нашел свое применение в неонатальных отделениях и детской реаниматологии. Ее использование показано для:
- Избегания травмы легких.
- Обеспечения газообмена.
- Увеличения объема легких.
- Снижения дыхательной нагрузки.
- Создания комфортных условий ребенку.
- Наполнения легких кислородом.
Абсолютные основы ИВЛ включают в себя:
- отсутствие дыхания,
- судороги,
- пульс менее 100 ударов в минуту,
- стойкий цианоз (посинение кожи и слизистых оболочек ребенка).
Клинические показатели необходимости вентиляции легких:
- артериальная гипотензия,
- кровотечение легкого,
- брадикардия,
- рецидивирующий апноэ,
- пороки развития.
Реанимационные действия проводятся под контролем частоты сердцебиения, частоты дыхания и артериального давления. Во избежание развития пневмонии и трахеобронхита проводят вибрационный массаж груди ребенка, дезинфицирование эндотрахеальной трубки и кондиционирование дыхательной смеси.
У новорожденных используется режим ИВЛ с поддержкой по давлению, который нейтрализует утечку воздуха при вентилировании. Такой режим синхронизирует и поддерживает каждый вздох маленького пациента.
Не меньшей популярностью пользуется синхронизированный режим, позволяющий оборудованию подстроиться под спонтанное дыхание новорожденного.
Это значительно снижает риск развития пневмоторакса и сердечных кровоизлияний.
В настоящее время детские реанимации оснащены неонатальными аппаратами вентиляции, отвечающими всем требованиям детского организма и осуществляющими контроль артериального давления, равномерное распределение кислорода в легких, непрерывность воздушного потока, нейтрализацию утечки воздуха.
Загрузка…
Источник: https://prof-medstail.ru/bolezni-legkih/simptomy-i-lechenie/vosstanovlenie-dyhaniya-posredstvom-iskusstvennoj-ventilyaczii-legkih
Искусственная вентиляция легких после операции
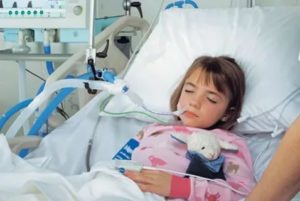
При нарушении дыхания у больного проводится искусственная вентиляция легких или ИВЛ.
Ее применяют, когда пациент не может самостоятельно дышать или когда лежит на операционном столе под анестезией, которая вызывает нехватку кислорода. Выделяют несколько видов ИВЛ – от простой ручной до аппаратной.
С первой может справиться практически любой человек, вторая – требует понимания устройства медицинского оборудования.
Житель Лондона рассказал, как провел десять дней на ИВЛ
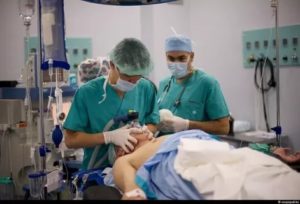
ЛОНДОН, 23 апр — РИА Новости, Денис Ворошилов. Коронавирус стал испытанием для систем здравоохранения всех стран мира.
Вакцин и лекарств от него еще нет, но многие люди с тяжелой формой течения заболевания помещаются под искусственую вентиляцию легких.
О том, какие ощущения человек испытывает, находясь на ИВЛ, и как работают реанимационные отделения в британских государственных больницах, рассказал РИА Новости житель Лондона, проведший 10 дней на ИВЛ.
Знакомство Марка, 36-летнего инженера-проектировщика турбинного оборудования для энергетики, с реанимацией случилось несколько лет назад, до пандемии. Он попал в больницу с несколькими заболеваниями: тяжелым бронхитом и острым аппендицитом, его проперировали, но после выхода из общего наркоза он не смог дышать самостоятельно.
«Я очнулся в постоперационной палате с кислородной маской, врач объяснил что со мной произошло, перевел в обычное отделение и пообещал, что все будет хорошо. Я провел в палате день, кислородной маски у меня уже не было, все было нормально.
Но поздним вечером мне стало трудно дышать и делать вздохи становилось все труднее. Прибежавшие по моему вызову медики подключили меня к прибору с маской CPAP, я дышал с ней ночь, утро и первую половину дня.
Тогда же меня подняли (на последний этаж больницы) в реанимацию», — рассказал Марк.
СРАР (Continuous Positive Airway Pressure) применяется в случаях, когда пациент испытывает затруднения с самостоятельным дыханием, и является способом дыхательной поддержки. На пациента надевается маска, через которую под давлением подается кислород. Применение CPAP является промежуточным шагом между кислородной терапией и ИВЛ.
Под приборами
Первые дни в реанимации Марк помнит смутно — он все еще оправлялся после выхода из наркоза, у него была температура и слабость из-за бронхита, который начали лечить антибиотиками, и беспокойство. Вначале его поместили в так называемый вторичный сектор реанимационного отделения, где находятся больные без прямой угрозы жизни, но за которыми требуется наблюдение.
«Во второй половине дня стало невозможно дышать, я нажал кнопку вызова медперсонала, пульт для этого есть у каждого, кто находится в палате интенсивной терапии.
На мое состояние отреагировали и приборы, к которым я был подключен — раздались громкие сигналы.
Последнее, что помню — у моей кровати моментально возникли врачи и медсестры, хотя еще мгновение назад никого рядом не было», — рассказал собеседник агентства.
Так началась его десятидневная история жизни с аппаратом искусственной вентиляции легких. В случаях, когда пациент не может дышать даже с CPAP, ему в горло вводят трубку, которая снабжает кислородом легкие. Кормят таких пациентов также через трубку, но введенную уже через нос — в нее подаются смеси в консистенции жидкого йогурта. Питание подается с помощью специального устройства.
По словам Марка, определенный дискомфорт от элементов ИВЛ чувствуется, но в его случае (высокая температура и вялость) это не было большой проблемой — он большую часть времени проводил во сне. Питание также не вызывало каких-то эмоций, Марк просто не чувствовал голода, равно как и вкуса.
«Ты чувствуешь, что у тебя в горле что-то есть, не можешь переворачиваться, садиться, вставать. Но я бы не сказал, что меня это раздражало — я настолько плохо себя чувствовал, что постоянно спал. Врачи рассказали, что давали мне седативные средства и специальные медицинские газы, которые снижают тревожность и помогают больше спать», — сказал Марк.
Он рассказал, что не помнит момента, когда его подключали к ИВЛ, так как на время введения трубки от аппарата пациента помещают под общий наркоз и выводят из него, когда позволяют показатели. Таким образом, попадающий под ИВЛ человек уже приходит в сознание с трубкой ИВЛ во рту.
В Британии пациенты под ИВЛ находятся в основной части реанимационного отделения, за каждым из них следят две медсестры. Они каждый час снимают показания приборов, делают анализы, а результаты записывают в ведомость, развернутую на установленном у кровати стенде. Марк описывает работу персонала реанимационной палаты как конвейер, который не останавливается даже ночью.
«Все постоянно в движении. Медсестры постоянно у чьей-то кровати. Врачи появляются реже — или по необходимости — когда принимают пациентов в реанимацию, при изменении состояний — или при обходах. Но они всегда рядом, это заметно.
На посту в центре палаты сидят дежурные медсестры, которые визуально оценивают состояние больных и смотрят, не просят ли они чего.
В моем случае не было случаев, когда я, подняв руку (Марк не мог говорить из-за ИВЛ) долго ждал бы медсестру», — сказал собеседник агентства.
Ночью, по его словам, в отделении остается дежурная бригада врачей и меняется состав медсестер. Но с больными в критическом состоянии манипуляции продолжаются в том же режиме, что и днем: даются необходимые лекарства, проводятся манипуляции, ежечасно снимаются и записываются показания.
В случае с Марком врачи не могли определить причину, по которой он не может дышать. На четвертый день, когда уровень кислорода в крови стал стабильным, было принято решение перевести больного на самостоятельное дыхание, но попытка оказалась неудачной.«Мне говорили, у тебя достаточно кислорода в крови, ты можешь дышать. Но когда вытащили трубку (от аппарата ИВЛ), то дышать я не смог. Меня ввели в медикаментозную кому и вновь подключили к ИВЛ», — рассказал Марк.
Второе интубирование принесло ему дискофморт — болело горло из-за наличия механического предмета и манипуляций, началось раздражение на носу из-за закрепленной трубки для питания. Медики продолжили поиск причин по которым пациент не мог дышать.
«Ко мне приходили специалисты, делали анализы, тесты, несколько раз делали рентген грудной клетки — это когда к твоей кровати привозят аппарат, настраивают, после чего специалист по рентгену кричит на всю палату «X-ray!», а врачи и медсестры убегают в служебное помещение на время снимка. Мне рассказали, что это делается, чтобы избежать переоблучения персонала, так как рентген-аппарат появляется в реанимации довольно часто», — сказал Марк.
Выписали его из реанимации на 13-й день, после того как на 10-й день отключили от ИВЛ.
«Около шести утра вместе с обходом пришел какой-то пожилой врач, мне сказали, что это профессор. Он послушал мою историю от дежурного врача и сказал: «Вынимайте» (трубку от аппарата ИВЛ).
В девять утра меня сняли с ИВЛ, и я вдруг смог дышать сам. Уже на следующий день ко мне пришли две медсестры, специально направленные, чтобы учить меня ходить.
После нескольких дней без движения в кровати ходить пришлось учиться постепенно», — рассказал Марк.
Сервис на уровне
Отвечая на вопрос об ощущениях во время нахождения в реанимации, собеседник агентства пошутил, что это лучшее, что с ним было за всю жизнь. Несмотря на то, что заболевание, из-за которого он не мог дышать после операции, врачи обнаружили спустя полгода, к работе реанимационного отделения претензий у него нет.
«Я нигде не чувствовал себя так спокойно. Да, я волновался о том, смогу ли вообще дышать сам и что со мной, но то как за мной ухаживали, то как врачи меня вновь и вновь возвращали к жизни, потрясло.
Десятки людей находятся постоянно вокруг тебя, ты чувствуешь, что они не просто там сидят, ходят и болтают, они постоянно наблюдают за твоим состоянием и твоими приборами.
Это впечатление на всю жизнь… Я им благодарен», — сказал Марк.
Он рассказал, что в его компании работают выходцы из России, которые тяжело привыкают к особенностям британской системы здравоохранения.
«Вы, россияне, удивляетесь и жалуетесь на то, как тут все работает. Да, вся система настроена на то, чтобы диагностировать наиболее опасные и сложные случаи.
Никто не пойдет с ушибом, болью в спине или головной болью ко врачу, а если требуется специальное лечение, то вас внесут в план, но придется подождать. Но в действительно экстренных случаях система работает быстро и эффективно.А если вы попали в реанимацию и даже лежите с ИВЛ, то, как я убедился на себе, врачи и медсестры сделают все, чтобы вас вытащить. И вы не останетесь один на один со своей ситуацией», — сказал Марк.
Он рассказал, что важным для него был неформальный подход врачей и медсестер к работе. Во время манипуляций они разговаривали с пациентами, что-то рассказывали, шутили, что поддерживало его.
«Когда вы лежите, и из вас торчит куча трубок, когда вы не можете говорить и даже повернуться в кровати, когда врачи говорят, что не могут определить причины невозможности дышать самостоятельно, то это не те обстоятельства, которые придают силы.
Важно, что сотрудники больницы не ограничивались механическим выполнением обязанностей.
Они относились ко мне как члену семьи и обеспечивали комфорт самого высшего — насколько возможно в государственной больнице — уровня», — сказал собеседник агентства, уточнив, что помогли пройти через испытание и родственники, которых в реанимацию пускали в любое время и без ограничений.
Источник: https://ria.ru/20200423/1570445915.html