Заложены пазухи носа чем лечить
Что делать, если забиты пазухи носа, промывание и назальные спреи
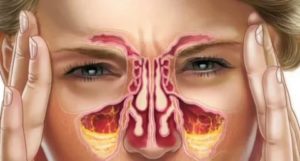
Когда забиты пазухи носа, большинство красок мира исчезают из жизни. Ощущение нехватки воздуха, отсутствие обоняния, изменение голоса – это лишь часть симптомов, сопровождающих инфекционное заболевание.
Что же делать для облегчения состояния.
Медикаментозное лечение
Первым делом нужно повлиять на продукцию экссудата. Для этого применяются противоотечные и сосудосуживающие препараты. В начальной стадии это позволит восстановить естественный отток слизи. Наиболее важное значение имеет терапия, направленная на устранение болезнетворного агента.
При бактериальной природе воспаления назначаются антибиотики. Самолечение недопустимо, при неправильно подобранных методах можно снизить проявление болезни, при этом сохранив источник воспаления и очаг нагноения. Через некоторое время инфекция возродится с новой силой, а риск осложнений возрастет.
Еще одной проблемой может стать скрытое течение при недолеченном процессе, оно проявится уже в виде осложнений.
Подбор лекарственных средств должен производить только врач.
При аллергической природе заполнения носовых пазух слизью необходим прием антигистаминных препаратов.
Очищение пазух в стационаре
В стационаре для промывания чаще всего используют так называемую кукушку (метод Проетца), особенно в детской практике. При назначении этой процедуры врач расскажет, что это такое и каким образом промываются забитые полости гайморовых пазух.
При запущенном гайморите, фронтите единственным действенным способом очищения будет прокол пазух с последующей откачкой гноя и введением асептического раствора. Манипуляция проводится только специалистом и в условиях стационара.
После процедуры дальнейшее лечение идет по общему плану.
Дома
Для облегчения самоочищения забитых пазух есть несколько действенных способов.
- Ингаляции с эфирными маслами эвкалипта, мяты разжижают слизь и способствуют более легком ее отхождению.
- При отсутствии возможности применения ингаляции можно обойтись старым способом. Сварить картофель, поставить кастрюлю на пол. Сесть рядом, накрыться с головой одеялом и толочь картофель в течение 10-15 минут. Такая ингаляция недопустима при наличии гноя в пазухах или высокой температуре тела. Эффективна при первых признаках заболевания.
- Посещение бани в стадии ремиссии после полного уничтожения инфекции способствует облегчению носового дыханию, увлажнению слизистой оболочки носа и разжижению мокроты.
- Утренняя гимнастика способствует включению защитных сил организма, дыхательная – очищению носа и легких.
- Массаж при гайморите полезен с момента снижения температуры для уничтожения воспаления, в начальной стадии и в ремиссии при хроническом гайморите.
Наиболее эффективный метод очищения гайморовых пазух — это промывание.
При показаниях или ощущении забитых пазух можно самостоятельно промыть их в домашних условиях.
Что для этого потребуется:
- Средство для промывания носа (это может быть морская соль, специализированные растворы из аптеки).
- Шприц без иглы или приспособление для промывания носа.
Методика проведения: сидя над раковиной или тазиком, следует голову наклонить вбок, чтобы 1 ноздря располагалась ниже другой. В верхнюю вливается жидкость, которая свободно вытекает через нижнюю. Промыть необходимо оба носовых хода. После процедуры закапать в нос капли аптечные или приготовленные самостоятельно из алоэ, меда, чистотела, лука и других сподручных средств.
При нежелании делать полноценную процедуру промывания следует приготовить солевой раствор, набрать его на ладонь, вдохнуть его через одну ноздрю и высморкать. Повторить через вторую.
Очищение должно проводиться как можно чаще: по мере ощущения забитости пазухи или при затруднении дыхания.
Промывание лобных пазух проводится только в стационаре. Дома можно выполнять освобождение только гайморовых.
Признаки воспаления пазух носа
В зависимости от локализации пораженной пазухи будут отмечаться некоторые различия в симптоматике, но общие признаки одинаковы:
- Головные боли высокой интенсивности, плохо снимающиеся, увеличивающиеся при наклоне вперед.
- Высокая температура тела, сопровождающаяся ознобом или лихорадкой.
- Слабость, быстрая утомляемость, снижение настроения.
- Заложенность носа с обильным выделением экссудата. Цвет соплей меняется в зависимости от степени заболевания: в начальный период они прозрачные, с присоединением инфекции приобретают зеленый оттенок (при бактериальном поражении) или коричневый (при вирусном). Когда начинается нагноение, сопли становятся желтого цвета с сильным гнилостным запахом.
- Визуально можно наблюдать припухлость над пораженной пазухой, покраснение. При постукивании или надавливании отмечается усиление боли.
Гнойное содержимое при нормальной температуре тела – это очень тревожный признак, свидетельствующий о резком снижении иммунитета.
Даже если создается впечатление нормального самочувствия, промедление в начале терапии может отразиться в последующем осложнением, тяжелым затяжным течением и даже стать причиной летального исхода.
Причины
На развитие воспаления пазух большую роль оказывает нарушение оттока слизи при:
- искривлении перегородки носа,
- наличии полипов,
- разрастании аденоидов,
- частых или хронических респираторных инфекциях.
Для профилактики следует своевременно лечить все инфекции организма, кариозные зубы не исключение. Также необходимо укреплять иммунитет всеми возможными методами, избегать переохлаждения и переутомления.
В заключении еще раз хочется выделить основные аспекты:
- При возникновении первых симптомов поражения пазух носа следует как можно раньше обратиться к отоларингологу с целью прохождения полного обследования и получения квалифицированной помощи.
- При самолечении можно получить тяжелые осложнения, способные закончиться летально.
- Переход инфекции в хроническую форму также ничего хорошего не сулит. Даже если не возникло осложнений, хронический процесс трудно поддается лечению.
- Для облегчения симптомов следует проводить симптоматическое лечение с первых минут заболевания. Чем раньше организм получит помощь, тем скорее победит болезнь.
Источник: https://za-rozhdenie.ru/lor/gajmorit/chto-delat-esli-zabity-pazuhi-nosa
Симптомы гайморита у детей или как правильно лечить «сопящие» носики-курносики?
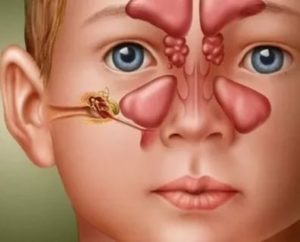
Респираторные заболевания у детей встречаются часто и имеют схожие симптомы. Заложенность носа и выделения, не прекращающиеся больше недели, могут быть признаком гайморита. Воспаление пазух верхней челюсти у ребенка провоцирует появление аденоидов, может вызвать гнойный отит, менингит и другие патологии, опасные для жизни.
Как определить заболевание, его форму и вид
Вокруг носа ребенка находится несколько пазух (синусов) или полостей, покрытых слизистой. При прохождении через них вдыхаемый воздух согревается и увлажняется.
Содержащиеся в воздухе микроорганизмы или аллергены вызывают воспаление слизистой полостей. Начавшийся отек и усиленное выделение слизи затрудняет дыхание, в выделениях размножаются бактерии.
Общее название процесса синусит. Гайморит — одна из его разновидностей, характеризующаяся изменениями гайморовых пазух (синусов, находящихся в верхней челюсти). Воспаление может быть односторонним или затрагивать сразу обе полости. Из-за особенностей анатомического строения у детей чаще поражаются обе гайморовы пазухи.
Заболевание классифицируют по морфологическим изменениям слизистой:
- катаральный — образования отека без выделений;
- гнойный;
- гиперпластический — увеличение слизистой с последующим сужением полостей;
- полипозный — появление в пазухах новообразований;
- атрофический — нарушение функционирования слизистой.
В острой форме гайморит развивается на фоне инфекционных заболеваний верхних дыхательных путей. Воспаление сопровождается сильной болью и обильными выделениями из носа. При неправильном лечении гайморит переходит в хроническую стадию, внешние проявления выражены меньше.
Причины заразного гайморита
Воспаление верхнечелюстных пазух у детей вызвано действием стрептококка и стафилококка (бактерий, провоцирующих гнойный процесс). Благоприятную среду на слизистой для жизнедеятельности этих микроорганизмов создают заразные вирусы (грипп, аденовирус, энтеровирус и другие). Они затрудняют отток слизи, и в пазухах начинает формироваться гной.
Другими причинами гайморита отоларингологи называют:
- аллергический ринит;
- ушибы носа, приводящие к нарушению целостности перегородки;
- инфекционные заболевания (корь, ветряная оспа), вызывающие снижение общего иммунитета;
- стоматит;
- врожденные анатомические нарушения носоглотки;
- воспаление аденоидов;
- кариес коренных зубов.
Своевременное определение причины и устранение провоцирующих факторов облегчает терапию гайморита и сокращает сроки лечения.
Симптомы и признаки у детей разного возраста
До трехлетнего возраста у детей возможно появление симптомов гайморита, но они не являются этим заболеванием из-за отсутствия гайморовых пазух как таковых.
До 3-х летнего возраста на их месте находится небольшая складка. К 2-м годам во внутренней части носоглотки формируется лимфоидная ткань, которая защищает дыхательные пути от проникновения бактерий и вирусов в организм. При атаке микроорганизмов она увеличивается в размерах и затрудняет процесс дыхания и выделяет слизь.
Отоларингологи ставят диагноз «гайморит», начиная с трехлетнего возраста. По мере взросления ребенка увеличивается размер верхнечелюстных полостей, интенсивность симптомов также усиливается.
Общие признаки гайморита: боли различной локации, обильные выделения, высокая температура, общая слабость.В возрасте от 3 до 5 лет дети редко могут описать, какой дискомфорт они испытывают. При развитии у них гайморита родителям приходится опираться на внешние признаки, по которым можно определить заболевание:
- ребенок становится беспокойным, капризничает без причины;
- теряет интерес к еде;
- на пораженной части лица появляется отек, захватывающий щеку и глаз;
- из носа выделяется слизь, смешанная с гноем.
В этом возрасте признаки общей интоксикации преобладают над внешними.
После 5 лет диагностировать гайморит проще, дети могут описать свои ощущения:
- головные боли, усиливающиеся при смене положения;
- боль, распространяющая в разные отделы лица;
- затрудненное носовое дыхание;
- нарушения обоняния;
- усиление боли при нажатии на переносицу, внутренний уголок глаза или щеку;
- обильные выделения, при закупоривании проходов отсутствуют.
В этом возрасте возможно появление приступов кашля (чаще ночного), что свидетельствует о переходе заболевания в хроническую форму.
В подростковом возрасте (после 12 лет) проявления геморроя становятся выраженными, так как пазухи уже достигли нормального физиологического размера. У зараженного ребенка присутствуют такие симптомы:
- головные боли, ощущающиеся в висках и под лобной костью. Чихание и повороты головы усиливают дискомфорт;
- заложенность носа. В течение дня признак может возникать с разных сторон лица;
- зубная боль, появляющаяся при пережевывании пищи;
- прозрачные или гнойные выделения, после высмаркивания ребенок не чувствует облегчения;
- отек и гипертермия со стороны пораженной пазухи;
- изменение голоса (гнусавость);
При переходе гайморита в хроническую форму в периоды обострения подросток испытывает дискомфорт в горле.
Как проводится диагностика?
Для подтверждения диагноза «гайморит» у детей визуального осмотра и беседы с родителями недостаточно.
Диагностика заболевания проводится несколькими способами:
Повышенный уровень лейкоцитов подтверждает присутствие очага воспаления.
Пораженные пазухи на снимке выглядят затемненными. Из-за небольшого размера синусов ребенка такая картина возможна и при обычном насморке. Полную картину можно получить с использованием контрастных веществ.
- МРТ головы дает представление о строении и состоянии пазух и окружающих их тканей.
- Пункция — забор содержимого пазух с помощью тонкой иглы.
Метод применяется у детей старше 7 лет. В раннем возрасте возможно повреждение зачатков зубов и нижней глазной кости.
Для определения микроорганизма, вызвавшего воспаление, берут мазок из носоглотки для проведения бактериологического посева.
Доктор Комаровский рассказывает, так ли опасен гайморит, как его многие представляют.
Тактика лечения гайморита у детей
После определения степени поражения тканей, отсутствия или наличия осложнений, определяют направление лечения. Оно может быть консервативным либо оперативным.
При отсутствии осложнений терапия заболевания проводится в домашних условиях. Ускорить выздоровление помогут следующие меры:
- соблюдение температурного режима (в комнате не должно быть выше 22 градусов);
- частые проветривания;
- ежедневное удаление пыли и мытье полов;
- обильное питье;
- своевременное удаление выделений.
Срочная медицинская помощь необходима в следующих случаях:
- непрекращающиеся больше недели нетипичные выделения из носа (очень густые, яркого цвета или с неприятным запахом);
- резкое повышение температуры;
- интенсивные боли, отдающие в глаза или уши.
Родители больного ребенка должны строго следовать рекомендациям, полученным от лечащего врача.
Лекарства и антибиотики, используемые при лечении заболевания
Терапия гайморита проводится с использованием нескольких групп медикаментов:
- Антибиотики — Аугментин, Амоксициллин, Изофра, Супракс, Суммамед.
Без них лечение гайморита не может быть эффективным, организм ребенка не справится самостоятельно с возбудителем. Детям до 14 лет назначают антибактериальные препараты в форме суспензий, в старшем возрасте в виде таблеток.
Парацетамол, Ибупрофен и препараты, их содержащие.
- Антигистаминные средства — Супрастин, Диазолин, Эдем.
Они уменьшают отек слизистых, облегчают дыхание и увеличивают эффективность антибактериальных препаратов.
- Сосудосуживающие препараты.
Санорин, Виброцил, Називин. Уменьшают количество выделяемой слизи. Для детей рекомендуется использовать эти лекарства в виде спреев.
- Препараты, разжижающие выделения.
Амброксол, Синупрет. Они облегчают выхождение густого секрета из верхнечелюстных пазух.
Все медикаменты, дозировка и длительность приема подбираются индивидуально каждому ребенку.
Немедикаментозные способы лечения народными средствами в домашних условиях
Облегчить симптомы гайморита у ребенка можно с помощью народной медицины:
- закапывание в нос сока моркови по 2-3 капли несколько раз в день;
- тампоны с раствором прополиса. Их вставляют в пораженную ноздрю (или поочередно при двустороннем гайморите) на 5-10 минут;
- сок клюквы смешивают с медом и закапывают в нос по несколько раз в день;
- природные антивирусные средства лук и чеснок. Из овощей отжимают сок, смешивают с водой или маслом и закапывают.
Использование таких методов не заменяет основного лечения, но может использоваться как дополнение к нему после консультации с лечащим врачом.
Лечение гайморита может быть дополнено массажем (точечным) и дыхательной техникой. Они улучшат кровоснабжение и питание тканей кислородом.
Для точечного воздействия используют внутренний угол глаза, переносицу, центр нижней глазницы, область между носом и губой. Подушечкой пальца осторожно надавливают и массируют. Появление болезненных ощущений при этом встречается довольно часто.
Техника дыхания при гайморите — попеременно ноздри ребенка закрывают пальцем, второй он должен совершать глубокие вдохи в течение 10 секунд. Длительность процедуры 5-10 минут.
Промывания носа
Освобождение гайморовых пазух от скопления слизи облегчает дыхание ребенка и ускоряет выздоровление.
https://www.youtube.com/watch?v=K15r920304Q
При гайморите легкой и средней тяжести процедуру можно проводить дома. Для этого понадобится небольшая спринцовка (до 100 мл) и специальный раствор. Его можно приготовить с использованием морской соли, отваров трав (ромашки, шалфея, коры дуба), марганцовки или использовать Элекасол. Температура жидкости должна быть 36-40 градусов.
Ребенка до 5 лет укладывают набок, в старшем возрасте наклоняют его голову над раковиной или ванной. В одну ноздрю вводят кончик спринцовки и постепенно вливают раствор. Затем меняют стороны.
Процедуры проводятся до полного выздоровления не менее 2 раз в сутки.
При гайморите с осложнениями промывание проводят в стационаре. В нос ребенка вводят тонкий шланг и направляют в него дезинфицирующий раствор. Вытекающую жидкость со слизью отсасывают специальным прибором. Во время процедуры ребенка просят произносить «ку-ку», чтобы раствор не стекал в гортань.
Как можно лечить хирургическим методом при острой и хронической форме
Оперативное вмешательство при гайморите у детей проводят при наличии показаний:
- отсутствие эффекта от консервативных способов терапии;
- гнойная форма заболевания;
- высокая температура, не исчезающая трое суток;
- отсутствие выделений;
- интенсивные боли.
Прокол пазух проводится под местной анестезией. Место пункции обрабатывают анестетиком и вводят специальный прибор с тонкой иглой. Через полученное отверстие выкачивают слизь с гноем и обрабатывают место прокола.
После этого малоинвазивного вмешательства родители получают рекомендации по обработке раны, которые обязаны соблюдать.
При правильном лечении острая форма гайморита проходит за 2 недели, симптомы хронической исчезают за 3 недели. Некоторое время после выздоровления возможно проявление остаточных явлений: температуры до 37,2 градусов, прозрачных выделений, кашля.
Перенесенный гайморит значительно ослабляет иммунитет ребенка и негативно сказывается на его физическом состоянии. Для ускорения восстановления потребуется прием иммуномодуляторов (настойки Эхинацеи, Эргоферона), сбалансированное питание, прогулки на свежем воздухе. Для снижения риска рецидива рекомендуется на 7-14 дней ограничить контакт с другими детьми.
Возможные осложнения
Неправильное лечение гайморита может вызвать тяжелые осложнения уже на пятый день заболевания. Риск последствий обратно пропорционален возрасту ребенка.
Осложнения можно разделить на 2 группы. Первая связана с органами, расположенными рядом с верхнечелюстными пазухами и дыхательной системой:
- образование свищей в носовых хрящах;
- абсцесс надкостницы;
- острый тонзиллит;
- бронхит;
- пневмония;
- отит.
Вторая группа осложнений затрагивает другие системы органов:
- менингит;
- почечные заболевания (нефрит);
- сердечные патологии (миокардит);
- патологические изменения в суставах.
Методы профилактики
Гайморит возникает у детей с ослабленным иммунитетом. Для предупреждения заболевания необходимо заботиться о здоровье ребенка и укреплять его:
- своевременно лечить любые инфекционные заболевания;
- обеспечить сбалансированное питание;
- проводить больше времени на свежем воздухе;
- по возможности летом отдыхать на морском побережье;
- в межсезонье и зимой давать витаминные комплексы и противовирусные препараты.
Последствия гайморита могут отразиться на важнейших органах ребенка. Правильное и своевременное лечение, подобранное отоларингологом, существенно снижает риск осложнений.
Источник: https://dozhdalis.ru/gaymorit-u-detey-simptomyi-i-lechenie.html
Пазухи носа: основные болезни и их лечение
СОДЕРЖАНИЕ:
→ Зачем человеку необходимы придаточные пазухи?
→ Симптомы гайморита
→ Гайморит пазухи носа: диагностика
→ Лечение верхнечелюстных пазух носа
→ Лечение кисты в гайморовых пазухах
Гайморовы пазухи носа находятся по обеим сторонам от пирамиды носа под лицевыми скулами. По-другому их называют верхнечелюстными. Они не являются замкнутыми пустотами, а имеют соустья, выходящие к носовой полости (под среднюю раковину).
Придаточные пазухи носа – пустоты, расположенные в лицевой области черепной коробки. Их задание состоит в снижении массы костей головы. Кроме того, полости создают тембр голоса, потому что являются резонаторами. Именно благодаря придаточным пазухам у каждого человека неповторимое звучанье голоса.
Зачем человеку необходимы придаточные пазухи носа?
Основная задача слизистых тканей – защищать самые уязвимые органы, которые находятся в черепной коробке:
- Головной мозг;
- Лицевые нервы;
- Артерии и крупные вены;
- Глазницы.
Слизистая постоянно вырабатывает слизь, которая способна нейтрализовать различные болезнетворные микроорганизмы.
Поскольку процесс выработки слизистого вещества происходит без остановки, в пазухах всегда должны быть открыты соустья, по которым эта слизь сможет беспрепятственно выходить в носовую полость.
Причем, важно отметить, что накапливающаяся слизь не отходит самостоятельно, а продвигается к носу с помощью мерцательного эпителия, покрытого множеством ресничек.
Если у человека начинается простуда или он заболевает гриппом, выработка слизи увеличивается. Когда соустья не заблокированы воспалительным отеком, все выделения активно выводятся из гайморовых пазух. Если же у больного начинается сильный отек слизистой, перекрывающий соустья, тогда в пазухах скапливается экссудат, что приводит к появлению гайморита.
Есть 3 причины, по которым слизь из гайморовых пазух не сможет нормально эвакуироваться:
- Отек слизистой из-за вирусной инфекции, который полностью блокирует соустье;
- Анатомически суженое строение соустий;
- Образование полипа или опухоли, искривленная перегородка, гипертрофия оболочки, которые перекрывают соустье.
Симптомы гайморита
Если в гайморовой пазухе начинается воспаление, то первый симптом, который ощущает пациент – это головные боли. Опасность гайморита заключается в патологическом повышении внутричерепного давления. У пациента начинаются сдавливающие или пульсирующие боли в области придаточных пазух носа и лба.
Гайморит может быть острым или хроническим. Симптомы болезни отличаются в зависимости от формы течения.
Симптомы острого гайморита:
- Болевые ощущения в области лица, лба;
- Заложенность носовых каналов, длящаяся дольше недели;
- Обильные выделения с гнойным экссудатом;
- Высокая температура тела;
- Потеря или снижения обоняния;
- Общая слабость;
- Болевой синдром постоянный, выраженный;
- При наклоне головы или чихании болит область пазухи, ее распирает изнутри;
- Появляется боязнь света, слезотечение;
- Может отекать щека, верхнее веко.
Симптомы хронического гайморита:
- Сухой ночной кашель;
- Стекание выделений по стенке глотки;
- Снижение обоняния;
- Периодическая заложенность носа;
- Затруднение дыхания;
- Утренние или вечерние головные боли, которые отдают в глазницу и на лицо;
- Неприятный запах из носовой полости;
- Может покраснеть слизистая глаз с пораженной стороны пазухи;
- Болит лицо при пальпации внутреннего уголка глаза.
Хронический гайморит сложно диагностировать, потому что симптомы увеличиваются только в период обострения.
Воспаление придаточных пазух возникает по различным причинам:
- Отек слизистой из-за аллергической реакции;
- Инфекционное поражение носовой полости;
- Вазомоторное нарушение функции кровеносных сосудов в слизистой;
- Атрофические изменения слизистой;
- Некроз тканей в придаточных пазухах.
Осложнения гайморита
Если симптомы воспаления придаточных пазух носа игнорировать и не начинать своевременного лечения, гайморит может стать причиной возникновения очень серьезных осложнений:
- Инфекция проникнет в глазное яблоко, что может привести к его выпячиванию и образованию опухоли;
- Воспаление перенесется к коре головного мозга, вызывая абсцесс, менингит и т.п.;
- Гнойное воспаление может спровоцировать остеомиелит.
Гайморит пазухи носа: диагностика
Перед началом лечения гайморита, необходимо выявить точную причину его воспаления и сужения соустий, блокирующих отток слизи из околоносовых пустот.
Для диагностики гайморита пазухи носа пациента сначала направляют на рентген. Снимок лицевого отдела черепа покажет пневматизацию анатомических образований. На рентгенографии будут видны скопления экссудата в гайморовых полостях, наличие опухолей или кисты, травматические изменения костей носовой полости.
В норме рентген верхнечелюстных придаточных пазух покажет четкие контуры костей, пневматизация будет сравниваться с орбитами, легко проследить решетчатые лабиринты. Если же у пациента наблюдается гайморит, тогда пневматизация пазух будет снижена, снимок в зоне полостей затемнен.
Рентгенограмма позволяет выявить причину появления гайморита и подобрать эффективное лечение. Только в случае неясной картины снимка ЛОР может направить пациента на МРТ или компьютерную томографию.
Но для диагностики гайморита крайне редко необходима магнитно-резонансная или компьютерная томография, разве только у пациента есть подозрение на образование опухоли.
Поражены верхнечелюстные пазухи носа: как проводят лечение?
Если у пациента наблюдается только острый гайморит, который не требует хирургического вмешательства для удаления кисты, полипов или коррекции носовой перегородки, тогда лечение проводится простыми методами:
- Устраняется отек слизистой с помощью сосудосуживающих препаратов;
- Если гайморит гнойный, тогда назначают соответствующие антибиотики местного действия;
- При очень сильном отеке слизистой могут сделать прокол пазухи и промывание полостей специальными антисептическими и противомикробными растворами;
- При сухости слизистой применяют масляные лекарства, которые постоянно увлажняют оболочку и препятствуют образованию корочек и появлению отека;
- Делают промывание носа солевыми растворами для улучшения дренажа экссудата и увлажнения пазух.
Все чаще для лечения острых стадий гайморита используют 2 эффективных метода промывания пазух:
- Промывание методом «Кукушки»
Данный способ лечения гайморита рекомендован только в тех случаях, когда у пациента не нарушено строение соустий и вся жидкость сможет нормально перемещаться по носовой полости. Также при очень тяжелом течении болезни «кукушку» делать нельзя.
Иногда пациентам делают промывание пазух вместе с лазеротерапией. С помощью лечебных жидкостей удаляется гнойных экссудат, а лазер снимает воспаление и уменьшает отек слизистой. Метод промывания «кукушка» является безболезненным и не требует анестезии.
Как проводиться промывание:
- Больной ложиться на спину;
- Ему в одну ноздрю вводят катетер, через который в нос будет вливаться лекарственный раствор;
- Во вторую ноздрю вводят гибкий катетер, который будет вакуумом отсасывать жидкость с вымытым содержимым пазух;
- В процессе промывания пациент должен говорить «ку-ку», чтобы лекарство не попало в горло и дыхательные пути.
Промывание проводится под небольшим давлением, которое способствует оттоку гнойного экссудата из пазух. Для лечения гайморита потребуется пройти от 5 сеансов промывания. Но уже после первого раза пациенту становится намного легче, и снимаются почти все симптомы.
- Промывание синус-катетером
Другой метод лечения гайморита без прокола – это промывание аппаратом «Ямик». Процедура промывания проводится таким способом:
- Пациенту вводят в ноздри катетеры, которые под действием баллона с воздухом создают высокое и низкое давление в носовой полости;
- Одним катетером откачивают содержимое пазух;
- Другим вводят лекарственный раствор для промывания полостей.
Промывание делают под местным наркозом. Процедура практически не вызывает болевых ощущений, если у пациента не искривлена носовая перегородка. При сильном искривлении перегородки промывание «Ямиком» будет невозможным.
Если в гайморовой пазухе киста
Очень часто для ЛОРа киста становится неожиданной находкой после диагностики пазух рентгенографией. Особых признаков ее развития нет, поэтому без рентгена обнаружить новообразования в придаточных полостях невозможно.
Киста пазухи носа требует удаления, потому что она не поддается лечению консервативными или нетрадиционными методами лечения. Новообразование представляет шаровидную капсулу, наполненную желтоватой жидкостью. Величина кисты пазухи носа, а также локализация бывает разной.
Киста образуется из-за нарушения работы протоки слизистой железы. В то время как одна из проток блокируется, слизь не перестает вырабатываться, а продолжает наполнять железу.
Под напором слизи оболочка увеличивается в размере и напоминает воздушный шарик, наполненный жидкой слизью.Устранение кисты производится хирургическим методом, после того, как будет сделана точная диагностика ее местоположения на МРТ или КТ.
Симптомы образования кисты в гайморовой пазухе могут быть слабо выражены. У некоторых пациентов вообще не отмечается каких-либо признаков наличия новообразования. Когда киста достигает больших размеров, перекрывая почти полностью гайморовы пазухи, тогда больные могут жаловаться на следующие симптомы:
- Головные боли, которые могут появляться только периодически или же беспокоить пациента постоянно;
- Появляется дискомфорт в пораженной пазухе, ощущение распирания или сдавливания;
- Время от времени обостряется гайморит;
- По стенке глотки стекает слизь;
- Затрудняется носовое дыхание.
Перечисленные симптомы могут только косвенно свидетельствовать о наличии кисты, но для точной диагностики нужно сделать КТ.
Лечение кисты в гайморовых пазухах
Если потребуется лечение кисты, то оно проводится только хирургическим методом. Удаление новообразования требуется в случае сильного разрастания капсулы. Если же киста практически не беспокоит пациента, то он может с ней жить без хирургического вмешательства.
Если удалить кисту все-таки придется, тогда хирург может предложить один из 2 методов операции:
- Классический метод удаления кисты
Данный способ операции заключается в разрезе стенке пазухи под верхней губой. Это очень травматичная операция, которая способствует длительному заживлению ран. Самый большой недостаток классического удаления кисты – это невозможность закрыть рассеченную стенку пазухи костной тканью. Соответственно, отверстие заживает рубцеванием, что приводит к нарушению целостности гайморовой пазухи.
После операции пациенты чувствуют частый дискомфорт, у них повторяются гаймориты, потому что часть удаленной слизистой не может функционировать, как до операции. Основным преимуществом данного метода является дешевизна и возможность проведения в любой клинике.
Это самый физиологический метод удаления кисты из гайморовой пазухи. Хирургическое вмешательство проводится с помощью тонкого эндоскопа с камерой. Инструменты вводят через соустья пазухи и носовые каналы, поэтому никаких внешних разрезов стенок не требуется.
При эндоскопическом удалении пациенту даже не делают наркоз, потому что операция проводится без особого травматизма. Данный метод не имеет противопоказаний и уже после операции пациенты быстро выздоравливают без появления осложнений и дискомфорта.
Если же у больного кроме кисты есть искривление перегородки носа, тогда во время удаления новообразования корректируют и перегородку.
— Лечение воспаления придаточных пазух носа:
Источник: https://zalozhen-nos.ru/pazukhi-nosa-osnovnye-bolezni-i-ikh-leche/
Синусовые пазухи: заболевание носовых пазух, лечение синусита
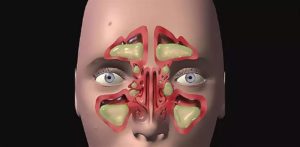
Синусовые пазухи представляют собой воздухоносные полости, играющие важную роль в организме человека. Они соединены с носовой полостью небольшим отверстием (соустьем).
Выделяют четыре группы таких полостей: лобные, верхнечелюстные (гайморовы), решетчатый лабиринт и клиновидная. Воспаление может затронуть как один, так и несколько синусов; может проявляться с одной стороны или быть двусторонним.
Многие пациенты часто задают нам вопрос: «Так что это такое — синусит носа и как его правильно лечить?» Давайте разбираться!
Причины заболевания
Подавляющее большинство случаев болезни приходится на воспаления в носовых пазухах, вызванные бактериями, вирусами и грибками. Чаще всего синусит возникает на фоне вирусной простуды или гриппа. Бактериальный встречается реже вирусного: в норме в организме человека всегда присутствуют бактерии, которые не дают о себе знать.
При возникновении благоприятных условий, например, при переохлаждении или простуде, слизистая носа отекает, патогенное содержимое синуса не может выйти наружу через соустье, оно накапливается в полости и провоцирует усиленное размножение бактерий, что, разумеется, приводит к воспалению.
Грибковая инфекция активизируется в синусах, как правило, при бесконтрольном приёме антибиотиков или на фоне сниженного иммунитета.
В группе риска люди, страдающие различными формами аллергии и бронхиальной астмой. Например, поллиноз (аллергический насморк) с лёгкостью может стать катализатором воспаления.Достаточно часто причиной воспаления становится аномалии и деформации носовых структур, врождённые и приобретённые (например, искривлённая носовая перегородка, полипы, опухоли, разросшиеся аденоидные вегетации). Всё это приводит к скоплению слизистых масс внутри пазух и, соответственно, развитию синусита.
Воспаление гайморовых пазух может быть вызвано кариозными зубами (сквозь стенку пазухи в районе верхней челюсти может проходить корень зуба, что позволяет одонтогенной инфекции беспрепятственно проникать из зуба в синус).
Синусит: разновидности
По длительности проявления симптомов выделяют острую форму заболевания и хроническую. Острая форма длится до двух месяцев, при хронической воспалительный процесс протекает гораздо дольше.
По характеру течения воспаления выделяют экссудативную и продуктивную форму болезни. При экссудативной наблюдается обильное слизетечение из носа (выделения при этом жидкие или гнойные). При продуктивной форме происходят изменения со стороны слизистой оболочки носа: она может утолщаться, могут образовываться полипы, что сильно затрудняет носовое дыхание.
Разновидность синусита также определяется локализацией воспаления. В этом случае выделяют: гайморит (поражение верхнечелюстных пазух), фронтит (поражение лобной пазухи), этмоидит (воспалительный процесс в клетках решетчатого лабиринта) и сфеноидит (поражение клиновидного синуса).
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Симптоматика
Как правило, первые симптомы заболевания пазух носа напоминают простуду: повышение температуры тела (не обязательно до высоких отметок), недомогание, слабость, головные боли. Для верной постановки диагноза следует обращать внимание на более специфические признаки:
- боль в лобной части лица;
- распирающие боли под глазами на уровне щёк, отдающие в висок;
- усиливающиеся болевые ощущения при наклоне головы и движениях;
- сильные ночные головные боли (при сфеноидите);
- прозрачные или зеленоватые выделения из носа;
- гнойные выделения из носовых ходов;
- кашель, першение, вызванные стекающей по носоглотке слизью;
- потеря обоняния;
- заложенность носа;
- нарушение носового дыхания (возможно с одной или обеих сторон носа);
- слезотечение;
- светобоязнь.
Наиболее тяжело протекает фронтит — больного при этой форме воспаления одолевают сильнейшие головные боли. Болевые ощущения усиливаются, если в синусах скапливаются гнойные массы.
Хроническая форма заболевания протекает с менее выраженными симптомами, нежели острая форма.
При появлении первых симптомов болезни необходимо незамедлительно обращаться к оториноларингологу во избежание развития осложнений.
Лечение синусита
Эффективную схему терапии синусита может предложить только ЛОР-врач, исходя из состояния больного и тяжести заболевания.
Консервативное лечение недуга может включать приём антибактериальных препаратов, использование сосудосуживающих средств, антигистаминных препаратов, гормональных кортикостероидов.
Хороший эффект достигается при промывании носовых синусов у ЛОР-врача. Также могут быть назначены физиопроцедуры.
Если лекарственная терапия не приносит облегчения и выздоровления, оториноларинголог назначает амбулаторную хирургическую манипуляцию — проводится пункция пазухи с целью высвобождения гнойных масс из полости синуса.
Процедура не требует обращения в стационар, проводится под местной анестезией, и первые улучшения пациент ощущает практически сразу после пункционного промывания.
Синусит — проблема весьма распространённая, но вместе с тем требующая грамотного и своевременного медицинского подхода. Не затягивайте с визитом к ЛОР-врачу!
Записывайтесь к нам на приём!
Мы вам обязательно поможем!
Источник: https://dr-zaytsev.ru/articles/sinusit-nosovoy-pazukhi.html
Носовые пазухи — воспаление, лечение если воспалились, чем лечить, как снять: препараты при гайморите лобных придаточных носа, симптомы
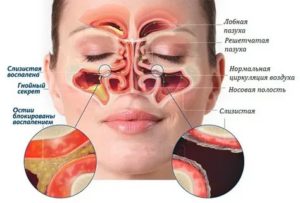
Синусит – это воспаление слизистой оболочки носовых пазух. Пазухи – синусы – располагаются в костях мозгового и лицевого отделов черепа. Это небольшие полости, соединенные с носовой полостью.
Прогрессирующая болезнь вызывает ощущение тяжести в области носа и лба, боль при резких движениях головы, выделение вязкой слизи и повышенную температуру. Каковы причины заболевания и способы борьбы с ней?
Особенности заболевания
Дорога к синуситу берет свое начало от недолеченного или запущенного ринита. Спровоцировать заболевание может инфекция (бактерии и вирусы) и аллергия. С симптомами синусита знакомы многие:
- заложенность носа плюс гнусавый голос;
- гнойные выделения зеленого или желтого цвета, хотя при заложенности носа могут и не быть;
- головная боль у основания носа, особенно при резких движениях;
- нарушение обоняния;
- отечность лица;
- общая слабость;
- при некоторых видах – повышенная температура.
Все это следствие того, что в синусах, которые в здоровом состоянии соединяются между собой небольшими каналами, происходит перекрытие какой-то полости, воздух в ней проникает в кровь и она начинает заполняться воспалительной жидкостью. Здесь активизируется деятельность болезнетворных бактерий. Притом болезнь может развиваться только в одной пазухе, может – в обеих.
Синусит – болезнь, которая не пройдет сама собой и самолечением тоже лучше не заниматься. Обязательно сходите на прием к лор-врачу.
Классификации
У каждого человека семь околоносовых пазух:
- 2 лобные;
- 2 верхнечелюстные;
- 2 решетчатые;
- 1 клиновидная.
В зависимости от места воспаления различают следующие виды синусита:
Гайморит
Локация воспаления – в гайморовой пазухе носа, верхнечелюстной придаточной, в толще верхнечелюстной кости. Обычно гайморит начинает развиваться на фоне другого инфекционного заболевания. Это может быть грипп, корь и др.
Хотя аллергия и травмы носа тоже могут спровоцировать заболевание. Как проявляется гайморит? На фоне общих симптомов синусита – боль в области скул и у висков, отек в области глаз, гнойные выделения из носа с неприятным запахом.
Фронтит
Это воспаление в лобной придаточной пазухе носа, которое протекает наиболее тяжело среди других видов синусита. Перегородка носа гипертрофируется, из-за этого фронтальная пазуха плохо дренируется. В результате – резкая боль в области лба, в тяжелых случаях – боль в глазах и снижение обоняния.
В острой форме можно заметить отечность и изменение цвета кожи в области лба, повышается температура.
Этмоидит
В этом случае воспаление поражает передние клетки решетчатой кости. Процесс происходит одновременно с воспалением в других носовых полостях как следствие кори, скарлатины, гриппа и др. Если не восстановить дренаж гноя, то этмоидит может перейти на клетчатку глаза. Веки отекают, меняется положение глазного яблока.
Недолеченный этмоидит, как и другие виды синусита, могут принять хроническую форму.
Сфеноидит
Это воспаление клиновидной полости, которое сопровождается и воспалением решетчатого лабиринта. Симптоматика болезни: боль в затылке и глазнице. Так как воспалительный процесс переходит на зрительный нерв, то снижается зрение.
Формы
По характеру протекания синусит может быть:
- острым: начинается внезапно, чаще всего из-за появление инфекции в верхней части дыхательных путей, развивается менее чем за 4 недели;
- хроническим: длительность такой формы превышает 2 месяцев, синусит периодически появляется и исчезает – чаще всего из-за неправильного течения.
Лечение
Назначение врача будет зависеть от того, как и где протекает болезнь. Но алгоритма для лечения разновидностей синусита нет. Что гайморит, что фронтит, что этмоидит, что сфеноидит лечатся одинаково.
Главное в лечении всех разновидностей синусита – избавиться от бактерий, вирусов и обеспечить отток гноя из пазухи. Лечение должно быть комплексным.
Поэтому рекомендуются следующие группы препаратов:
Антибиотики
Вопрос применения антибиотиков при синусите и гайморите у взрослых спорный, потому что организм постепенно привыкает к ним. Но при тяжелых формах болезни без них не обойтись, особенно в тех случаях, когда природа гайморита бактериальная. Это может быть Амоксициллин, Аугментин, Доксициклин., Сумамед, Цефозалин.
Антисептики
Антисептические средства отлично помогают при поражении носовой полости вирусом. Применяются в лечении Диоксидин, Мирамистин, Проторгол. Преимущество их в том, что использовать их можно местно путем промывания носовой полости.
Противовоспалительные препараты
Снять воспаление помогут препараты Ибупрофен, Назонекс, Фликсоназе, Пропосол.
Средства для промывания
Чаще всего для промывания используются солевые растворы.
Солевой раствор для лечения гайморита вы успешно приготовите самостоятельно. Препараты Аквалор, Аквамарис – это не что иное, как отличный маркетинговый ход.
Капли в нос
В аптеке можно увидеть большой выбор капель в нос. Остановиться лучше на тех, которые обладают комбинированным действием: сужают сосуды и снимают отечность. Потому что только сосудосуживающие препараты вызывают привыкание после 5 дней лечения.
Более мягкими являются масляные капли для носа: сужают сосуды, помогают избавиться от отека, заживляют слизистую и ускоряют отхождение слизи. Это Пиносол, Синуфорте. Закапывайте их в течение 14 дней.
Если гайморит возник на основе аллергии, то остановите свой выбор на антигистаминных каплях. Помогают справиться с аллергией и одновременно сузить сосуды Виброцил, Цетиризин, Аллергодил.
Комбинированный действием обладают капли с антибиотиком. Плюс их в том, что применяются они местно. Это Изофра, Биопарокс, Полидекс.
Алгоритм лечения такой: очистить носовую полость путем промывания и закапать капли, обладающие комбинированным действием.
Запущенная форма синусита может вызвать хирургическое вмешательства. Лечитесь вовремя.
Жаропонижающие и болеутоляющие препараты
Часто воспаление в носовых пазухах сопровождается сильной болью, иногда жаром. Снять эти симптомы помогут Аспирин, Анальгин и др. При повышенной температуре нужно соблюдать постельный режим.
В домашних условиях для облегчения симптомов применяют народные средства. Большим успехом пользуется раствор на основе хозяйственного мыло. Для его приготовления кусочек мыла нужно измельчить и растворить в воде, после чего налить раствор в ладонь, поднести к носу и втянуть в себя так, чтобы раствор оросил носовую полость. Проводить процедуру нужно 3 раза в день.
Общие советы по подбору лечения
Как уже было сказано, только комплексное лечение обеспечит полное излечение. Мало того – нужно продолжать лечение даже тогда, когда стало легче, симптомы прошли. Это опасное состояние, потому что болезнь может вернуться, особенно на фоне ослабленного иммунитета.
Такое комбинированное лечение может обеспечить только врач, который учтет течение болезни, особенности организма и причину болезни.
Чем лечить насморк у новорожденного
Лекарства от сухого кашля взрослому представлены в данном материале.
Чем лечить гайморит у взрослых: //drlor.online/zabolevaniya/nosa/gajmorit/u-vzroslyx-chem-lechit-zabolevanie.html
про синусит и современные методы лечения
Выводы
Синусит развивается в органах, которые находятся в голове. Болезнь может быстро поразить близлежащие органы, поэтому так часто при синуситах развивается отит, менингит и другие болезненные воспаления. Избавиться от болезни на первых этапах ее развития – наша первоочередная задача.
Источник: https://drLOR.online/zabolevaniya/nosa/sinusit/priznaki.html