Остаточные явления после пневмонии на рентгене
Как ликвидировать остаточные явления после пневмонии: советы специалистов. Остаточное явление пневмонии у детей
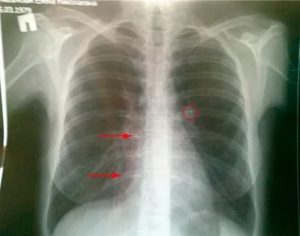
Пневмония характеризуется скоплением в альвеолах легкого определенного секрета. Образовавшиеся спайки:
- блокируют газообмен;
- сужают просвет альвеол;
- нарушают дыхание.
Основной функцией легких является обогащение циркулирующей крови кислородом. Данный процесс происходит в альвеолах. Если легочная ткань поражена болезнью, то страдают альвеолы. Эти шаровидные образования обладают большим количеством мелких кровеносных сосудов. При развитии пневмонии нарушается дыхательная функция.
Как показывает медицинская практика, остаточная пневмония – это токсическое влияние патогенных микроорганизмов на легкие.
Важно! Если имеются хронические недуги, то они обостряются. Защитные силы организма слабеют, а пониженный иммунитет является благоприятным фактором для присоединения различных вторичных инфекций.
Основными причинами появления остаточных явлений бывают:
- плохая работа иммунной системы и снижение иммунитета;
- присутствие хронического воспалительного процесса;
- сильная атака вирусов.
При иммунодефиците после воспаления легких часто развиваются многие болезни горла, бронхов, носа. У пациента наблюдаются кашель, насморк, ангина, ларингит, бронхит. Если после пневмонии человека атакует грипп, то недуг протекает в более осложненной форме.
Ослабленный организм не в состоянии справиться с атакующими чужеродными вирусами. Очень часто болезни бронхов и легких вызывают такой возбудитель, как пневмококк.
Инфицирование этим патогенным микробом происходит воздушным путем, поэтому уберечься от присоединения вторичной инфекции достаточно трудно.
Рекомендуем прочитать: Как долго восстанавливается организм после пневмонии?
Симптомы
Как узнать, что пневмония вылечена, когда присутствует кашель? Требуется выполнить рентген легких. Иногда наблюдаются остаточные явления после пневмонии на рентгене – небольшие затемнения на лёгочной ткани хорошо видны на плёнке. После перенесённого воспаления лёгких на лёгочной ткани наблюдаются:
- рубцы;
- спайки;
- развитие бактериемии;
- эндокардит;
- плеврит.
Присутствующие в кровеносном русле микробы нарушают циркуляцию крови в лёгочных структурах. Чтобы ликвидировать остаточное изменение после ранее перенесенной пневмонии, потребуются дополнительное лечение и санаторно-курортная реабилитация.
Лёгкие и сердце находятся в тесном контакте, поэтому нередко воспаление лёгких сказывается на работе сердечного органа. Нарушаются его функции, инфекция мигрирует по кровеносному руслу и вызывает воспалительный очаг в сердце. Развивается эндокардит. Болезнь связана с поражением сердечной оболочки и нарушением кровообращения.
Плеврит – изменения в структурах лёгкого, которое требует незамедлительного лечения. Лёгкие окутывает плевра. Воспалительный процесс в парном органе нередко переходит на данную ткань.
Развиваются спайки и рубцы, ограничение двигательной активности, накопление избыточной жидкости в щелевидном пространстве. Остаточные явления проявляются в наступлении отдышки и цианоза.
При нагрузке возможна быстрая утомляемость, нередко наблюдается общая слабость.
Рекомендуем прочитать: Кровохарканье при пневмонии
Методы лечения
Если присутствует остаточная пневмония, схему лечения назначает лечащий врач. Ни в коем случае нельзя заниматься самолечением. Это может спровоцировать опасное осложнение.
От характера осложнения зависит, как лечить остаточную пневмонию. Лёгочная патология требует детального обследования и сдачи всех необходимых анализов. Развитие лёгочной недостаточности может привести к летальному исходу, поэтому терапию следует начинать и продолжать до полного выздоровления.
Первоначально следует обязательно отказаться от вредных привычек. Ни в коем случае после перенесённого воспалительного процесса в лёгких нельзя курить. Очень важно отказаться от табакокурения. Такая мера поможет восстановить дыхательную функцию и нормализовать газообмен в парном органе.
В основном, терапия остаточных проявлений сводится к приёму антибиотиков. Лекарства назначает врач в зависимости от характера осложнения и полученных результатов исследований. При сильной дыхательной недостаточности поток воздуха может перекрыться.
В тяжёлых случаях пациента подключают к искусственной вентиляции органа. Применение антибиотиков и плевроцентеза способствует снижению давления на стенки органа. Воспалительный процесс уменьшается.
Назначение антибиотика помогает лечить остаточное воспаление легких без осложнений.Нередко при пневмонии развивается цианоз слизистой оболочки органа. в подобном случае требуется стабилизировать газообмен в легочной ткани и стабилизировать дыхание. Для этих целей назначаются средства, которые устраняют воспалительный процесс и улучшают биологические реакции в организме.
Совет! Если в груди ощущаются боли, в горле – першение, мучает одышка, требуется применять комплексную терапию.
Когда присутствует остаточная пневмония, лечение сводится к применению нескольких методов. В комплексном лечении используются:
- вибрационный массаж грудины;
- кислородную терапию;
- вспомогательную вентиляцию лёгких;
- ингаляции при пневмонии для разжижения мокроты;
- раздувание резиновой камеры;
- дыхательную гимнастику после пневмонии.
Вышеперечисленные меры помогают стабилизировать состояние и нормализовать дыхательную функцию. После проведения всех необходимых процедур остаточные симптомы после пневмонии перестают беспокоить человека. Проходят кашель, одышка, дыхательная недостаточность.
Рекомендуем прочитать: Как отличить пневмонию от туберкулеза?
Основные правила выполнения занятий
Чтобы ЛФК эффективно помогло при пневмонии, необходимо придерживаться следующих рекомендаций:
- при острой форме воспаления выполнять упражнения только с разрешения лечащего врача;
- начинать занятия следует с минимальной нагрузки;
- не следует выполнять ЛФК при легочной недостаточности, повышенной температуре и признаках интоксикации организма;
- нагрузку на легкие увеличивать нужно постепенно;
- не стоит перенапрягаться при выполнении гимнастики.
Обратите внимание! Чрезмерные физические нагрузки при пневмонии могут привести к ухудшению состояния больного.
Следим за водным балансом
Во время болезни дыхание ребенка учащено, в результате легкие теряют в два-три раза больше жидкости, чем обычно. А колебания температуры провоцируют обильное потоотделение. Это приводит к нарушению водного баланса и обезвоживанию. Поэтому при пневмонии и других инфекционных заболеваниях необходимо соблюдать питьевой режим.
Расчет объема жидкости на сутки должен проводиться по схеме 150 мл на каждый килограмм веса. Это могут быть любые напитки:
- детская вода и смесь,
- грудное молоко,
- сок и компот,
- морс и так далее.
В отличие от еды с жидкостью нужно быть строже, ведь при ее нехватке замедляется выведение токсинов из организма, и состояние больного ухудшается.
Воспаление легких у недоношенных детей
Пневмония у недоношенного ребенка
Пневмония у недоношенных детей, иммунитет которых очень слаб, может протекать как независимая патология или как осложнение других заболеваний.
Из-за пневмонии у недоношенных детей в одинаковой степени могут развиваться как легочные, так и внелегочные осложнения. К легочным относятся: ателектаз легкого, плеврит, бронхолёгочная дисплазия и прочие.
Среди внелегочных осложнений самыми распространенными являются анемия, рахит, сердечная и дыхательная недостаточности, отставание в физическом и умственном развитии.
Реабилитация после пневмонии у ребенка
После того как контрольный снимок покажет чистые легочные поля без затемнений, а педиатр не услышит хрипов, ребенок будет выписан домой. Только это не значит, что лечение завершено. Иногда требуется закончить курс антибиотиков и почти всегда нужно допить лекарства для восстановления микрофлоры кишечника.
Полное восстановление функции легочной ткани длится от 3 месяцев до 1 года в зависимости от тяжести пневмонии и общего здоровья ребенка. При этом он находится в течение 1 года на учете педиатра и/или пульмонолога. В этот период необходимо продолжать реабилитационные процедуры.
Физиотерапия
Проводятся курсами по 10-12 процедур несколько раз в год следующие виды физиолечения:
- ингаляции;
- УВЧ-терапия;
- фитотерапия;
- кислородные коктейли;
- массаж;
- водные процедуры (бассейн);
- прогулки на свежем воздухе.
Симптомы повторяющегося заболевания
- Повторное появление лихорадки и интоксикации, причем симптомы переносятся ослабленным организмом намного хуже, чем при первом эпизоде.
- Кашель становится невыносимым, с обильным отделением мокроты. Мокрота имеет гнойный характер и чаще зловонный запах.
- При физикальном осмотре опять появляется притупление перкуторного звука над очагом поражения, аускультативная картина изобилует влажными разнокалиберными хрипами, жужжащими и свистящими шумами, крепитацией, жестким дыханием.
- Рентгенологически инфильтрат увеличен в размере по сравнению с оригинальным, может определяться несколько очагов воспаления. При рецидиве пневмонии чаще выявляется плевральный выпот, абсцедирование легочной ткани.
- Бактериальное исследование мокроты выявляет в большинстве случаев прежнего возбудителя.
- При повторном заражении риск появления осложнений намного выше, чем при первичном: чаще развивается сепсис и появляются очаги отсева в головном мозге, печени, почках, селезенке.
Общие нюансы лечебного комплекса
Перед началом занятий при воспалении легких нужно ознакомиться с основными правилами их проведения:
- На ранних стадиях, когда больной должен соблюдать постельный режим, следует ограничиться дыхательной гимнастикой и массажем;
- Заниматься желательно трижды за день;
- Каждое упражнение стоит повторять не менее 8 раз;
- Во время тренировок нужно периодически оценивать частоту сердечных сокращений. Она должна возрасти не более чем на 10 ударов в минуту;
- При появлении головокружения, слабости, усилении одышки занятие нужно остановить.
Приблизительный комплекс ЛФК начального этапа
На самой ранней стадии разрешена незначительная физическая нагрузка, лечебная физкультура при пневмонии у взрослых включает гимнастические элементы, выполняемые в горизонтальной позиции:
- Руки расслабленно лежат параллельно корпусу. На вдохе поднимаем их к голове и легко потягиваемся.
- Из того же положения, вдыхая, разводим руки по сторонам и возвращаем обратно, выдыхая.
- Сгибаем и разгибаем ступни – к себе и от себя.
- Опускаем руки на талию. Поочередно подтягиваем к себе то одну, то другую ногу, при этом пяточная область скользит по кровати.
- Пальцы рук складываем в замок и на вдохе поднимаем их над головой, поворачивая ладонями от себя. Выдыхая, возвращаем назад.
- Ладони положить на плечевые суставы. Набираем полную грудь воздуха и максимально разводим плечи в стороны, соединяя лопатки. Выдыхаем и расслабляемся.
- Поочередно отводим ноги вправо и влево.
- Попеременно поднимаем ноги , к потолку.
Источник: https://stopzaraza.com/prostuda/ostatochnye-yavleniya-posle-pnevmonii-lechenie.html
Остаточные явления после пневмонии
Пневмонией называется воспаление легких, которое происходит из-за проникновения в них инфекции различного типа. Проявляется это заболевание в различной форме.
Его классифицируют по таким видам:
- Типичный вид. В этом случае человек испытывает сильную боль в груди. Его мучает постоянный кашель, который сопровождается обильным оттоком мокроты. Высокая температура может держаться несколько недель. Общее самочувствие пациента сильно ухудшается. Он быстро устает, его преследует одышка. В этих случаях пациенту прописывается постельный режим. В наиболее тяжелых случаях проводится госпитализация.
- Атипичный вид. Зачастую это заболевание путают с обычной простудой, не придавая ему должного внимания. Это происходит из-за того, что подобная форма воспаления легких сопровождается незначительным ухудшением самочувствия и небольшим повышением температуры. Кашель безболезненный и мягкий. В таких случаях больной, как правило, не обращается к врачу. Результаты подобной беспечности бывают различными. Люди с сильным иммунитетом переносят недуг без особых последствий. Индивидуумы в престарелом возрасте, плохо питающиеся или имеющие вредные привычки, рискуют серьезно. Имеется большая вероятность отека легких или возникновения туберкулеза.
При первых признаках заболевания рекомендуется обращаться к докторам. Чем раньше начнется лечение, тем меньше будут последствия болезни.
Причины и диагностика воспаления легких
Выявить спайки без надлежащего обследования врача невозможно. Диагностирование начинается с устного опроса больного на предмет заболеваний в анамнезе, таких как бронхит или пневмония.
Обязателен и вопрос о наличии перенесенных операций или травм грудины. После этого доктор проводит пальпацию, то есть ощупывает пальцами грудную клетку и осматривает пациента.
Затем, при необходимости, назначается более подробная диагностика.
Самым распространенным методом диагностики легких является – флюорография. Но если врач подозревает, что у пациента есть спайки, то больной отправляется на рентген. По рентгеновскому снимку распознать синехию можно по мутным темным пятнам. Она выглядит, как теневое затемнение и неподвижна при вдохе и выдохе.
Плевродиафрагмальная спайка на снимке рентгена
Иногда выявляется деформация грудной клетки и диафрагмы. Чаще всего спаечный процесс отмечается в нижней части легкого. Такой вид спаек – плевродиафрагмальный, а вид спаек в верхней части – плевроапикальный.
Причины возникновения пневмонии могут быть такими:
- Вредные привычки. Как курение, так и употребление спиртных напитков способствует появлению пневмонии. Дым и пары от алкоголя раздражают слизистую оболочку дыхательных путей, постоянно ее разрушая.
- Воспаления внутренних органов, которые вызывают цепную реакцию, поражая соседние системы и органы.
- Полученные ранения или сильные ушибы. Механические разрушения ткани могут вызвать воспаления и нагноения.
- Малоподвижный образ жизни. Нахождение тела в статическом положении (особенно лежа) приводит к возникновению застойных явлений и скоплению мокроты в легких.
- Продолжительный бронхит. Воспаление может опускаться все ниже, пока не дойдет до легочной ткани.
- Наличие хронических гнойных заболеваний. Особо опасен хронический синусит. Стекая по дыхательным путям, выделения могут вызывать сильнейшее воспаление на всем протяжении путей.
Особенно часто страдают воспалением легких люди пожилого возраста. После шестидесяти лет их иммунитет сильно ослаблен и не может сопротивляться инфекции.
Это может произойти в общественном месте, в транспорте или в больнице. Для диагностики проводится рентгенография, прослушивание пациента стетоскопом и анализ крови. Для лечения применяются лекарства, которые облегчают состояние больного, и антибиотики. Курс лечения, в зависимости от тяжести заболевания, может составлять до трех недель.
Последствия воспаления легких
Легкие являются довольно деликатным органом. Такая тяжелая болезнь, как пневмония, не может пройти для них бесследно. Остаточные явления могут быть такие:
- Бактериемия. Она характеризуется обилием в крови болезнетворных микроорганизмов. Это крайне тяжелое осложнение может привести к кончине пациента. Распространяясь по кровеносной системе, бактерии и вирусы поражают практически все органы. Против нескольких недугов одновременно организм может не выдержать. Лечение может проводиться в стационарных условиях с использованием сильных антибиотиков.
- Рубцы на легких. Это естественное проявление реакции организма на инородные тела. Таким образом иммунная система ограничивает распространение болезнетворных микроорганизмов. При грамотно проведенной реабилитации спайки со временем исчезают. Как правило, угрозы для здоровья они не представляют. В тех случаях, когда они вызывают постоянный кашель, применяются специальные препараты, действие которых направлено на рассасывание спаек.
- Плеврит. Это осложнение возникает вследствие накопления слизистых выделений в области плевры. Оно может вызвать сильнейшее воспаление и нагноение. Результатом может стать заполнение легких слизью. Для ликвидации таких последствий применяются антибиотики и откачивание слизи.
- Эндокардит. Поскольку сердце находится в непосредственной близости от воспаленных легких, то оно страдает от этого в первую очередь. Инфицированию подвергается сначала внешняя оболочка сердца, затем внутренняя и его составные части.
- Цианоз. При подобном осложнении наблюдается усиленное выделение слизи, что затрудняет поглощение легочной тканью кислорода. В результате возникает кислородное голодание, которое сопровождается посинением губ, пальцев и учащенным дыханием.
- Дыхательная недостаточность. Это наиболее опасное осложнение пневмонии. В этом случае дыхательные мышцы теряют способность к сокращению. Пациенту предписывается срочная госпитализация с подключением к аппарату искусственного дыхания.
Но даже после проведенного лечения необходим длительный курс реабилитации. Как правило, пациентам назначается санаторное лечение и периодический осмотр у специалиста. Немаловажное значение играет и профилактика.
Пневмония представляет собой воспалительное заболевание легких, причиной возникновения которого являются бактерии и вирусы.
Попадая в организм человека, они способствуют поражению бронхов, вызывая такие симптомы, как мокрый кашель, затрудненное дыхание и хрипы в груди.
Пневмония считается довольно опасной болезнью, последствия которой могут быть непредсказуемыми. Поэтому важно своевременно диагностировать данное заболевание и начать лечение.
Как правило, возникновение последствий пневмонии довольно сильно зависит от того, на каком именно этапе развития болезни была начата лечебная терапия. В том случае, если имел место небольшой очаг поражения, то существует возможность избавиться от заболевания достаточно быстро и без проявления каких-либо последствий.
При диагностировании у больного обширной пневмонии (тотальной, двухсторонней) данный недуг опасен такими серьезными осложнениями, такими как астма, отек легких, нарушения дыхания, абсцесс легких, плеврит, хронические болевые ощущения в грудной области. В конечном итоге вследствие нехватки кислорода тканям, а также клеткам организма может развиться легочная, а затем и сердечная недостаточность.
Поскольку пневмония является инфекционной болезнью, то ее несвоевременное лечение может привести к заражению крови. Кроме того, выделяют и другие возможные последствия такого недуга: гангрена, острое легочное сердце, перикардит, инфекционно-токсический шок, анемия, эндокардит, психозы.
К главным симптомам пневмонии относятся: болезненные проявления на фоне высокой температуры; одышка, как при физических нагрузках, так и в покое; присутствие сильного кашля с отхождением обильной мокроты.
Кроме того, больные могут чувствовать неприятные ощущения, а также боль в грудном отделе.
Как правило, у больных пневмонией отмечается потливость, снижение работоспособности, общая слабость и недомогание, нарушение сна, быстрая утомляемость и снижение аппетита.Несомненно, основным лечением пневмонии является использование антибактериальных препаратов. Кроме того, назначение средства с необходимой дозировкой должен осуществлять только врач исходя от особенностей клинической картины пневмонии, возраста больного и наличия сопутствующих заболеваний.
Современная медицина располагает достаточно широким перечнем антибиотиков, применяемых для лечения пневмонии: «Макропен», «Суммамед», «Вильпрафен», «Амоксиклав», «Аугментин», «Цефазолин», «Клафоран». Средняя продолжительность такой терапии составляет 10 дней. При кашле в обязательном порядке рекомендуется использование отхаркивающих средств, разжижающих мокроту.
Наиболее популярными являются такие препараты, как: «Лазолван», «АЦЦ», «Бромгексин». В том случае, если появилась одышка, то целесообразно применять такие ингаляционные средства, как: «Беродуал», «Сальбутамол».
При тяжело протекающих пневмониях назначают проведение иммуномодулирующей терапии. Для этого внутривенно вводят следующие препараты: «Октагам», «Интраглобин», «Полиоксидоний».
В случае повышения температуры тела необходимо применение жаропонижающих средств.
Профилактика пневмонии
Соблюдая несколько простых правил, можно навсегда забыть про такое опасное заболевание, как воспаление легких. Для этого нужно:
- Вести подвижный образ жизни. Тренировка дыхательных мышц позволит избежать их отказа в случае болезни. Вентиляция легких приведет к удалению из них всех мокрот и слизи.
- Ежегодно посещать морские курорты. Морской воздух и вода укрепляют иммунитет и дают запас здоровья на целый год.
- Отказаться от вредных привычек. Это значительно повысит сопротивляемость организма ко всем возбудителям различных болезней.
- Излечить хронические гнойные заболевания, связанные с дыхательными путями, зубами и кожным покровом.
- Правильно питаться. Это улучшит обмен веществ и укрепит иммунную систему.
- Постоянно принимать витамины и препараты, укрепляющие иммунитет.
- Делать специальную дыхательную гимнастику, которая способствует полному расширению легких.
Механизм формирования
Образоваться спайки могут везде, где есть соединительная ткань. Причиной их возникновения, как правило, становится перенесенный воспалительный процесс, например, пневмония или плеврит. Развитию синехий также способствуют остротекущие бронхиты, поражение легкого паразитами, наличие саркомы, туберкулез, а также курение, травмы и онкология.
Спаечный процесс в легких
Еще одним фактором возникновения разрастаний является вдыхание вредных веществ, например, на химических предприятиях. Появляются спайки в результате слишком большого скопления жидкости в плевральной оболочке, что приводит к откладыванию фибрина (нерастворимый волокнистый белок), который в процессе выздоровления не исчезает и формируется в шварту.
Внимание! Опасность наличия спаек в легких заключается в возможном инфицировании срастаний соединительных тканей, что приводит к новообразованиям.
Лечение
Лечение спаек основывается на запущенности процесса и причин, приводящих к его развитию. В период обострения у больных наблюдается слабая дыхательная активность, вследствие этого проводятся различные мероприятия, основанные на подавлении гнойно-воспалительного процесса, а также санация дыхательных путей.
Сращения, появляющиеся после воспалений, нередко покрывают практически всю зону легкого. Из-за растянутых тяжей, тотально локализованных по всей области плевры, человеку становится трудно дышать, вентиляция легких нарушается, что приводит к кислородному голоданию.
В этом случае назначается хирургическое вмешательство – лапароскопия. Операция основывается на разделении спаек посредством выжигания или разрезания сросшихся тканей. Методика проводится только в самых запущенных случаях, когда лечебный массаж и физиотерапия не оказывают должного эффекта.
Заключение
Диагностировать, и тем более самостоятельно лечить спайки легких нельзя и даже опасно. После перенесенной пневмонии любые симптомы, проявляющиеся даже не слишком отчетливо, являются поводом для похода к врачу. Воспаление легких – заболевание серьезное, и последствия оно несет не менее значительные.
Спаечный процесс после неграмотно пролеченной пневмонии – явление частое и коварное, так как синихеи могут развиваться очень медленно, не вызывая никаких подозрений по поводу их наличия в легких. Постоянный контроль за своим здоровьем гарантирует своевременное избавление от негативных осложнений.
Источник: https://sarpages.ru/ostatochnye-yavleniya-posle-pnevmonii/
Какие бывают остаточные явления после пневмонии
Пневмония — это воспаление легких, вызванное бактериальной, вирусной, грибковой или паразитарной инфекцией. Существует две основные разновидности заболевания:
- типичная форма, которая имеет очевидные симптомы, такие как высокая температура и боли в груди;
- атипичная форма, что не имеет ярко выраженных симптомов, кроме мягкого сухого кашля или незначительной гипертермии. Часто заболевание переносится «на ногах», без значительной утраты трудоспособности.
Пневмония довольно распространена. В первую очередь она поражает пожилых людей, пациентов с иммунодефицитом или хроническими болезнями, алкоголиков, людей, проводящих много времени в больницах и маленьких детей.
Возможные осложнения
Воспаление легких провоцирует состояние организма, при котором инфекция ухудшает работу дыхательных органов. Это негативно отображается на здоровье и снабжении всех тканей кислородом.
Пневмония может начаться в результате инфицирования, вследствие тяжелого респираторного заражения, после операции или длительной неподвижности организма. Когда легкие самостоятельно уже не могут должным образом избавиться от бактерий и слизи, возникают серьезные медицинские осложнения или остаточные явления пневмонии.
Если некоторые остаточные проблемы можно решить при помощи антибиотикотерапии, то другие потребуют серьезной медицинской помощи в отделении интенсивной терапии.
Бактериемия после воспаления легких
При бактериемии в крови находится большое количество микроорганизмов. Это считается тяжелым осложнением после болезни, приводящим без надлежащего лечения к летальному исходу. Бактерии в крови обнаруживаются с помощью обычного взятия крови из вены и физического обследования. Подозрением на бактериемию после перенесения инфекции являются такие симптомы:
- Высокая температура;
- Кашель с отделением зеленой, желтой мокроты;
- Крайняя слабость;
- Начало септического шока.
Бактериемию нужно быстро лечить, иначе инфекция может распространиться по всему организму и поразить важные органы. Для полного выздоровления потребуется курс сильных антибиотиков и госпитализация.
Плеврит
Плеврит возникает при накоплении избытка слизи и жидкости в полости плевры. Это частое явление после болезни и один из первых видимых признаков на стандартной рентгенографии грудной клетки.
Если жидкость распространится в легких, потребуется проведение плевроцентеза (плевральной пункции). При плевроцентезе в легкие вводят иглу и трубку для удаления избыточной жидкости. Затем применяют курс сильных антибиотиков.
Эндокардит
Эндокардит — инфекция внутренней оболочки сердца. Является следствием невылеченной болезни или рецидивирующей пневмонии.
Когда микробы и бактерии из легких и других частей тела распространяются кровью, то немедленно начинают атаковать наиболее уязвимые части организма. Под удар попадает эндокард, мембрана, покрывающая камеры и клапаны сердца. Симптомы эндокардита могут перекрываться следствиями самого воспаления легких (затрудненное дыхание, кашель, боли в груди), поэтому часто остаются незамеченными.
Без надлежащего лечения инфекции сердечной оболочки возможны необратимые повреждения клапанов сердца и развитие сердечной недостаточности.
Явление дыхательной недостаточности
Дыхательная недостаточность или гиперкапния — одна из тяжелейших последствий после пневмонии.
Дыхательные мышцы должны работать на протяжении всей жизни человека, позволяя легким подниматься и опускаться. В некоторых случаях после пневмонии мышцы утрачивают свою работоспособность и пациент уже не в состоянии дышать самостоятельно. Таким пациентам помогает аппарат искусственной вентиляции легких, позволяющий им нормально дышать и пополнить поток крови кислородом.
В результате сильного воспаления в стенках легких перекрывается поток воздуха и крови через них. Это явление приводит к кислородному голоданию. Начальная терапия направлена на уменьшение воспаления стенок, затем необходим курс сильных антибиотиков и плевроцентез, что уменьшает давление на стенки легких и сосуды.
Цианоз слизистых оболочек
Причиной негативных последствий пневмонии является сверхсинтез слизи и жидкостей, что затрудняют дыхание и обмен газов в легких. Это осложняет снабжение крови кислородом. Цианоз характеризуется синеватым обесцвечиванием кожи и слизистых оболочек. Это признак состояния организма, а не отдельная болезнь.
При цианозе в крови недостает кислорода, а дезоксигемоглобин окрашивает поверхность слизистых покровов в темный, голубоватый цвет. Наиболее распространенные места обесцвечивания — губы, пальцы рук и ног. Пациенты, переболевшие пневмонией, страдающие от острых приступов астмы или эндокардита сталкиваются с остаточной проблемой цианоза.
Своевременное лечение пневмонии помогает избежать тяжелых хронических последствий и проблем с дыхательными органами.
Загрузка…
Источник: https://MedBoli.ru/dyhatelnaya-sistema/pnevmoniya/kakie-byvayut-ostatochnye-yavleniya-posle-pnevmonii
Остаточные явления после пневмонии: температура и кашель. Это норма или патология?
Воспаление легких не проходит быстро, кроме того, после ликвидации острого процесса могут оставаться признаки перенесенного заболевания. Часто неудовлетворительное состояние пациента, который переболел пневмонией, наблюдается длительное время. Остаточные явления могут затрагивать разные функции организма и провоцировать нежелательные последствия.
По ошибке некоторые люди причисляют к остаточным явлениям кашель, температуру и одышку, которые иногда остаются после окончания лечения. Но обычно этот период длится совсем не долго. Этому вопросу посвящена вторая половина статьи.
По-другому его можно назвать слабостью во всем теле. Проявляться это может следующим образом:
- слабость даже при незначительных нагрузках;
- ухудшение умственной деятельности;
- утомляемость и апатия в дневное время;
- усталость даже с утра после пробуждения.
Чтобы избавиться от данного остаточного явления после пневмонии необходимо:
- После терапии антибактериальными препаратами начать прием витаминно-минеральных комплексов.
- Насытить пищевой рацион белковыми составляющими, а также овощами и фруктами.
- После острый периода заболевания стоит еще несколько дней соблюдать максимально щадящий режим и наращивая нагрузки равномерно.
- Бывать чаще на улице с целью укрепления иммунитета и сил.
Дисбактериоз
Иногда остаточные явления после пневмонии проявляются в виде нарушения работы кишечника. Это связано с нарушением баланса микрофлоры. Основной причиной дисбактериоза при пневмонии считается терапия антибактериальными средствами. При этом могут наблюдаться следующие симптомы:
- жидкий стул;
- дискомфортные ощущения в кишечнике;
- вздутие живота;
- отрыжка, редко – тошнота и рвота.
Для того, чтобы дисбактериоз не возник, при антибактериальной терапии обязательно нужно принимать пробиотики. В таких средствах содержатся бифидо- и лактобактерии, которые подавляют размножение патогенных микроорганизмов. Также пробиотики частично на себя берут роль полезной микрофлоры, дефицит которой есть при дисбактериозе.
Если пациент во время лечения антибиотиками не принимал препараты данной группы и у него развился дисбактериоз, ему следует начать принимать пробиотики уже при имеющемся остаточном явлении. Однако, в этом случае надо понимать, что быстро справиться с патологией уже не получится – это длительный и сложный процесс.
Вторичный иммунодефицит
Достаточно часто после перенесенной пневмонии организм человека становится очень восприимчивым к различным инфекциям. Такое явление наблюдается при формировании вторичного иммунодефицита.
Чтобы укрепить иммунитет, следует пересмотреть образ своей жизни:
- Откорректировать питание – употреблять больше овощей, фруктов, кисломолочных продуктов, отказаться от жареных блюд, сладких кондитерских изделий.
- Каждый день пить не менее литра чистой воды, помимо этого употреблять травяные чаи, свежевыжатые соки, морсы.
- Совершать неспешные прогулки на свежем воздухе.
- Избавиться от вредных привычек.
- Одеваться по погоде.
- Высыпаться – в сутки человек должен спать не менее 8 часов, выздоравливающему человеку полезно также спать пару часов поле обеда.
- Проводить ежедневную влажную уборку и хорошо проветривать помещение.
Что касается вакцинации, то ее сразу после пневмонии проводить нет смысла – организм ослаблен болезнью. Но в крови еще остаются антитела, которые победили заболевание, а это значит, что у человека достаточно защиты от повторного заражения.
В реабилитационный период рекомендуется выполнять упражнения, которые помогут вернуть человеку естественную для него физическую активность. Все нагрузки должны подбираться в индивидуальном порядке.
Дыхательная гимнастика и йога – хорошие занятия во время восстановления после воспалительного процесса в легких. Они способствуют усилению кровотока, а значит к мышцам будет поступать больше питательных веществ.
В некоторых случаях при очень ослабленном иммунитете врач может назначить иммуномодулирующую терапию. Самостоятельный прием препаратов такой направленности не рекомендуется.
Как понять, что воспаление легких не долечено?
В восстановительный период после пневмонии каждый пациент должен внимательно прислушиваться к своим ощущениям. Ведь иногда могут возникнуть остаточные явления, свидетельствующие о том, что болезнь не была долечена. К ним относятся:
Болит грудная клеткаили спина сзади – симптом может возникать в виде незначительных покалываний, редко – острых приступов.
Иногда при этом присутствует одышка и частое сердцебиение. Выраженность боли зависит от тяжести заболевания, адекватности и оперативности проводимой терапии.
При тяжелом течении пневмонии следует задуматься о возможном формировании спаек в органах дыхания.
Спаечный процесс в легких
Одышка – симптом, который может упорно сохраняться после окончания лечения. Это может свидетельствовать о том, что патогенная микрофлора полностью не уничтожена, и ее токсины дальше насыщают организм пациента. Если одышка беспокоит, постоянно тяжело и не хватает воздуха, то следует обратиться к доктору.
Повышенная температура тела. Часто у реконвалесцента пневмонии может наблюдаться субфебрилитет – температура колеблется в пределах от 37 до 37,5°C. Не нужно тревожиться, если при проведении контрольной рентгенографии на снимках нет очагов инфильтрации. Можно выделить несколько причин субфебрильной температуры после пневмонии:
- присоединилась вторичная инфекция;
- очаг воспаления в легких рассосался не полностью;
- сильное поражение пациента токсинами возбудителя;
- наличие в организме патогенных микроорганизмов, которые при ослаблении иммунитета активизируются.
Стоит наблюдать за тем, как долго держится температура. Если она не сходит в течение 7-10 дней и больше, это может говорить об угнетении дыхания или выраженном снижении защитных сил организма.
Кашель после пневмонии может оставаться еще долгое время. Причины такого состояния разные. Если в результате эффективного лечения воспалительный процесс в организме устранен, в легких могут оставаться участки, которые разрушены в результате заболевания. На рентгеновском снимке их не видно, но с ними обязательно следует бороться.
Еще одна причина, по которой возможно остался кашель – замедление процессов регенерации тканей. Организм после пневмонии ослаблен, поэтому этот процесс может проходить еще около двух недель. Также может болеть горло. Если остаточный кашель у взрослого тяжелый, сухой и долго не проходит, обязательно нужно показаться специалисту и начать его лечить.
Бактериемию после пневмонии можно заподозрить по кашлю с мокротой желтого или зеленого цвета, высокой температуре тела, выраженной слабости. Возникает из-за наличия в крови большого количества болезнетворной микрофлоры.
Такое состояние требует госпитализации и немедленного лечения с применением сильнодействующих антибактериальных средств. В противном случае есть высокий риск распространения инфекции по всему организму.
Осложнения
Если после пневмонии пациент продолжает себя плохо чувствовать, это может свидетельствовать об осложнениях.
Важно! Осложнения после пневмонии очень опасны и могут привести не только к серьезным патологиям, но и к летальному исходу.
Самыми распространенными являются:
- Абсцесс – это гнойник с экссудатом внутри. У больного не падает температура, возможна лихорадка.
- Развитие бронхиальной астмы.
- Бронхоэктазы – накопление слизи, которая загустевает и закупоривает поры.
- Развитие сердечных патологий. Очень опасен эндокардит, который развивается при проникновении инфекционных агентов в сердечную оболочку.
- Интоксикация организма – длительное время держится высокая температура, может быть рвота.
- Плеврит – воспалительный экссудат образуется между плевральными листками.
- Эмпиема плевры – накопление гноя плевральных листках.
- Спаечный процесс. Заподозрить его можно в том случае, если больной жалуется на боли в легких при дыхании. Спайки могут быть множественными или одиночными.
- Сепсис – опасное осложнение, при котором инфекция попадает в кровяное русло и током крови разносится по всем органам и системам.
Подробнее о последствиях и осложнениях >>
Наибольшему риску развития осложнений подвержены пациенты со слабым иммунитетом, а также с наличием хронических патологий, которые препятствуют естественному и правильному функционированию организма.
Функционирование бронхо-легочной системы с возрастом ухудшается, бронхи уже не могут в полном объеме фильтровать поступающее воздушные массы и полноценно вентилироваться.
Поэтому крайне тяжело болезнь переносят лица пожилого возраста.
В группе риска люди:
- Употребляющие алкоголь. Действие антибиотиков нейтрализуется этанолом, что затрудняет лечение.
- Курящие. Эта вредная привычка затрудняет выход мокроты из дыхательной системы, следовательно, остается благоприятная почва для развития патогенной флоры.
- Недостаточно или избыточно получающие медикаментозные средства.
- Самостоятельно лечащие заболевание.
Подробнее о группах риска >>
Справочные материалы (скачать)
Для скачивания нажмите мышкой на нужный документ: