Взятие мазка из носоглотки на менингококк алгоритм
Методы диагностики менингита и менингококковой инфекции
Менингококковая инфекция носит спорадический характер, однако, несмотря на это, она является одной из самых опасных и непредсказуемых по молниеносности течения. 1/3 всех случаев составляют гипертоксические, молниеносные формы, которые часто заканчиваются смертью больного.
Течение менингококковой инфекции зависит от ранней диагностики и адекватной стартовой терапии на всех этапах лечения.
Диагностика менингококковой инфекции основана на эпидемиологических данных, данных, полученных в результате опроса больного, общеклинических и лабораторных методах исследования.
При помощи бактериоскопии можно обнаружить возбудитель и провести анализ клеточного состава ликвора. Бактериологическое исследование проводится для получения чистой культуры менингококков (Neisseria meningitidis). Серологический метод позволяет выявить бактериальные антигены и антитела в сыворотке крови.
Материалом для исследования являются слизь из носоглотки, спиномозговая жидкость (ликвор), кровь и гной, соскоб кожи из области геморрагических высыпаний.
Рис. 1. На фото тяжелая форма менингококкового сепсиса у детей.
Диагностика менингококковой инфекции с использованием общеклинических методов исследования
- Менингококковый назофарингит протекает с небольшим лейкоцитозом и нормальной или слегка увеличенной СОЭ. При диагностике менингококкового назофарингита используются эпидемиологические и данные бактериологического обследования. На основании только клинических данных данное заболевание диагностировать чрезвычайно трудно.
- Генерализованные формы заболевания протекают с выраженным нейтрофильным лейкоцитозом и значительным сдвигом в формуле, из периферической крови исчезают эозинофилы, увеличивается СОЭ.
- Токсическая форма менингококцемии протекает с тромбоцитопенией и небольшой анемией. О сгущении крови в сосудистом русле говорит повышенный уровень гематокрита. Развившаяся лейкопения говорит о нарастании тяжелой интоксикации и является плохим прогностическим признаком. В крови падает уровень тромбоцитов, изменяется коагулограмма. Появляются признаки метаболического ацидоза и нарушения электролитного состава крови.
- Появление в моче следов белка, цилиндров и единичных эритроцитов говорит о токсическом поражении почек. Значительное увеличение белка, зернистых цилиндров и эритроцитов говорит о развитии острой почечной недостаточности.
При массовой гибели менингококков выделяются эндотоксины, воздействие которых на внутренние органы и системы организма определяют клиническую картину заболевания, тяжесть которого диктует применение определенного объема исследований.
Рис. 2. На фото менингококцемия у детей.
Исследование спинномозговой жидкости с целью диагностики менингококкового менингита
Исследование спинномозговой жидкости при диагностике менингита имеет решающее значение. Забор спинномозговой жидкости осуществляется при люмбальной пункции.
- При явлениях менингизма клеточный состав спинномозговой жидкости остается нормальным, отмечается ее незначительное повышенное давление.
- В первые часы заболевания (фаза серозного воспаления) ликвор остается прозрачным, отмечается небольшое повышение клеточных элементов (до 50 — 200 клеток) с преобладанием лимфоцитов. Антибиотикотерапия в этот период всегда дает положительный эффект.
- К концу первых суток серозное воспаление переходит в гнойное. Спиномозговая жидкость становится мутной. Цитоз достигает высоких цифр (несколько тысяч в 1 мм3). До 90% его клеточного состава составляют нейтрофиллы. белка невысокое. Показатель уровня сахара умеренно снижен. Уровень глобулинов в ликворе значительно повышен (реакция Нонне-Апельта резко положительная).
Спиномозговая жидкость подлежит общеклиническому, бактериологическому и биохимическому исследованию, для чего готовится 3 пробирки. Ликвор в 4-й пробирке остается в отделении. За ним устанавливается наблюдение на предмет образования пленки, характерной для туберкулезного менингита.
Рис. 3. На фото слева вид ликвора при гнойном менингите. На фото справа менингококки из спинномозговой жидкости (бактериоскопия) больного менингитом.
0
При генерализованных формах менингококковой инфекции исследуется кислотно-основное состояние и электролиты плазмы крови. При менингококковом сепсисе контролируются показатели свертывающей системы крови и проводятся почечные тесты.
Диагностика менингококковой инфекции с использованием бактериоскопического метода исследования
Анализ на туберкулез методом прямой бактериоскопии является наиболее простым и быстрым способом обнаружения микобактерий в исследуемом материале. Выявить наличие возбудителя можно в течение одного часа. Данная методика используется для экспресс диагностики.
Для бактериоскопического исследования применяется мазок, взятый из носоглотки, толстая капля крови и ликвор. Мазки окрашиваются по Граму или обрабатываются метиленовым синим.
Менингококки представляют собой диплококки (сдвоенные кокки бобовидной формы) размером от 0,6 до 0,8 мкм. При окрашивании по Граму приобретают розовую окраску (грамотрицательные). Располагаются внутри и внеклеточно.
- Мазок из носоглотки берется натощак специальным стерильным тампоном, укрепленным на алюминиевой проволоке.
- При приготовлении мазков из спинномозговой жидкости обращают внимание на внешний вид биологического материала. При гнойном характере ликвора мазки готовятся из осадка, который получают при центрифугировании материала.
- Кровь для бактериоскопического исследования берется при ее заборе из вены. Далее готовится препарат толстой капли, который окрашивается метиленовым синим.
Рис. 4. На фото Neisseria meningitidis (вид под микроскопом). Окраска по Граму.
Рис. 5. Приготовление мазков толстой капли. В препарате (фото справа) видны менингококки, окрашенные в темно-синий цвет (окраска метиленовым синим).
Рис. 6. Менингококки в цитоплазме нейтрофильного лейкоцита у больного тяжелой генерализованной формой менингококковой инфекции.
Диагностика менингококковой инфекции с использованием бактериологического метода исследования
Анализ на менингококк методом посева биологического материала (культуральный метод) более чувствителен, чем бактериоскопия. Для исследования используются мазки носоглоточной слизи, кровь, плевральная жидкость и ликвор. Ответ врач получает через 4 суток.
Менингококки хорошо растут на средах, которые содержат нативный белок (сыворотка и кровь, асцитическая жидкость, яичный белок). Оптимальная температура роста 38-36 ° С. На простых средах микробы не растут.
Neisseria meningitidis являются аэробами (живут и развиваются только в присутствии кислорода). Для получения чистой культуры в питательные среды добавляют антибиотики, которые подавляют рост сопутствующей микрофлоры.
После получения роста колоний менингококков проводится тест на чувствительность к антибиотикам.Рис. 7. Neisseria meningitidis при росте на сывороточном агаре. Колонии менингококков слегка выпуклые, полупрозрачные, с гладкой поверхностью и ровными краями, в проходящем свете имеют голубоватый оттенок.
Диагностика менингококковой инфекции с использованием серологических методов исследования
Серологические исследования используются для выявления антител в организме человека, вырабатываемых против антигенов менингококков. Данная методика используется для ретроспективной диагностики и применяется с интервалом от 7 до 12 дней. С целью обнаружения антигенов возбудителя используются реакции агглютинации.
В последнее время для выявления специфических антител в крови больного или спинномозговой жидкости стали применяться экспресс-методики:
- методика иммунофлюоресценции,
- реакция энзиммеченых антител,
- реакция преципитации в геле,
- иммуноэлектрофорез с групповыми преципитирующими антисыворотками,
- методика встречного иммуноэлектрофореза (ВИЭФ),
- иммуноферментный анализ (ИФА),
- радиоиммунологические методы.
Применение ПЦР для диагностики менингококковой инфекции
Диагностика коклюша с применением ПЦР (полимеразной цепной реакции) является самой перспективной методикой в современных условиях.
Высокая чувствительность теста позволяет выявлять ДНК бактерий, даже если в исследуемом материале их несколько десятков и даже единиц. Данный метод является высокоспецифичным.
Его особая ценность заключается в том, что выявление менингококков в биологическом материале становится возможным, когда другие методы исследования дают отрицательный результат.
Рис. 8. Методика ПЦР является высокоспецифичной и позволяет выявлять ДНК бактерий, даже если их в исследуемом материале несколько десятков и даже единиц.
Использование дополнительных методов исследования
Из дополнительных методов исследования применяются электрокардиограмма (ЭКГ), фонокардиография (ФКГ), электроэнцефалограмма (ЭЭГ), компьютерная томография головного мозга (КТ), нейросонография (НСГ), цветовое доплеровское картирование и др.
При необходимости к обследованию больных привлекаются врачи разных специальностей — окулисты, отоларингологи, невропатологи.
Рис. 9. Электроэнцефалограмма позволяет выявлять структурные изменения в головном мозге.
Рис. 10. Компьютерная томография головного мозга позволяет выявлять наличие гематом, гидроцефалию и другие объемные поражения, локализующихся в головном мозге.
Рис. 11. Электрокардиограмма позволяет исследовать и регистрировать электрические поля, образующиеся при работе сердца.Рис. 12. Нейросонография (ультразвуковое исследование) используется для исследования у детей в возрасте до 1-го года структур полости черепа.
Дифференциальная диагностика менингококковой инфекции
- Менингококковый менингит следует дифференцировать с менингитами, вызванными стафилококками, стрептококками, клебсиеллами, синегнойной и гемофильной палочками, грибами, тяжелой формой дизентерии, сальменеллеза и брюшного тифа.
- Менингококцемию, протекающую с сыпью, следует отличать от краснухи, кори, скарлатины, иерсиниоза, геморрагических васкулитов, тромбопенических состояний и сепсиса.
- Менингококковую инфекцию, протекающую с поражением центральной нервной системы, следует дифференцировать от острых респираторных вирусных инфекций, в том числе гриппа, протекающих с явлениями поражения головного мозга и его оболочек.
Рис. 13. На фото менингококцемия у взрослого.
Ранняя диагностика менингококковой инфекции и своевременно начатое лечение обеспечивает благоприятный исход заболевания.
ССЫЛКИ ПО ТЕМЕ
Статьи раздела «Менингококковая инфекция»Самое популярное
Источник: http://microbak.ru/infekcionnye-zabolevaniya/meningokokkovaya-infekciya/diagnozt.html
Менингококк
Менингококки (N. meningitidis), вызывающие у людей менингококковую инфекцию. Клетки менингококка имеют сферическую или слегка овоидную форму. В препаратах, приготовленных из спинномозговой жидкости, клетки располагаются попарно. Обращенные друг к другу поверхности уплощены.
Постинфекционный иммунитет при генерализованных формах достаточно напряженный, повторные заболевания и рецидивы возникают редко. При генерализованных формах уменьшается содержание Т-лимфоцитов, что коррелирует с тяжестью болезни. Ко второй неделе отмечается повышение количества В-лимфоцитов.
Иммунный ответ организма в значительной степени зависит от интенсивности образования антител к различным антигенам клетки (полисахаридам и белкам). Полисахаридные антигены сероваров А и С обладают высокой иммуногенностью, полисахариды серовара В почти неиммуногенны.
Антитела от иммунизированной матери могут передаваться плоду трансплацентарным путем и обнаруживаются в 50% случаев. Их удается определить только в течение 2-5 мес. после рождения ребенка.
Инфекция менингококка проходит в локализованной форме:
- 1.Острый назофарингит
- 2.Менингококко носительство
- 3.Генерализованной форме
- 4.Менингококцемия
- a.Менингит
- b.Менингоэнцефалит
- c.Эндокардит
- d.Полиартрит
- e.Иридоциклит
- f.Пневмония
- g.Артрит
Цереброспинальный менингит, нападает на человека внезапно, начинается с сильной головной болью, рвоты, высокой температуры до 41*, появляется лихорадка, могут быть галлюцинации, ригидность, человек подгибает колени, а голову
запрокидывает назад, появляется светобоязнь. Но симптомы менингита могут немного варьировать, поскольку менингит может быть вызван различными микробами. Для точного диагноза проводят микробиологические анализы.
При генерализованных формах менингококка, иммунная система сохраняется крепкой, по этому развития повторных заболеваний довольно редкий случай. Так происходит потому что, присутствует невосприимчивость к этой бактерии, с появлением против — менингококковых бактерицидных АТ.
По исследованием показало что дети с полугодовалого возраста и до десяти лет имеют низкий уровень АТ, у детей с десяти до пятнадцати лет уровень начинает увеличиваться. Повышения наблюдается в связи с реакцией полисахаридов менингококков А и С, при этом защищает АТ.
Мазок на менингококк
Мазок берут у пациентов с заболеванием менингит, хотя для более точного диагноза проводят пункцию.
Для проведения анализа на менингококк используют метод мазка. Пациент перед сдачей не должен употреблять пищу. Сдается утром на голодный желудок, после сдачи анализа, необходимо доставить исследуемый материал в лабораторию в течении двух часов. Для забора слизи из носоглотки необходима приготовить ватный тампон, шпатель и посуду с сывороточным агарном и менингококковой средой.
Перед этим врач, ставит посуду с менингококковой средой в термостат на 20 минут, что бы его температура была 37*С Далее берется стержень с ватным тампоном, его нужно согнуть так, что бы угол был 135* примерно на 5 см до конца ватки. При этом сгибать его нужно о края пробирки.
Левой рукой доктор прижимает язык пациента шпателем, а правой рукой вводит стерильный тампон, не задевая при этом зубы, щеки и язык, в носовую часть глотки, забирая от туда слизь. На этом забор слизи из носоглотки на менингококк для пациента закончен, остается лишь врачу, «перенести» содержимое на питательную среду штриховыми движениями.
Посуда «петри» закрывается с содержимым крышкой, вата помещается в пробирку. В течении двух часов слизь будет доставлена в лабораторию.
После взятия анализа на менингококк используемые приборы необходимо продезинфицировать.
Лечения менингококковой инфекции
Проводится несколько способов на ликвидацию инфекции менингококка, назначаются антибиотики совместно с диуретиками, так же сочетают лечения с симптоматическими средствами, седативными препаратами. Если пациент не переносит пенициллин, его заменяют левомицетином либо рифампицином. Эффективны в лечении ампициллины и оксацеллины.
Меры поведения при инфекции менингококка:
1.Больных
a.Выявить инфекцию
b.Изолировать больного
c.Вылечить больного
2.Инфекцию
a.Выявлять
b.Санировать
Для профилактики и укрепления иммунитета вводят иммуноглобулин, он помогает в течении нескольких месяцев поддерживать иммунную систему.
Медицина «А» → Актиномикоз
Медицина «Т» → Туберкулез позвоночника
медицина «Д» → Диплококки
Медицина «Т» → Тиф
Медицина «П» → Пневмококк
Источник: http://YouPedia.ru/medicina-m/meningokokk.html
Рекомендации о том, как брать мазок
Для проведения бак-исследования требуется мазок из зева и носа. Он позволяет оценить качественные, а также количественные характеристики микрофлоры, живущей на слизистой рото- и носоглотки.
Выявив патогенные микроорганизмы при диагностике, врач имеет возможность подтвердить инфекционное заболевания, а также определить чувствительность микробов на действие некоторых антибиотиков.
Микрофлора носоглотки
На поверхности слизистой оболочки рото- и носоглотки живет множество микробов, которые относятся как к полезным, так и болезнетворным микробам. В норме даже болезнетворные микроорганизмы могут входить в состав флоры, однако не вызывать развитие заболевания. Все зависит от их количества.
При определенных условиях, например, снижении иммунитета на фоне ОРВИ, общего переохлаждения, обострения хронической патологии, происходит активация патогенных бактерий, и они начинают интенсивно размножаться.
В мазках при отсутствии заболевания присутствуют такие виды микроорганизмов, как кишечная палочка, стрептококки, менингококки, эпидермальный стафилококк, непатогенные нейссерии, бакте-, дифтероиды, псевдомонады, клебсиеллы пневмонии, актиномицеты, грибки и другие микроорганизмы.
Приблизительно 20% населения Земли являются носителями золотистого стафилококка, однако развития заболевания у них не наблюдается.
При благоприятных для бактерий условиях условно-патогенные микробы способны вызывать заболевания. Также болезни могут развиваться при первичном инфицировании организма, оседая на слизистые оболочки верхних респираторных путей.
Среди микроорганизмов, способных провоцировать развитие патологии, следует отметить гемолитический стрептококк, пневмо-, менингококк, золотистый стафилококк, бациллы Леффлера, гемофильная палочка, бранхамеллы, листерия, бордетелла, грибки и множество других микробов.
Подготовительный этап
Для получения максимально точных результатов исследования необходимо соблюдать следующие рекомендации:
- за неделю до сбора материала прекращается прием антибактериальных препаратов;
- полоскание, использование спрея с противомикробным действием запрещается за 2 суток до диагностики;
- анализ проводится натощак;
- перед исследованием не следует чистить зубы, использовать жвачку, пить воду.
Только придерживаясь перечисленных правил, мазок на флору из зева покажет достоверный результат.
Техника проведения
Чтобы взятие мазка из зева несколько облегчить, необходимо пациенту наклонить голову назад и максимально широко раскрыть ротовую полость. Материал из носа и зева берется стерильным тампоном, фиксированным на удлиненной петле.
Вначале специалист прижимает язык металлическим или деревянным шпателем ко дну полости рта, чтобы четко визуализировать место забора материала. Затем тампон опускается в стерильную пробирку, что предупреждает гибель микроорганизмов при транспортировке. Материал следует отвезти в лабораторию за 90 минут.
Во время введения и извлечения тампона изо рта, он не должен соприкасаться с другими поверхностями. Если техника взятия мазка из зева и носане будет соблюдаться, результаты считаются недостоверными.
Алгоритм выполнения мазка из носа практически не отличается:
- пациент наклоняет голову назад;
- носовой ход с обеих сторон очищается от слизи;
- кожные покровы вокруг ноздрей необходимо обработать антисептиком;
- стерильный тампон вводится в ходы носа, плотно соприкасаясь с поверхностью слизистой оболочки;
- тампон помещают в стерильную пробирку и отправляют в лабораторию.
Микроскопический анализ
Перед посевом материала необходимо провести микроскопическое исследование. Для этого набранный материал располагается на предметном стекле, которое фиксируется над пламенем горелки. Окраска проводится по методу Грама, что дает возможность визуализировать клеточный состав.
В мазках могут обнаруживаться коккобацилы, грамположительные, грамотрицательные микробы и кокки, а также исследуется их морфология. В зависимости от расположения бактерий удается различить их по видовым принадлежностям:
- грамположительные кокки, располагающиеся группами в виде виноградной грозди, являются стафилококками;
- грамположительные кокки, напоминающие цепочку, или располагаются попарно, считаются стрептококками;
- нейсерии окрашиваются по Граму отрицательно, также являются кокками;
- клебсиеллы визуализируются в виде грамотрицательных палочек с округлыми концами, а также капсулой со светлой окраской;
- синегнойные палочки обнаруживаются как небольшие грамотрицательные палочки.
На основании результатов микроскопической диагностики врачу удается предположить, какие колонии могут вырасти на питательной среде.
Посев материала
Для каждого микроорганизма необходимы определенные питательные среды с учетом pH и уровня влажности. Основная задача питательной среды заключается в обеспечении микроорганизмов питания, дыхания для ростового ускорения и размножения.
Мазок из носасеют на среду, после чего выращивают в условиях термостата. Ежедневно необходимо оценивать рост и форму вырастающих колоний. Через 5 суток анализируется конечный результат. Различают несколько наиболее распространенных сред для получения колоний бактерий:
- кровяной агар относится к высокочувствительному типу сред, обеспечивает благоприятные условия для роста сапрофитных, а также патогенных микробов. Патогенность пневмококка, а также стафилококка оценивается путем анализа характера роста, окраски и площади гемолизированного участка. Гемолитическая активность бактерий считается основным патогенным фактором.
- среда Сабуро — оптимальная для размножения множества видов микробов.
- Желточно-солевой агар используется для получения колоний стафилококковых микробов.
- Шоколадный агар относится к неселективным, обогащенным средам, получается путем добавления нагретой крови. Применяется для размножения патогенных микроорганизмов. Эта питательная среда хорошо подходит для менинго-, конококков и гемофильной палочки.
- Из сред для энтеробактерий применяется среда Эндо.
- Культивирование энтерококков осуществляется на энтерококкагаре.
Результаты диагностики
После оценки формы, окраски и других особенностей колоний бактерий, специалист предоставляет окончательный результат:
- отрицательный – означает отсутствие бактериальной и грибковой флоры в материале. В таком случае причиной развития болезни может стать вирусный возбудитель.
- положительный – указывает на наличие патогенных/условно-патогенных микробов, которые способны вызвать заболевание. Активизация и стремительное размножение условно-патогенных микробов происходит при снижении иммунитета. При наличии грибковой флоры, в частности, дрожжеподобных грибов Candida, может развиваться кандидоз ротовой полости.
Врач направляет пациента сделать мазки из зева и носовых полостей при подозрении на инфекционное происхождение болезни. Благодаря комплексной диагностике врач имеет возможность определить состав микрофлоры слизистой оболочки. Это позволяет поставить точный диагноз и определить дальнейшую лечебную тактику.
Источник:
Как делают мазок из зева и носа на стафилококк?
Мазок из зева и носа представляет собой исследование бактериологического характера на микрофлору, которое проводится в целях выявления болезнетворного возбудителя при заболеваниях ротоглотки и полости носа.
Показание к взятию мазка
Мазок на флору из носа и ротовой полости назначается пациентам при наличии следующих клинических показаний:
- Фурункулы;
- Ангина;
- Тонзиллит;
- Фарингит;
- Мононуклеоз;
- Ларинготрахеит;
- Туберкулез;
- Коклюш;
- Стоматит;
- Синусит.
Взятие мазка на флору также необходимо проводить при длительных контактах с инфицированными пациентами, кроме того, в случае поступления в детское учреждение – сад или школу.
Мазок из зева и носа на стафилококк в обязательном порядке регулярно сдают медицинские сотрудники, преподаватели детских образовательных учреждений, работники сферы общественного питания, продавцы в продовольственных магазинах.
Данное исследование проводится в профилактических целях.
Диагностическое исследование позволяет специалистам медицинской сферы определить бактерии, локализующиеся в области зева и носоглотки, и назначить максимально эффективный и адекватный терапевтический курс.
Мазок на дифтерию назначается в случае подозрения на наличие дифтерии носа, при воспалительных поражениях, локализующихся в области носоглотки.Взятие мазка из области носоглотки также проводится в целях отслеживания степени эффективности применяемых терапевтических методов.
Как подготовиться к взятию мазка?
Алгоритм подготовки к процедуре забора биологического материала из области ротоглотки для проведения дальнейшего лабораторного исследования предельно прост.
Для получения точных и достоверных результатов анализов за несколько дней до проведения данной процедуры пациенту категорически противопоказано использовать лечебные растворы, мази, капли и назальные спреи, включающие в свой состав антибиотические препараты.
Прекратить принимать системные антибиотики рекомендуется за две недели до забора материала на анализ.
Как проходит процедура взятия мазка из зева
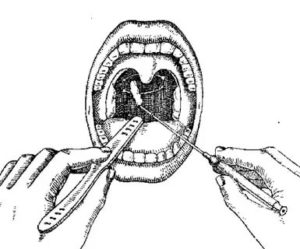
При заборе биологического материала для проведения лабораторной диагностики из области ротоглотки пациенту необходимо немного запрокинуть голову и открыть рот.
Специалист нажимает на область языка больного специальным инструментом (в целях улучшения обзора), а затем при помощи стерильной ватной палочки собирает биологический материал, проводя ею по слизистым оболочкам миндалин и гортани.
Данная процедура проходит безболезненно, но вызывает у человека чувство дискомфорта и может стать причиной рвотных позывов. Именно по этой причине манипуляция по забору материала из области ротоглотки проводится на голодный желудок.
В ходе проведения данной диагностической процедуры используется специальный шпатель, закрывающий область зубов и языка, дабы исключить попадание на ватный тампон частичек пищи.
Далее, тампон, на котором остаются частички слизистых оболочек, специалист помещает в сосуд со специальной питательной средой, где болезнетворные микроорганизмы сохраняются до проведения анализа.
В большинстве случаев результаты анализа становятся известны через сутки после проведения исследования.
Как берется мазок из носовой полости?
Перед тем, как брать материал из области носоглотки, специалист осуществляет обязательную дезинфекцию. Стерильный ватный тампон, обработанный в медицинском спирте, по очереди вводится сначала в один носовой проход пациента, а затем в другой.
Далее тампон помещается в стерильную пробирку со специальным раствором и отправляется в лабораторию для проведения дальнейшего исследования. Перед проведением данной процедуры необходимо очистить носовую полость от скопившихся слизистых выделений и сухих корочек. Для этого может быть рекомендована предварительная процедура промывания носа и околоносовых пазух.
Мазок на дифтерию берется в утренние часы на протяжении трех суток подряд. Данная процедура проходит быстро и совершенно безболезненно для пациента.
Виды анализов
Биологический материал, собранный в ходе взятия мазка из области зева и носа, отправляется на дальнейшее лабораторное исследование. Для этих целей современные специалисты медицинской сферы применяют следующие информативные методики:
- Посевы — в ходе проведения данного исследования частицы слизистых оболочек наносятся на специальную питательную среду, способствующую активному размножению болезнетворных микроорганизмов. Этот вид анализа позволяет выявить наличие конкретных микробов и бактерий в области ротоглотки пациента и определить степень их чувствительности к определенным антибиотическим препаратам, что необходимо для назначения адекватного и результативного лечения;
- ПЦР-диагностика — данный анализ представляет собой лабораторное исследование ДНК структур слизистых оболочек пациента. ПЦР-исследование дает специалисту возможность определить разновидности болезнетворных микроорганизмов, заселяющих слизистые носовые оболочки больного;
- Антигестагенные тесты — информативная процедура, которая предполагает использование специальных систем, характеризующихся повышенной чувствительностью к частичкам определенных болезнетворных возбудителей. В большинстве случаев данная методика используется при подозрении на наличие стрептококков. Антигестагенные тесты отличаются высокой точностью, а проведение самого исследования занимает не более получаса. Положительный результат теста указывает на наличие заражения определенными видами микробов, отрицательный результат — свидетельствует об отсутствии заражения.
Расшифровка результатов
Расшифровка результатов анализа при взятии мазка из области ротовой полости и носа осуществляется исключительно квалифицированными специалистами, в лабораторных условиях.
В ходе проведения исследования, специалист выявляет наличие определенных болезнетворных микроорганизмов, способных спровоцировать то или иное заболевание, по причине которого пациенту было рекомендовано данное исследование.
После обнаружения определенных микробных агентов, пациенту назначается терапевтический курс, который будет наиболее действенным и эффективным в конкретном клиническом случае.
Результаты проведения анализов на микрофлору таковы, что содержание условно-патогенных микроорганизмов, локализующихся в области носоглотки должно составлять не более 10 единиц на мл.
Патогенных микроорганизмов в биологическом материале быть не должно. Отрицательный результат исследования свидетельствует об отсутствии патогенной микрофлоры в области гортани и носоглотки пациента.В данном случае речь идет о наличии вирусной, а не бактериальной или грибковой инфекции.
Положительные результаты данного анализа указывают на активный рост патогенных микроорганизмов, которые могут спровоцировать развитие таких заболеваний, как дифтерия, коклюш, фарингит.
В данном случае, проводятся дополнительные исследования на определение чувствительности болезнетворных возбудителей к определенным антибиотическим препаратам.
Источник: https://kashmu.ru/protsedury-i-manipulyatsii/rekomendatsii-o-tom-kak-brat-mazok.html
Взятие мазка на менингококк
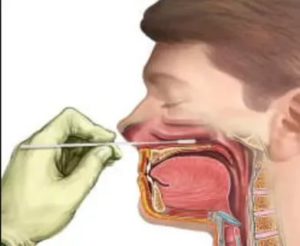
Цель:Взять содержимое носа и зева для бактериологического исследования.
Показания:Назначение врача.
Противопоказания:Нет.
Оснащение:
- Стерильные: пробирки с тампонами, лоток, шпатель;
- Теплую грелку, штатив для пробирок, лоток для сброса, бланки направлений, ручку, стеклограф, емкость с дезинфицирующим раствором.
Возможные проблемы пациента:
- Неприязнь и страх.
- Не может открыть рот, ожог кожи и др
Выполнение процедуры:
Установить доверительные отношения с пациентом, объяснить цель и ход процедуры;
Помыть и просушить руки;
Надеть перчатки и маску-респиратор;
Промаркировать пробирку;
Промаркировать чашки Петри;
Усадить удобно пациента лицом к свету;
Взять правой рукой стерильный ватный тампон;
Изогнуть проволоку тампона о край пробирки под углом 135о;
Взять стерильный шпатель левой рукой;
Попросить пациента широко открыть рот;
Зафиксировать язык;
Завести тампон концом вверх за мягкое небо в носоглотку правой рукой;
Провести 2 – 3 раза по задней стенке носоглотки сверху вниз;
Извлечь тампон, не касаясь щек, языка, зубов;
Поместить шпатель в лоток для сброса;
Ввести тампон в пробирку, не касаясь наружной поверхности и дна пробирки;
Закрыть плотно пробирку пробкой;
Пробирка немедленно ставится в термостат;
Оформить направление в бактериологическую лабораторию;
Отправить материал в лабораторию в сумке «термос»;
Провести дезинфекцию шпателя и лотка;
Снять маску, перчатки;
Вымыть и просушить руки.
Оценка достигнутых результатов: материал для бактериологического исследования собран.
Обучение пациента или его родственников:Консультативный тип вмешательства в соответствии с вышеописанной последовательностью действий медицинской сестры
Взятие мочи на общий анализ
Цель: Собрать утреннюю порцию мочи в чистую и сухую банку в количестве 150 – 200 мл.
Показания:По назначению врача.
Противопоказания:Нет.
Оснащение:
Банка чистая и сухая, емкостью 200 – 300 мл.
Этикетка-направление.
Кувшин с водой.
Мыло.
Салфетка или полотенце.
Выявление возможных проблем. связанных с данным вмешательством:
Общая слабость
Сниженная интеллектуальная способность.
Необоснованный отказ от вмешательства и др.
Последовательность действий м/с с обеспечением безопасности окружающей среды:
Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
Попросите пациента утром провести гигиенический туалет наружных половых органов.
Оформите направление и подпишите посуду для сбора материала.
Дайте пациенту чистую, сухую банку.
Предложите собрать в банку среднюю порцию 150-200 мл утренней свежевыпущенной мочи.
Поставьте банку в специальный ящик в санитарной комнате.
Проследите за доставкой мочи в лабораторию (не позднее 1 часа после сбора мочи).
Оценка показателей:
Удельный вес: 1,008 – 1,025
Цвет: Соломенно-желтая
Прозрачность: прозрачная
рН: 4,5 – 8,0 (слабокислая, слабощелочная)
Белок: отсутствует
Глюкоза (сахар): отсутствует
Лейкоциты: 0 – 5 в п./зр.
Эритроциты: 0 – 1 в./зр.
Обучение пациента и его родственников:Консультативный тип сестринской помощи в соответствии с вышеописанной последовательностью действий медицинской сестры.
Примечания:
За день до исследования пациенту временно отменить мочегонные средства, если он их принимал.
У женщин в период менструации мочу для исследования берут катетером (по назначению врача).
Полученный из лаборатории результат подклеивают в историю болезни.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
Источник: https://studfile.net/preview/7308883/page:29/
Мазок из носоглотки на менингококк
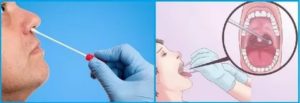
- a. Менингит
- b. Менингоэнцефалит
- c. Эндокардит
- d. Полиартрит
- e. Иридоциклит
- f. Пневмония
- g.
Артрит
Цереброспинальный менингит, нападает на человека внезапно, начинается с сильной головной болью, рвоты, высокой температуры до 41*, появляется лихорадка, могут быть галлюцинации, ригидность, человек подгибает колени, а голову
запрокидывает назад, появляется светобоязнь. Но симптомы менингита могут немного варьировать, поскольку менингит может быть вызван различными микробами. Для точного диагноза проводят микробиологические анализы.
При генерализованных формах менингококка, иммунная система сохраняется крепкой, по этому развития повторных заболеваний довольно редкий случай. Так происходит потому что, присутствует невосприимчивость к этой бактерии, с появлением против — менингококковых бактерицидных АТ.
По исследованием показало что дети с полугодовалого возраста и до десяти лет имеют низкий уровень АТ, у детей с десяти до пятнадцати лет уровень начинает увеличиваться. Повышения наблюдается в связи с реакцией полисахаридов менингококков А и С, при этом защищает АТ.
Мазок на менингококк алгоритм
Приготовить:
— стерильные пробирки с сухим ватным изогнутым тампоном;
— штатив для пробирок;
— стерильный шпатель в лотке;
— бланк-направление в лабораторию;
— чашку Петри с питательной средой;
— бикс для транспортировки пробирок;
1. Вымыть и осушить руки.
2. Надеть перчатки, маску.
3. Поставить на пробирке (чашке Петри) стеклографом номер, соответствующий номеру в направлении.
4. Установить пробирку в штатив.
5. Усадить ребенка лицом к источнику света (при необходимости зафиксировать его с помощью помощника).
6. Попросить ребенка открыть рот.
7. Нажать шпателем на корень языка левой рукой.
8. Ввести тампон изогнутым концом вверх под мягкое небо в носоглотку (не касаясь зубов, языка), по шпателю.
Рис. 45. Мазок из носоглотки на менингококк
9. Собрать слизь из носоглотки легким движением, проведя 2-3 раза.
10. Извлечь тампон из ротовой полости и поместить в пробирку, не касаясь ее краев, предварительно произведя посев на чашку Петри с питательной средой (не нарушая целости поверхности).
11. Вымыть и обработать руки антисептическим раствором.
12. Выписать направление по образцу.
13. Отправить материал в лабораторию (при t + 37°; + 38°С),
Примечание: Забор материала производить натощак, до приема лекарства, до орошения полости рта дезрастворами, до чистки зубов, до назначения антибиотиков.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения:На стипендию можно купить что-нибудь, но не больше. 8966 — | 7230 — или читать все.
78.85.4.207 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Показания:
· Подозрение на менингококковую инфекцию.
· Контактные с больным менингококковой инфекцией.
Оснащение:
· Стерильная пробирка с металлическим стержнем с сухим ватным тампоном.
· Штатив для пробирок.
· Ёмкость с дезраствором.
· Бланк направления в лабораторию.
Алгоритм выполнения:
1. Заполнить бланк направления.
2. Психологически подготовить ребёнка (мать).
3. Вымыть руки, надеть маску, перчатки.
4. Усадить ребёнка на стул или на колени помощнику. Помощник усаживает ребёнка к себе на колени, удерживая ноги своими скрещенными ногами, голову фиксирует одной рукой за лоб, другой обхватывает руки.
5. Вынуть стержень из пробирки на 2/3 его длины и согнуть о внутреннюю стенку пробирки под углом 135 градусов на расстоянии 3 – 4 см от нижнео конца, удерживая пробирку левой рукой. Поставить пробирку в штатив.
6. Левой рукой ввести шпатель в рот ребёнку, надавить на корень языка.
7. Правой рукой ввести тампон в рот изогнутым концом кверху за мягкое нёбо (под язычок) и 2 – 3 раза провести по задней стенке глотки. Не касаться тампоном зубов, слизистой рта и языка!
8. Вынуть тампон, шпатель опустить в ёмкость с дезраствором.
9. Тампон сразу же ввести в стерильную пробирку.
10. Материал отправить в бактериологическую лабораторию в специальном контейнере не позднее 1 часа после взятия мазка. В холодное время года – в сумке-термосе.Взятие мазков со слизистой зева и носа на микрофлору.
Цель:
· Установить характер бактериальной флоры.
· Определить устойчивость выделенной микрофлоры к антибиотикам.
Оснащение:
· Две стерильные пробирки с металлическими стержнями с сухими ватными тампонами.
· Штатив для пробирок.
· Ёмкость с дезраствором.
· Бланки направления в лабораторию.
Условия выполнения:
· Утром натощак до приёма лекарств и полоскания рта и зева.
· В срочных случаях можно взять в течение дня, но не ранее, чем через 2 – 3 часа после приёма пищи.
Алгоритм выполнения:
1. Заполнить бланк направления.
2. Психологически подготовить ребёнка (мать).
3. Вымыть руки, надеть маску, перчатки.
4. Усадить ребёнка на стул или на колени помощнику. Помощник усаживает ребёнка к себе на колени, удерживая ноги своими скрещенными ногами, голову фиксирует одной рукой за лоб, другой обхватывает руки.
5. Вынуть стержень из пробирки, не касаясь её краёв, удерживая пробирку левой рукой. Поставить пробирку в штатив.
6. Левой рукой ввести шпатель в рот ребёнку, надавить на корень языка.
7. Правой рукой ввести тампон в рот. Не касаясь тампоном зубов, слизистой рта и языка, снять слизь с миндалин и дужек на границе поражённого участка и здоровой слизистой, слегка нажимая. Последовательность движения тампона: миндалина, дужка, язычок, дужка и миндалина с другой стороны.
8. Вынуть тампон, шпатель опустить в ёмкость с дезраствором.
9. Тампон сразу же ввести в стерильную пробирку, не касаясь её краёв и стенок.
10. Мазок из носа берётся другим тампоном, который вводится в носовые ходы достаточно глубоко (вначале в один носовой ход, затем в другой).
11. Материал отправить в бактериологическую лабораторию в специальном контейнере не позднее 1 часа после взятия мазка.
Подготовка ребёнка к инструментальным методам исследования.
Подготовка ребёнка к рентгенологическому исследованию пищевода, желудка и тонкой кишки.
1. За 2 – 3 дня до исследования из диеты исключают продукты, способствующие газообразованию и вызывающие метеоризм (чёрный хлеб, картофель, квашеную капусту, молоко, бобовые. Большое количество фруктов.
2. Накануне исследования ужин не позднее 20. 00 часов.
3. Вечером накануне исследования сделать очистительную клизму.
4. Утром в день исследования ребёнок не должен ни есть, ни пить.
5. Не позднее, чем за 2 часа до исследования, сделать очистительную клизму.
6. Медсестра обязана доставить ребёнка в рентгеновский кабинет, по просьбе врача-рентгенолога вводить больному лекарственные препараты.
В экстренных случаях подготовка к рентгенологическому исследованию не проводится.
Подготовка ребёнка к рентгенологическому исследованию толстой кишки.
Проводится через 24 часа после рентгенологического исследования верхних отделов органов пищеварительного тракта. Подготовка не требуется.
Цель; собрать материал для бактериологического исследования.
Стерильные пробирки с сухими изогнутым ватными тампонами, укрепленными на концах стержней;
Штатив для пробирок;
Стерильный шпатель в лотке;
Бланк — направления в лабораторию;
Забор материала проводится натощак
I. Подготовка к процедуре
II. Выполнение процедуры
III. Завершение процедуры.
Задача №20
Вызов к ребёнку 5-ти лет. В течение 20-ти минут судороги неясной этиологии. Необходимо определить уровень глюкозурии.
Задание: продемонстрируйте определение уровня сахара в крови.
Техника определения глюкозы крови
Шаг1. Извлеките тест-полоску из флакона. Флакон сразу же закройте крышкой. Введите тест-полоску контактными полосами и лицевой стороной вверх в зону ввода тест-полоски. Убедитесь, что тест-полоска вошла до упора.Прибор включится автоматически. На экране появится номер кода тест-полоски и символ с установленными единицами измерения.
Проверьте, совпадает ли номер кода на экране с номером кода на флаконе используемых тест-полосок.
Шаг2. Выберите место для прокола. Каплю крови лучше получить из пальца.
Шаг3. Проколите палец. Для этого плотно прижмите ручку к кончику пальца. Нажмите кнопку спуска.
Шаг 4. Когда на экране появится символ «о» поднесите каплю крови к зоне теста тест-полоски и удерживайте её в таком положении.
Результат анализа уровня глюкозы в крови появится на экране после того, как прибор отсчитает 5 секунд в обратном порядке
Дата добавления: 2018-02-15 ; просмотров: 4897 ; ЗАКАЗАТЬ РАБОТУ
Источник: https://bimimi.ru/gorlo/mazok-iz-nosoglotki-na-meningokokk.html