Узелковые образования в легких
Одиночный легочный узел
Одиночный (солитарный) легочный узел — это одиночное, чаще всего округлое или сферическое образование размером < 30 мм в диаметре; распологающиеся в легочной паренхиме, определяемое на рентгенограмме или КТ, не связанное с наличием пневмонии (консолидации), ателектазом или лимфаденопатией (патологическим увеличением лимфатических узлов).
Для начала поясним терминологию.
В английской медицинской литературе различают;
- Nodule: узелок, размером < 10 мм.
- Node: узел, > 10 мм но < 30 мм.
- Mass: образование, > 30 мм. (как правило, это неоплазия).
Большинство одиночных легочныйх узлов — это образования доброкачественной этиологи: инфекционные гранулёмы, исход бактериальной, грибковой или туберкулёзной инфекции. Узлы неинфекционного генеза включают в себя: гамартрома, саркоид, гранулематоз Вегенера, ревматоидный артрит, артериовенозная мальформация и т.д.
Только одна треть одиночных легочных узлов являются злокачетвенными образованиями: бронхогенной карциномой, метастазами (20%) или карциноид.
Современные статистические исследования, проведённые в США, показали интересную картину: одиночный легочный узел определяется в 1 случаe из 500 рентгенограмм ОГК или в 1 исследовании из 100 КТ грудной полости. В районах эндемичных по грибковым заболеваниям (например, штат Огайо), это цифры в 2 раза выше.
Стандартным методом для оценки подозрительных одиночных легочных узлов (т.е. узлов без неоспоримых признаков доброкачественности) является КТ.КТ является несомненным определяющим методом который позволяет объективно оценить узел, выявить наличия жира, кальцификатов, дополнительных признаков, играющих определяющую роль в оценке добро- или злокачественного потенциала исследуемого образования. КТ исследование рутинно можно выполнять без в/в контрастирования. Но, болюсное введение контраста может понадобится при динамическом КТ исследовании узлов с высоким риском злокачественности.
Локализация:
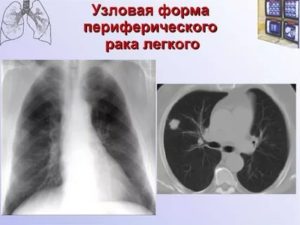
доброкачественные узелки могут распологаться в любых отделах лёгких, без специфических предпочтений. Злокачественные узлы имеют тенденцию к локализации в верхних долях, справа > чем в левом лёгком. Аденоkарцинома тяготеeт к периферическому расположению, тогда как плоскоклеточный рак больше находят в центральных/медиальных отделах.
Размер:
размер узла не является определяющим критерием оценки добро- или злокачественности образования. В общем, чем крупнее образование, тем более оно подозрительно на злокачественность. Но, доброкачественные образования также могут доростать до приличных размеров. И наоборот, если мы видим узелок размером 2-3 мм, это не означает, что это не рак.
Структура:
Kрая узлов являются очень важным признаком. Образование с чёткими, ровными и хорошо очерченными краями типичны для доброкачественных узелков. Наличие неровных, бугристых краёв с спикулами, весьма подозрительны на злокачеcтвенный характер.
Отдельно надо выделить узлы не солидной структутры, а по типу GGO (ground glass opacities) матового стекла. «Чистые» GGO узлы могут быть как воспалительного генеза, так и злокачественными.
Узлы смешанного характера, особенно если центр представлен солидным мягкотканным компонентом, а периферия в виде ауры по типу матового стекла, характерны для неоплазии (аденокарциномы бронхоальвеолярного типа).
Кальцинаты: очень важный и «любимый» критерий оценки. Если кальцинаты в узле есть, это ещё не означает что образование доброкачественное! Необходимо оценить расположение кальцинатов в узле.
Диффузные, ламинированные, центрально расположенные (мишень), по типу периферического кольца, концентрические и кальцинаты в виде поп-корна являются критерием доброкачественности. Последний тип (поп-корн) характерен для гамартромы.
Экцентрически расположенные кальцинаты подозрительны на наличие злокачественного образования. При раке также могут встречаться аморфные, точечные микрокальцинаты.
Не надо забывать о метастазах муцинпродуцирующих карцином, при которых могут быть диффузные, «пунктирные» кальцинаты. Костеобразующие метастазы таких опухолей как остеосаркома и хондросаркома также могут имитировать кальцинаты.
Хочется сказать: хорошо, что метaстазы весьма редко бывают единичными
Наличие центральной гиподенсной зоны: неспецифический признак, может встречаться при раке и при воспалительных процессах за счёт некроза. Это суждение также относится к признаку воздушной бронхограммы и кавитациям (воздушным полостям). Бронхограммы встречаются в 50% случаев бронхоальвеолярных карцином.
При обнаружении в узле жира (необходимо очень аккуратно производить измерение плотности участков подозрительных на жир), чаще это свидетельствует в пользу доброкачественности образования. Читайте подробней — одиночный легочный узел с включениями жира.
Рост:
рост образования или его отсуствие — один из самых важных критериев при оценке образования лёгкого на предмет злокачественности. Общеизвестный факт: узлы с стабильными, не изменяющимся размерами в течении 2х лет динамического наблюдения, являются доброкачественными образованиями.
Современные авторы ратуют за такой протокол: при обнаружении подозрительного узелка/узла, считается целесообразным проводить КТ контроль через 3, 6, 12 и 24 месяцев. Если узел стабилен-наблюдение можно прекратить.
Важные аспекты: современные работы выявили интересный факт, динамика увеличения обьёма узелков размерами < 10 мм при расчётах в 3>, пользуясь помощью компьютерных программ (например: CAD nodule detection; VIP nodule assessment), по точности превосходит в абсолютных цифрах, привычные замеры в 2>.
Например: 6 месяцев назад узел был 5 мм в диаметре, сейчас 6х7 мм. Если измерить 3Dобъём, то может оказаться, что узел увеличился в объёме > 2.5 раза. Было введено такое понятие как: doubling rate т.е. время за которое узел увеличивается в своём объёме в 2 раза.Кстати, некоторые узлы плотности матового стекла подозрительные на бронхоальвеолярную карциному, имеют низкий doubling rate, поэтому нуждаются в более длительном наблюдении.
Динамическое контрастное усиление:
хорошая методика для оценки узелков без специфических признаков, с которыми сложно определиться: добро- или зло-. Принято считать: если усиление в узле < 15 H.U., это признак доброкачественности (90%), усиление > 15 H.U.
связывают с 50% злокачественных образований.
Существуют методики последовательного динамического сканирования через определённые интервали через зону интереса (узла) с последующим вычислением кривой контрастного усиления и вымывания контраста из исследуемого узла/образования.
ПЭТ КТ (PET; PET CT):
очень неплохой метод для оценки одиночного легочного узла; специфичность до 83-97%, а чувствительность по разным данным колеблется от 70 до 100%. Но необходимо помнить; этот метод работает при размере узла от 8-10 мм и выше.
Ложно-положительные результаты часто связаны с активным воспалительным процессом или инфекцией.
Ложно-отрицательный результат фиксировался в случае низкой метаболической активности узла, что иногда наблюдается при бронхоальвеолярных раках, карциноидах и реже, аденокарциномах.
Тактика:
Покончив с описательной частью, перед радиологом встаёт закономерный вопрос.
Что делать дальше? Какую рекоммендацию необходимо написать в протоколе? В журнале European Radiology, номер за февраль 2007 года, была обширная статья на данную тему, где чётко было расписано, как необходимо поступать в том или ином случае. Полностью статью вы можете посмотреть в вложениях; в конце вы найдeте таблицу с протоколом действий.
Наряду с радиологическими данными необходимо учитывать анамнез и клинические данные, включая стаж курения, наличие специфических жалоб и т.д. Существуют специальные автоматизированные программы для расчёта риска.
Подробней о тактике ведения одиночных легочных узлов обнаруженных виде случайной находки вне скрининга рака легкого читайте в отдельной публикации.
Дифференциальный диагноз
Существует множество причин одиночного легочного очага, в том числе:
- опухоли
- инфекционные
- гранулема
- абсцесс легкого
- ревматоидный узелок
- псевдоопухоль: плазмоклеточная гранулема
- небольшой очаг пневмонии: округлая пневмония
- врожденная патология
- артериовенозная мальформация
- киста легкого
- атрезия бронха
- прочие причины
- инфаркт легкого
- внутрилегочный лимфоузел
- легочная гематома
- легочный амилоидоз
Источник: https://radiographia.info/article/odinochnyy-legochnoy-uzel
Узлы в легких, что это?
Во время проведения диагностики респираторной патологии или при случайном обследовании у пациента могут выявлять очаговые образования в легких округлой формы, похожие на узелки. Такая ситуация достаточно распространена и способна внушить немалую тревогу, но следует детальнее разобраться, с чем связано возникновение подобных изменений.
Причины и механизмы
Если в легочном поле появилось округлое образование, то первым этапом в оказании медицинской помощи станет выяснение его природы. Причин, по которым это может случиться, довольно много. Но все они условно подразделяются на доброкачественные и злокачественные. Первые связаны с такими состояниями:
- Специфическое воспаление (туберкулез).
- Грибковая инфекция (гистоплазмоз, кокцидиоидоз, аспергиллез).
- Опухолевые процессы (гамартома, бронхоаденома, липома, фиброма, киста).
- Системные заболевания (саркоидоз, ревматоидный артрит, гранулематоз Вегенера).
- Паразитарные инвазии (эхинококкоз).
- Профессиональная патология (пневмокониозы).
- Другие (кровоизлияние в легкое, сосудистая аневризма).
Но особую опасность представляют злокачественные образования, среди которых нельзя не отметить бронхогенный, альвеолярно-клеточный рак (аденокарцинома) или метастазы из других органов (молочной железы, почек, кишечника). Подобные случаи составляют до 40% среди всех легочных затемнений. И чем больше размер образования, тем выше риск его неблагоприятного течения.
Чем может быть узелок в легком, станет ясно лишь по результатам обследования, ведь причин округлого образования достаточно много. Они включают как доброкачественные состояния, так и онкологическую патологию.
Симптомы
Пациенты, у которых предполагается узелковое образование в легких, в основной массе не предъявляют никаких жалоб. Однако тщательный опрос и акцентирование внимания на определенных моментах способны оказать существенную помощь в диагностическом процессе. Врачу важно получить информацию следующего характера:
- Перенесенные недавно или в прошлом инфекции дыхательных путей (ОРВИ и грипп, пневмония).
- Семейная предрасположенность к злокачественным опухолям и системным болезням.
- Контакт с больным туберкулезом.
- Вредные привычки (длительное курение).
- Профессиональные вредности (угольная, песчаная, асбестовая, металлическая пыль).
- Пребывание в географических зонах, эндемичных по эхинококкозу или грибковым инфекциям.
Несмотря на распространенность бессимптомных форм, патология воспалительной или злокачественной природы зачастую имеет локальные и общие признаки. Правда, они неспецифичны:
- Кашель.
- Выделение мокроты.
- Одышка.
- Лихорадка.
Длительное сохранение кашля, появление в мокроте прожилок крови, исхудание, общая слабость и субфебрилитет могут свидетельствовать о туберкулезе или злокачественной опухоли. Хронический процесс с нарушением альвеолярной вентиляции подтверждают признаки дыхательной недостаточности: пальцы в виде «барабанных палочек», ногти как «часовые стекла», бледность кожи, головокружение.
Обращая внимание на внелегочные симптомы, можно предположить характер первичного процесса или его системный характер. Так, например, при ревматоидном артрите обнаруживают изменения в суставах: припухлость и болезненность, специфические деформации («лебединая шея», «бутоньерка», «ласты моржа»).
Гранулематоз Вегенера сопровождается поражением ЛОР-органов (назофарингит, ринит, синусит), глаз (склерит, увеит), кожи (васкулит) и почек (гломерулонефрит).
А метастатическая природа округлого образования в легких становится очень вероятным при выявлении уплотнений в молочной железе и выделений из соска, нарушений стула и боли в животе, крови в стуле и моче.
Узелки в легких протекают бессимптомно или сопровождаются определенными признаками локального и системного характера.
Дополнительная диагностика
Узловые образования, как правило, обнаруживаются при рентгенологическом обследовании или компьютерной томографии. Они представляют собой сферические тени или уплотнения различных размеров.
При этом обращают внимание на структуру узелка и окружающих тканей (кальцификаты, липидные включения, тяжи), количество очагов и их локализацию.
И в большинстве случаев пациентам рекомендуется пройти дополнительные исследования:
- Общий анализ крови и мочи.
- Биохимия крови (электролиты, печеночные пробы, коагулограмма, газовый состав).
- Анализ мокроты (цитология, посев).
- Иммунологические тесты.
- Кожные пробы (с туберкулином, гистоплазмином).
- Спирометрия.
- Пункционная биопсия.
- Гистологическое исследование.
- Фибробронхоскопия.
Все обнаруженные тени в легких принято считать потенциально злокачественными до тех пор, пока не будет доказано обратное. К признакам доброкачественности можно отнести кальцификаты и отсутствие роста на протяжении 2 и более лет при наблюдении в динамике. Благоприятными симптомами также являются гладкие края, равномерность, правильная форма образований.
Тактика
При обнаружении округлого образования в легком требуется индивидуальная тактика, которая определяется риском злокачественных процессов. Вероятность онкологии будет выше в следующих случаях:
- Длительный стаж курения (более 20 лет).
- Рак в анамнезе или у родственников.
- Профессиональные вредности.
- Возраст старше 50 лет.
У молодых пациентов с низким риском мелкие бессимптомные узелки (до 4 мм в диаметре) не требуют какого-либо вмешательства и повторного обследования. Во всех остальных случаях необходимо наблюдение в динамике с томографией через определенный интервал времени (3, 6 или 12 месяцев).
Лечить необходимо не сами узелки, а ту патологию, которая стала их причиной. Поэтому вопрос об используемых методах довольно обширен. В подавляющем большинстве случаев не обходится без медикаментов. Исходя из картины происходящего, могут назначаться препараты следующих групп:
- Антибиотики.
- Противотуберкулезные.
- Противогрибковые.
- Кортикостероиды.
- Цитостатики.
- Антигистаминные.
- Противогельминтные и пр.
Злокачественная опухоль однозначно подлежит удалению в объеме радикальной резекции. Перед и после операции используют облучение, иногда в сочетании с химиотерапией.
При своевременно начатом лечении удается достичь хорошей выживаемости пациентов.
А вот метастатическое поражение легких имеет неблагоприятный прогноз, поскольку свидетельствует о далеко зашедшем онкологическом процессе иной локализации.
Узелки, ставшие причиной неприятных симптомов, имеющие большие размеры и злокачественную природу, однозначно подлежат лечению.
Довольно распространена ситуация, когда при обследовании обнаруживаются узлы в легких. Что это такое, почему возникает, как проявляется и лечится – на любые вопросы сможет ответить лишь врач. А пациенту важно понимать, что подобное состояние требует особого внимания в силу вероятности онкологического процесса.Источник: http://elaxsir.ru/zabolevaniya/drugie-zabolevaniya/uzly-v-legkix-chto-eto.html
Множественные узелки в легких: причины и диагностика
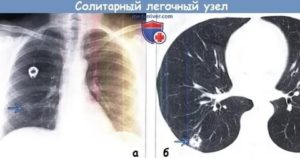
Если у вас была рентгенография грудной клетки и вам сообщили, что рентгенолог заметил «множественные легочные узелки» или «множественные легочные узелки», первое, что может прийти на ум, — это рак.
И хотя, да, рак, безусловно, может быть причиной, могут быть и другие объяснения.
Давайте внимательно рассмотрим определение узелка легкого, его отличие от массы и некоторые характеристики узелка, которые могут указывать на то, что он раковый или незлокачественный.
Что это значит, если у вас есть узелок в легких?
Понимание нескольких легочных узелков
Узелки в легких (также известные как легочные узелки), как правило, рассматриваются на рентгенограммах как «пятна» или «поражения», и их диаметр составляет три сантиметра (около полутора дюймов) или меньше. означают, что были обнаружены два или более очага поражения, а не одиночный легочный узелок (SPN).
Узелки в лёгких довольно распространены и встречаются в каждом из каждых 500 рентгеновских снимков грудной клетки. В одном исследовании 51 процент курильщиков в возрасте 50 лет и старше имели MPN при сканировании легких.
Характеристика раковых и не раковых узлов
Когда на сканограмме видны множественные легочные узелки (MPN), первое предположение — рак. рак является наиболее частая причина возникновения МПН и обычно является результатом метастазирования (когда рак распространяется от первичной опухоли к другим частям тела).
Но «самый распространенный» не означает «только». Существует почти столько же доброкачественных (не раковых) причин возникновения МПН, сколько и злокачественных (раковых). Более того, то, как узлы выглядят при сканировании, позволяет предположить, какого они типа.
Многочисленные узелки с большей вероятностью могут быть злокачественными, если они имеют диаметр 1 сантиметр (примерно 1/4 дюйма) или более. Узелки размером менее 5 миллиметров (1/4 дюйма), особенно при распределении в трещинах между долями легкого или вдоль ткани, которая выстилает легкое, с большей вероятностью будут доброкачественными.
Более того, если ваши узелки описываются как «кальцинированные», это, скорее всего, будет доброкачественным. Напротив, узелки, описанные как имеющие вид «матового стекла», с большей вероятностью являются злокачественными.
Причины множественных легочных узелков
Множественные легочные узелки могут быть вызваны злокачественными или доброкачественными заболеваниями. Некоторые из наиболее распространенных причин включают в себя:
- рак является основной причиной MPN, особенно у людей с семейной историей рака. Это больше всего связано с метастазированием рака молочной железы, рака толстой кишки, рака простаты и рака мочевого пузыря.
- Лимфатический узел расположены вдоль слизистой оболочки легких (так называемой плевры) и, как и все лимфатические узлы, могут увеличиваться во время инфекции. Иногда это можно прочитать как пятно на рентгеновском снимке.
- Доброкачественные опухоли может также развиться в легких, наиболее распространенными из которых являются пороки развития тканей, называемые гамартомами. Другие типы доброкачественных опухолей включают фибромы, бронхиальные аденомы, гемангиомы и бластомы.
- аутоиммунный расстройства это те, в которых иммунная система непреднамеренно атакует собственные клетки организма. Иногда они могут образовывать грануляции и новообразования, которые появляются в виде пятен на рентгенограмме. Причины включают ревматоидный артрит, саркоидоз и эозинофилию.
- Инфекции легких можно иногда выглядят как множественные или диффузные узелки на скане. К ним относятся бактериальные инфекции, такие как туберкулез, грибковые инфекции, такие как гистоплазмоз и криптококкоз, и паразитарные инфекции, такие как эхинококкоз.
- пневмокониозтакже известная как болезнь черного легкого, все еще встречается у 2% шахтеров и связана с образованием узелков размером от одного до двух миллиметров.
- Шрамы от прошлой инфекции может также обнаруживаться на рентгенограмме грудной клетки, часто у людей, которые никогда не осознавали, что у них инфекция.
Диагностика множественных легочных узелков
Поскольку наиболее распространенной причиной возникновения MPN является метастатический рак, врачи часто начинают свое исследование с поиска первичной (оригинальной) опухоли.
В зависимости от того, что говорит ранняя диагностика, врач может назначить маммографию для поиска опухоли молочной железы или колоноскопию для поиска опухоли толстой кишки.
Дополнительные тесты изображений также могут быть использованы, в том числе:
- Компьютерная томография (КТ), которая использует рентген для создания размерного сканирования
- Магнитно-резонансная томография (МРТ), которая использует магнитные волны для визуализации
- Позиционная эмиссионная томография (ПЭТ-сканирование), которая может обнаружить гиперактивный клеточный метаболизм, например, при раке
Исследования показали, что комбинация КТ и ПЭТ-сканирования может быть более полезной для определения причины MPN, чем отдельные тесты сами по себе. Если причина ваших узелков остается неясной после визуализации, может быть выполнена биопсия легкого для получения образца ткани.
Лечение множественных легочных узелков
Лечение MPN будет зависеть от причины. Доброкачественные узелки часто можно оставить в покое. Узелки, связанные с инфекцией, можно лечить с помощью соответствующего антибиотика, противогрибкового или противопаразитарного средства.
Если диагностирован метастатический рак, лечение назначают преимущественно на основании локализации первичной опухоли.
Методы нового поколения, такие как стереотаксическая радиотерапия тела (SBRT), могут использоваться для лечения одного, а иногда и множественных метастазов.
Новые, целенаправленные подходы к терапии предлагают более длительное время выживания с минимальным эффектом лечения, чем когда-либо прежде
Итог, если вы сказали, что у вас есть несколько легочных узелков
Независимо от вашей истории болезни, вам говорят, что у вас множественные легочные узелки. Мы не дадим вам ложной надежды и признаем, что многие из этих узлов являются злокачественными. Но имейте в виду, что есть много благоприятных причин. От аутоиммунных состояний до грибковых инфекций многие люди боятся, что у них рак, а затем узнают, что их узелки имеют поддающуюся лечению причину.
Даже если ваши узелки злокачественные, почти всегда есть варианты лечения. Возможно, не лечебные процедуры, а методы лечения, которые могут уменьшить симптомы и часто продлевают жизнь.
Лучшее, что вы можете сделать, кроме как собрать вместе свою систему поддержки и научиться получать любовь и помощь, — это быть вашим собственным защитником в вашей помощи.
Как мы уже упоминали, даже метастатический рак легких часто поддается лечению, и эти варианты лечения быстро меняются.
Мы узнали, что участие в вашей медицинской команде не только расширяет ваши возможности, но также может повлиять на ваш результат на место водителя вашего медицинского обслуживания.Источник: https://ru.diphealth.com/142-multiple-lung-nodules-causes-and-diagnosis-2249390-50
Одиночный легочный узел — Заболевания легких и респираторное здоровье — 2020
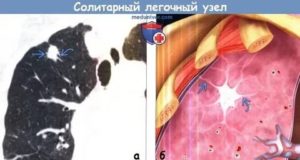
- Уединенный легочный узел (SPN) представляет собой одиночную аномалию в легких, диаметр которой меньше 3 см. Как правило, легочный узел должен расти не менее 1 см в диаметре, прежде чем его можно увидеть на рентгенограмме грудной клетки.
- Уединенный легочный узел окружен нормальной легочной тканью и не связан ни с какими-либо другими аномалиями в легких или близлежащих лимфатических узлах (небольшие бобовидные структуры, обнаруженные по всему телу).
- Лица с одиночными легочными конкрециями обычно не испытывают симптомов. Одиночные легочные конкреции обычно замечаются случайно на рентгенограмме грудной клетки, которая была взята по другой причине (упоминается как случайный вывод).
- Одиночные легочные конкреции являются одной из наиболее распространенных аномалий, наблюдаемых на рентгеновских пленках грудной клетки. Ежегодно обнаруживается около 150 000 случаев, как случайных результатов, либо на рентгеновских пленках, либо в компьютерной томографии.
- Большинство одиночных легочных конкреций являются доброкачественными (нераковые); однако они могут представлять собой раннюю стадию первичного рака легкого или могут указывать на то, что рак метастазирует (распространяется) из другой части тела в легкие.
- Определение того, является ли одиночный легочный узел, наблюдаемый на рентгенограмме грудной клетки или компьютерной томографии грудной клетки, является доброкачественной или злокачественной (злокачественной). Быстрая диагностика и лечение раннего рака легких, представляющего собой одиночный легочный узел, может быть единственным шансом вылечить рак.
Одиночные легочные конкреции могут иметь следующие причины:
- Неопластический (аномальный рост, который может быть доброкачественным или злокачественным)
- Рак легких
- Метастазы (распространение рака от других частей тела к легкому)
- Лимфома (опухоль, состоящая из лимфоидной ткани)
- Карциноид (небольшая, медленно растущая опухоль, которая может распространяться)
- Hamartoma (аномальная масса нормальных тканей, которые часто содержат много разных типов клеток, таких как волосы или зубы)
- Фиброма (опухоль, состоящая из волокнистой соединительной ткани)
- Нейрофиброма (неопухолевая опухоль, состоящая из нервных волокон)
- Бластома (опухоль, состоящая в основном из незрелых, недифференцированных клеток)
- Саркома (опухоль, состоящая из соединительной ткани (обычно раковой))
- Воспалительные (инфекционные): гранулема (небольшие, гранулированные воспалительные поражения). Обычно это связано с заражением инфекционного агента. Этот агент трудно полностью удалить организм, поэтому иммунная система атакует, пытаясь стеновить его. Поскольку иммунные клетки исходят со всех сторон, полученный бипродукт представляет собой округлую узловую плотность, одиночный легочный узел.
- Инфекция, вызванная бактериями: например, туберкулез
- Инфекции, вызванные грибами: гистоплазмоз, кокцидиоидомикоз, бластомикоз, криптококкоз, нокардиоз
- Другие инфекционные причины
- Абсцесс легких (инфекция, в которой умирают клетки части легкого)
- Круглые пневмонии (инфекция, вызванная вирусом или бактериями, воздушные пространства легких заполнены жидкостью и клетками)
- Гидатидная киста (киста, образованная личиночной стадией ленточного червяка, эхинококка или других паразитических агентов, таких как paragonamus westermani );
- Воспалительные (неинфекционные)
- Ревматоидный артрит (генерализованное заболевание соединительных тканей, боль в суставах является основным симптомом, ревматоидные узелки могут проявляться, когда артрит может быть очень мягким или бессимптомным)
- Гранулематоз Вегенера (воспаление мелких кровеносных сосудов, известных как васкулит, часто поражающие почки и пазухи, а также легкие)
- Саркоидоз (болезнь, характеризующаяся гранулярными поражениями неизвестной причины, которая включает в себя различные органы тела, и теперь считается, что она каким-то образом связана с неинфекционным воспалением против белков от бактерий в семье туберкулеза)
- Липоидная (напоминающая жир) пневмония
- врожденный
- Артериовенозная мальформация (нарушение правильного или нормального развития артерий и вен)
- Секвестрация (часть легочной ткани, которая отделилась от окружающей здоровой ткани, часто является эмбриональной аномальностью развития)
- Киста легких (аномальный мешок, содержащий газ, жидкость или полутвердый материал, с мембранной подкладкой, мальформация, возникающая во время эмбриологического развития)
- Разное
- Легочный инфаркт (смерть клеток или части легких, вызванная внезапной недостаточностью артериального или венозного кровоснабжения небольшой части легких)
- Круглый ателектаз (уменьшенный или отсутствующий воздух в части легких)
- Прогрессирующий массивный фиброз (образование волокнистой ткани в качестве реактивного процесса, в отличие от образования волокнистой ткани как нормальной составляющей органа или ткани)
- Иногда тень, наблюдаемая на рентгеновском снимке из вышележащего объекта, лежащего на спине или сундуке, может быть ошибочно принята за одиночный легочный узел. Точно так же, когда несколько объектов, таких как кровеносные сосуды, лимфатические узлы и / или ребра, перекрываются, результат может казаться узелоком или массой на рентгенограмме грудной клетки, когда ее на самом деле не существует.
Симптомы одиночного легочного конкремента
У большинства лиц с одиночным легочным конкрементом симптомы не проявляются. Как правило, одиночный легочный узел определяется как случайный вывод.
Примерно от 20% до 30% всех случаев рака легких появляются как одиночные легочные узлы на рентгеновских пленках грудной клетки. Таким образом, целью исследования одиночного легочного узла является дифференциация доброкачественного роста от злокачественного роста как можно быстрее и точнее.
Одиночные легочные конкреции следует считать потенциально раковыми, пока не будет доказано обратное.
Люди должны всегда открыто и честно общаться со своим специалистом в области здравоохранения о своей истории и факторах риска.
Следующие признаки важны при оценке того, является ли одиночный легочный узел легким или злокачественным.
- Возраст: риск развития злокачественности возрастает с возрастом.
- Риск 3% в возрасте от 35 до 39 лет
- Риск 15% в возрасте от 40 до 49 лет
- Риск 43% в возрасте от 50 до 59 лет
- Риск более 50% у лиц старше 60 лет
- История курения: история курения увеличивает вероятность того, что одиночный легочный узел станет злокачественным.
- Ранняя история рака: люди с историей рака в других областях тела имеют больший шанс, что уединенный легочный узел является злокачественным.
- Факторы профессионального риска для рака легких: воздействие асбеста, радона, никеля, хрома, винилхлорида и полициклических углеводородов увеличивает вероятность того, что уединенный легочный узел является злокачественным.
- История путешествий: люди, которые путешествовали по районам с эндемическим микозом (например, гистоплазмозом, кокцидиоидомикозом, бластомикозом) или с высокой распространенностью туберкулеза, имеют более высокий шанс того, что одиночный легочный узел станет доброкачественным.
- Люди, у которых есть история туберкулеза или миокарда легких, имеют больший шанс, что одиночный легочный узел становится доброкачественным.
Одиночный диагноз легочного конкремента
Анализы крови не являются диагностическими. Однако следующие тесты могут указывать, является ли одиночный легочный узел желчным или злокачественным:
- Анемия (низкий уровень гемоглобина) или повышенная скорость седиментации эритроцитов (скорость, с которой эритроциты оседают в антикоагулированной крови) могут указывать на основной рак или инфекционное заболевание.
- Повышенные уровни ферментов печени, щелочной фосфатазы или кальция в сыворотке могут указывать на то, что одиночный легочный узел является раковым и распространяется, или что рак распространяется от других частей тела к легкому.
- Лица, которые имеют гистоплазмоз или кокцидиоидомикоз, могут иметь высокий уровень иммуноглобулина G и иммуноглобулина M антител, специфичных для этих грибов.
Туберкулиновый кожный тест — это простой кожный тест, который помогает определить, был ли одиночный легочный узел вызван бактериями Mycobacterium tuberculosis . Тест включает инъекцию туберкулина антигена (вещество, которое запускает иммунную систему для производства клеток (антител), которые атакуют и пытаются уничтожить антиген) в кожу и наблюдая реакцию организма. Если уединенный легочный узел был вызван туберкулезом, место инъекции набухает и краснеет.
Рентгенограмма грудной клетки
- Поскольку одиночные легочные узлы сначала обнаруживаются на рентгеновских пленках грудной клетки, важно выяснить, является ли узел в легком или вне его. Рентгенограмма грудной клетки, взятая из бокового положения, флюороскопии или компьютерной томографии, может помочь подтвердить местоположение узла.
- Хотя узлы диаметром 5 мм иногда встречаются на рентгеновских пленках грудной клетки, одиночные легочные узелки часто имеют диаметр 8-10 мм.
- Важнейшим шагом является определение возможности и риска того, что одиночный легочный узел является злокачественным.
- Пациенты, у которых есть ранняя рентгеновская пленка для грудной клетки, должны показать ее специалисту по медицинскому обслуживанию для сравнения. Это важно, потому что скорость роста узелка может быть установлена. Время удвоения большинства злокачественных одиночных легочных конкреций составляет от 1 до 6 месяцев, и любой узел, который растет медленнее или быстрее, скорее всего, будет доброкачественным.
- Рентгеновские пленки грудной клетки могут предоставить информацию о размере, форме, кавитации, скорости роста и схеме кальцификации. Все эти функции могут помочь определить, является ли повреждение доброкачественным или злокачественным. Однако ни одна из этих особенностей не является полностью специфичной для рака легких.
- Радиологические характеристики, которые могут помочь установить диагноз с разумной определенностью, включают (1) доброкачественную картину кальцификации, (2) скорость роста, которая является слишком медленной или слишком быстрой, чтобы быть раком легких, (3) конкретная форма или внешний вид конъюгат, совместимый с доброкачественным поражением (круглые гладкие границы, рак может иметь так называемую звездчатую (звездообразную) картину) и (4) однозначные свидетельства другого доброкачественного заболевания.
компьютерная томография
КТ-сканирование — неоценимая помощь в выявлении признаков узелок и определении вероятности развития рака. В дополнение к особенностям, наблюдаемым на рентгенограмме грудной клетки, компьютерная томография сундука позволяет лучше оценить узел. К преимуществам КТ на рентгеновскую пленку грудной клетки относятся следующие:
- Лучшее разрешение: Узлы размером до 3-4 мм могут быть обнаружены. Особенности одиночного легочного узла лучше визуализируются при КТ, тем самым помогая диагностировать.
- Лучшая локализация: Узлы могут быть более точно локализованы.
- Области, которые трудно оценить на рентгеновской пленке грудной клетки, лучше визуализируются при КТ.
- КТ-сканирование предоставляет более подробную информацию о внутренних структурах и более легко показывает кальцификацию.
Если КТ демонстрирует жир в узле, поражение является доброкачественным. Это специфично для доброкачественного поражения (то есть, гамартомы).
КТ-сканирование помогает различать неопластическую аномалию и инфекционную аномалию.
Позитронно-эмиссионная томография
- Злокачественные клетки имеют более высокий уровень метаболизма, чем нормальные клетки, и доброкачественные аномалии; поэтому поглощение глюкозы злокачественными клетками выше. Позитронно-эмиссионная томография (ПЭТ) включает использование радиоактивно меченого вещества для измерения метаболической активности аномальных клеток. Злокачественные конкреции поглощают больше вещества, чем доброкачественные узлы и нормальную ткань, и их можно легко идентифицировать на трехмерном цветном изображении. К сожалению, последние данные показывают, что сканирование домашних животных может быть не таким полезным, как когда-то считалось обычным инструментом скрининга. Эти исследования имеют значительный ложноположительный показатель (тест указывает на потенциальную злокачественность, хотя ни один не присутствует), что может привести к ненужной и потенциально опасной биопсии.
- ПЭТ-сканирование — это неинвазивный экзамен, но процедура дорога.
Однофотонная эмиссионная компьютерная томография
- Одиночная фотонная эмиссионная томография (SPECT) выполняется с использованием радиоактивно меченого вещества, технеция Tc P829.
- Сканирование SPECT менее дорогостоящее, чем сканирование ПЭТ, но имеет сопоставимую чувствительность и специфичность. Однако тест не оценивался у большого числа людей. Кроме того, сканирование SPECT менее чувствительно для узелок диаметром менее 20 мм.
Источник: https://ru.thehealthylifestyleexpo.com/solitary-pulmonary-nodule-75769
Доброкачественные опухоли легких
содержание
Опухоли легких во многих случаях не являются злокачественными, т.е диагноз рак легких при наличии опухоли ставится не всегда. Нередко опухоль легких имеет характер доброкачественной.
Узелки и точки в легких можно увидеть на рентгеновском снимке или компьютерной томографии. Они представляют собой плотные небольшие участки ткани круглой или овальной формы, окруженные здоровыми тканями легких. Узелок может быть один или несколько.
По статистике, новообразования в легких чаще всего оказываются доброкачественными, если:
- Пациент моложе 40 лет;
- Он не курит
- В узелке обнаружено содержание кальция;
- Узелок небольшого размера.
Доброкачественная опухоль легких появляется в результате аномального роста тканей и может развиваться в различных частях легких.
Определить, является ли опухоль легких доброкачественной или злокачественной очень важно.
И сделать это нужно как можно раньше, ведь раннее выявление и лечение рака легких существенно повышает вероятность полного излечения и, в итоге, выживания пациента.
Симптомы доброкачественной опухоли легких
Доброкачественные узелки и опухоли в легких обычно не вызывают никаких симптомов. Именно поэтому ни практически всегда диагностируются случайно во время рентгена грудной клетки или компьютерной томографии.
Однако они могут стать причиной следующих симптомов болезни:
- Охриплость;
- Непрекращающийся кашель или кашель с кровью;
- Одышка;
- Лихорадочное состояние, особенно если болезнь сопровождается пневмонией.
2.Причины доброкачественных опухолей
Причины того, почему появляются доброкачественные опухоли легких, мало изучены. Но в целом они часто появляются после таких проблем со здоровьем, как:
Воспалительные процессы, возникшие из-за инфекции:
- Грибковые инфекции – гистоплазмоз, кокцидиоидомикоз, криптококкоз, аспергиллез;
- Туберкулез
- Абсцесс легкого
- Пневмония
Воспаление, не связанное с инфицированием:
- Ревматоидный артрит;
- Гранулематоз Вегенера;
- Саркоидоз.
- Врожденные патологии, такие как киста легких и другие.
3.Виды опухолей
Вот некоторые из наиболее распространенных типов доброкачественных опухолей легких:
- Гамартомы. Гамартомы – это наиболее распространенный тип доброкачественной опухоли легких и одна из частых причин образования одиночных легочных узелков. Этот вид мароморовидной опухоли легких образуется из тканей оболочки легких, а также жировой и хрящевой ткани. Как правило, гамартома располагается на периферии легких.
- Бронхиальная аденома. Бронхиальная аденома составляет около половины всех доброкачественных опухолей легких. Она представляет собой разнородную группу опухолей, которые возникают из слизистых желез и протоков трахеи или крупных дыхательных путей легких. Слизистая аденома – один из примеров истинной доброкачественной бронхиальной аденомы.
- Редкие новообразования легких могут появляться в форме хондром, фибром, липом – доброкачественных опухолей легких, состоящих из соединительной или жировой ткани.
Диагностика доброкачественных опухолей легких
Помимо рентгеновского обследования и компьютерной томографии для диагностики опухолей легких, о которых мы уже говорили, диагностика состояния здоровья пациента может заключаться в контроле динамики развития опухоли в течение нескольких лет.
Обычно такая практика используется, если размер узелка не превышает 6 мм и пациент не входит в группу риска по заболеванию раком легких. Если узелок остается того же размера, по крайней мере, два года, он считается доброкачественным.
Это связано с тем, что доброкачественные опухоли легких растут медленно, если вообще растут. Раковые опухоли, напротив, удваиваются в размере каждые четыре месяца.
Дальнейшее ежегодной наблюдение, по меньшей мере, в течение пяти лет поможет окончательно убедиться, что опухоль легких доброкачественная.
Доброкачественные узелки в легких обычно имеют гладкие края и более равномерный цвет по всей поверхности. Они более правильной формы, чем раковые узелки. В большинстве случаев для проверки скорости роста, формы и других характеристик опухоли (к примеру, кальцификации), достаточно рентгена грудной клетки или компьютерной томографии (КТ).
Но возможно, что Ваш врач назначит и другие исследования, особенно если опухоль изменила размер, форму или внешний вид. Это делается для того, чтобы исключить рак легких или определить основную причину появления доброкачественных узелков.
Для диагностики может потребоваться:
- Анализ крови;
- Туберкулиновые пробы, чтобы диагностировать туберкулез;
- Позитронно-эмиссионная томография (ПЭТ);
- Одноместное фото-излучение КТ (ОФЭКТ);
- Магнитно-резонансная томография (МРТ, в редких случаях);
- Биопсия – взятие образца ткани и дальнейшее его исследование под микроскопом, чтобы определить, является опухоль легких доброкачественной или злокачественной.
Биопсия может быть выполнена при помощи различных методов, например, аспирации иглой или бронхоскопии.
Лечение доброкачественных опухолей легких
Во многих случаях специфическое лечение доброкачественной опухоли легких не требуется. Тем не менее, удаление новообразования может быть рекомендовано в том случае, если:
- Вы курите, и узелок имеет большой размер;
- Проявляются неприятные симптомы заболевания;
- Результаты обследования дают основания полагать, что опухоль легких является злокачественной;
- Узелок увеличивается в размерах.
Если для лечения опухоли легких требуется операция, ее проводит торакальный хирург.
Современные методики и квалификация торакального хирурга позволяют выполнить операцию с небольшими разрезами, и сокращают время пребывания в стационаре.
Если удаленные узелок был доброкачественным, дальнейшее лечение не потребуется, за исключением тех случаев, когда наличие опухоли осложнялось другими проблемами, к примеру, пневмонией или обструкцией.
Иногда для лечения требуется более сложная инвазивная операция, в ходе которой удаляется узелок или часть легких. Какая именно операция будет необходима, решает врач, учитывая местоположение и тип опухоли.
Источник: https://medintercom.ru/articles/opuholi_legkih