Синегнойная палочка по латыни
Pseudomonas aeruginosa 10 в 4 степени
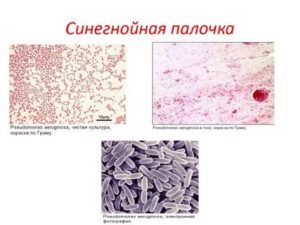
Синегнойная палочка (по латыни Pseudomonas aeruginosa) —это вид подвижных аэробных бактерий, имеющих форму палочек. По Граму окрашиваются в красный цвет (грамотрицательные). Преимущественное место обитания в природе – вода и почва.
Относится к внутрибольничным инфекциям – человек заболевает во время госпитализации, при посещении больницы или в течение 30 дней после выписки.
Важно: терапия заболеваний, вызванных P. aeruginosa, затруднена в виду высокого уровня устойчивости бактерий к воздействию большинства известных антибиотиков.
Согласно данным статистики данный вид высевается в четверти случаев при хирургическом вмешательстве и в более чем 40 % при патологиях мочевыделительной системы (преимущественно при мочекаменной болезни). Кроме того примерно в 20 % является причиной первичной бактериемии.
Микробиология
Палочковидная бактерия с округленными концами, средние размеры 1-5 х 0,5-1 мкм. На одном из клеточных полюсов располагается один жгутик или пучок, обеспечивающий подвижность. Является строим аэробом, энергию получает за счёт реакций восстановления нитратов до нитритов с последующим получением газообразных оксидов и N2.
Способны выделять протеолитические ферменты, расщепляющие пептидную связь в белках.
Культивирование в лаборатории
Бактерия неприхотлива для лабораторного культивирования. Температурный оптимум находится в пределах 36-37 °C, максимально допустимая температура – 40 °C.
Способна расти на мясопептонном агаре, изменяя его цвет от сине-зелёного до изумрудного, синтезируя пигменты:
- феназиновый – зелёный оттенок;
- пиовердин – специфичный желто-зелёный пигмент для псевдомонад, способен флуоресцировать (светиться при облучении);
- пиорубин – тёмно коричневый оттенок.
При выращивании в мясопептонном бульоне также изменяет цвет среды, а на поверхности формирует биоплёнку. Данный факт обусловлен аэробностью вида: большинство клеток устремляется на поверхность жидкой среды, так как в её толще концентрация кислорода значительно снижается. Селективной средой является ЦПХ-агар, на которой бактерии растут в виде слизистых колоний плоской формы.
Цвет среды также изменяется до зелёного, отмечается специфический запах жасмина. При этом рост сторонней микрофлоры (золотистого стафилококка, протея или энтеробактерий) на чашках Петри с ЦПХ-агаром невозможен.
Патогенность синегнойной палочки
Патогенность – способность микроорганизмов вызывать заболевания. P. aeruginosa относят к условно-патогенными видам для человека, то есть они вызывают заболевания при определённых условиях:
- снижение напряжённости иммунитета;
- истощение, авитаминозы, послеоперационные состояния;
- наличие сопутствующих патологий (например, сахарный диабет);
- наличие сопутствующего острого инфекционного заболевания;
- высевается при гнойных поражениях тканей и ранах.
Как передается синегнойная палочка
Заразиться можно от людей, которые являются носителями или болеют данной инфекцией. Максимальную опасность представляют люди с лёгочной локализацией воспалительного процесса.
Возможные пути передачи:
- воздушно-капельный (чихание, кашель);
- контактный (прямой контакт с больным человеком, пользование общими бытовыми предметами, данный микроорганизм способен сохранять длительное время жизнеспособность на окружающих предметах);
- алиментарный (употребление обсеменённой воды, пищи без достаточной термической обработки, через грязные руки).
В больницах отмечаются вспышки нозокомиальной синегнойной инфекции в случае пренебрежения строгими правилами асептики и антисептики ли при позднем выявлении носителя инфекции. Возможна передача возбудителя вместе с плохо простерилизованными медицинскими инструментами и на руках мед.работников.
Патогенез
роль в патогенезе принадлежит токсинам, которые выделяет P. aeruginosa. За счёт них происходит общая интоксикация организма. Взаимодействие с клетками тканей человека осуществляется за счёт специфических рецепторов.
После прикрепления бактерий в клетках отмечается снижение синтеза фибронектина.
Характерен высокий уровень устойчивости к защитным силам организма человека (факторам резистентности) за счёт чего псевдомонады вызывают обширные бактериемии.
В большей степени заболеванию подвержены люди:
- получающие длительное лечение в стационарах клиник;
- с истощением, авитаминозам, сопутствующими острыми или хроническими патологиями;
- с обширным раневыми или ожоговым повреждениями кожи;
- которым необходимы проникающие методы терапии и наблюдения (установка катетеров, желудочных зондов и искусственной вентиляции лёгких);
- с длительным курсом антибиотикотерапии с обширным спектром действия, а также гормональных препаратов (в особенности глюкокортикостероидов);
- с болезнями органов дыхания;
- с аутоиммунными патологиями;
- с положительным статусом ВИЧ;
- перенесшие нейрохирургическое оперативное вмешательство;
- с патологиями мочеполовой системы;
- новорождённые и старше 55 лет.
Диагностика
Предварительная диагностика затруднена в виду отсутствия специфических симптомов. Поводом для проведения лабораторных диагностических процедур, направленных на выявление P.
aeruginosa является длительное сохранение воспалительного процесса, несмотря на применение антибактериальных препаратов обширного спектра активности.
Кроме того необходимость в диагностике может возникнуть у людей, прошедших оперативное вмешательство и длительную терапию в стационаре больницы.
Лабораторные методы
Основным методом диагностики является бактериологический – культивирование биологического материала на специальных средах, учёт количества выросших колоний (степень обсеменённости) и наличия специфического зелёного пигмента. После выделения чистой культуры P. aeruginosa проводится микроскопия фиксированного препарата.
Разработаны специальные тесты для идентификации бактерий до вида по биохимическим признакам.
Как правило, наряду с выделением и идентификацией сразу же проводятся тесты по определению чувствительности чистой культуры к различным классам антибиотиков.
Серологическая диагностика
К методикам дополнительной диагностики относят серологические исследования венозной крови с целью выявления наличия специфичных к P. aeruginosa антител. Как правило, данная методика применяется при сомнительных результатах.
Источник: https://o-kak.ru/pseudomonas-aeruginosa-10-v-4-stepeni/
Препараты против синегнойной палочки | Советы доктора
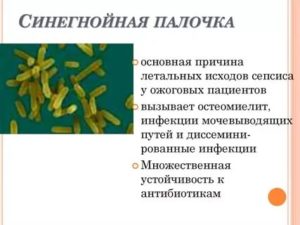
Какого микроорганизм боятся все врачи и не хотят видеть его в результатах анализов? Конечно же, это синегнойная палочка, или по-латински Pseudomonas aeruginosa.
Она настолько опасна и возведена в ранг ужасных и непредсказуемых, что при её обнаружении специалисты хватаются за голову. Основания для этого есть и очень веские.
Что же делать, если у пациента обнаружена эта злосчастная бактерия?
Синегнойная палочка у детей и взрослых
Мы показываем вам этого хищника, потому что любого вражеского агента необходимо визуализировать и помнить о его существовании.
Перепутать его с каким-либо иным микроорганизмом достаточно сложно. У пациента, в котором поселилась синегнойная палочка будет непередаваемый отвратительный аромат.
Этот запах будет более жутким, когда процесс зайдёт очень далеко в своём развитии.
Видов синегнойной палочки несколько:
- Дикий вид. Обычно такой микроб попадает в стационары вместе с пациентом из внешнего мира;
- Госпитальный вид. Данная бактерия живёт в больничных условиях и является наиболее опасной, потому что имеет устойчивость к большому спектру антибактериальных препаратов;
Места обитания синегнойной палочки
Чаще всего микроб располагается в тёплых и влажных местах, а это различные водоёмы, раковины, ёмкости с дезинфектантами, фурациллином, наркозные аппараты и диализные жидкости.
Таким образом, при высевании синегнойной палочки в отделении необходимо проводить замену всего сантехнического оборудования, а также напольных покрытий вокруг раковин, унитазов, ванн, душевых. При этом не стоит применять фурациллин со сроком изготовления более суток.
Должна быть запрещена просушка комплектующих трубок для аппаратуры искусственной вентиляции лёгких.
Где микроб обитает в организме человека?
Человек на 70% состоит из воды и достаточно тёплый для нормального функционирования и размножения синегнойной палочки. Прекрасно бактерия приживается у пациентов с:
- трахеостомическими трубками;
- мокнущими раневыми поверхностями;
- свищевыми ходами;
- пролежнями и цистостомами;
- ожоговыми ранами;
- катетерами.
Эти условия крайне привлекательны для палочки. Также стоит отметить, что роговица глаза является прекрасным субстратом для размножения синегнойной бактерии. Она может за несколько часов так повредить глаз, что его уже нельзя будет спасти.
К чему может привести деятельность синегнойной палочки?
На данный момент известны следующие патологические состояния, которые возникают в результате патологической деятельности этого микроба:
- гангренозная пневмония;
- эмпиема и наружный отит;
- септицемия и эндокардит;
- инфекционные заболевания глаз, чаще после хирургических вмешательств и травм;
- фурункулёз и менингит.
Синегнойная палочка приводит к инфицированию свищей, изъязвлению пролежней, инфицированию ожоговых поверхностей.
При каких состояниях чаще происходит заражение Pseudomonas aeruginosa?
Наиболее частыми причинами размножения синегнойной палочки в организме человека являются иммунодефицитные состояния или же антибактериальная терапия массивного характера. Синегнойная палочка устойчива ко многим антибиотикам. Это её природная особенность. Уничтожая её конкурентов, мы сами придаём бактерии сил и селективное преимущество.
Применение в стационарах цефалоспоринов последних поколений приводит к выведению новых ещё более устойчивых и злых микробов, которые более патогенны и ненасытны.
По большей части синегнойная палочка в стационарных условиях распространяется при помощи недоработок медицинского персонала, врачей.
Откуда берётся синегнойная палочка в клиниках?
Возбудитель разносится посредством рук, фонендоскопов, полотенец в процедурных, ординаторских, манипуляционных, мобильных телефонах, шариковых ручках и др.
При появлении пациента в отделении с этим микробом и при нарушении медперсоналом правил антисептики и асептики уже спустя 12 часов обсеменение всего отделения будет достигать 100%.
Дальнейшие возможности развития будут зависеть от организма пациента. Однако часто инфицирование происходит и развивается в неприятности. Чем же можно вылечить данное заболевание?
Возможное лечение синегнойной палочки
При наличии дикого штамма бактерии наибольшее предпочтение стоит отдать цефтазидиму, амикацину, карбопенемам, ципрофлоксацину, цефепиму. Стоит несколько слов сказать о цефоперазоне, который является антисинегнойным препаратом со слов преподавателей медциинских институтов.
На самом деле нет подтверждения, что цефоперазон цефоперазон/сульбактам являются высокоэффективными средствами для лечения синегнойной инфекции. На данный момент доказанным подобным эффектом обладает только цефтазидим, который находится на первом месте в лечении инфекции.
На самом деле не очень понятно, откуда появились российские представления о чувствительности к данным препаратам. Нужно сказать, что комбинация цефоперазон и сульбактам имеется лишь в Турции и России, а в остальных странах данные препараты вместе при синегнойной инфекции не применяют. Регистрация этой комбинации FDA было быстро отменена.
Препараты с реальной антисинегнойной активностью
- Цефтазидим. Препарат относится к цефалоспоринам 3 поколения. Антисинегнойная активность его очень высока. С момента появления лекарственного средства и в течение нескольких лет он был самым активным борцом с грамотрицательной флорой.
Однако спустя некоторое время бактерии с продуцированием бета-лактамаз снизили его эффективность и на данный момент его использование сужено — он применяется для тестирования на наличие бета-лактамаз расширенного спектра.
К примеру, если не действует цефтазидим на какую-нибудь бактерию, то уже не будет приниматься в расчёт ни цефотаксим, ни цефтриаксон. При отсутствии антибиотикограммы пациент всё же получает лечение.
Если цефтазидим не действует, то все цефалоспорины 3 поколения будут неэффективны и не стоит начинать их применение. Наоборот.
Если пациент лечился цефалоспоринами 3 поколения (цефотаксим, цефтриаксон), лечение цефтазидимом может быть возможным и эффективным, потому как он не разрушается бета-лактамазой цефуроксимазой и уничтожает синегнойную палочку. Цефтазидим к тому же может проникать в ликвор и создавать там терапевтическую концентрацию.
Таким образом, он ещё используется и для лечения менингитов, которые были вызваны микрофлорой грамотрицательного типа;
- Цефепим. Данное лекарственное средство представляет группу цефалоспоринов 4 поколения.
Антисинегнойная активность его очень ярко выражена, однако этот препарат достаточно дорогой по сравнению с цефтазидимом, при этом его нельзя использовать в качестве теста на бета-лактамазы расширенного спектра;
- Карбопенемы. Эти препараты намного слабее цефтазидима, но также обладают антисинегнойной активностью.
Чаще всего их применяют в сочетании с другими противосинегнойными антибиотиками;
- Амикацин является наравне с ципрофлоксацином самым эффективным лекарственным средством в борьбе с таким микроорганизмом, как синегнойная палочка у детей и взрослых.
Его бактерицидное действие более мощное по сравнению с выше описанными препаратами, причём аллергические реакции при его применении ничтожны и редки. Однако его не стоит использовать на первых этапах лечения синегнойной инфекции, то есть препарат должен рассматриваться как лекарственное вещество резерва.
Для нас важным является сохранение чувствительности бактерии к данному антибиотику в течение как можно боле е длительного времени;
- Ципрофлоксацин. Этот препарат является одним из наиболее безопасных и эффективных лекарственных антибактериальных препаратов. Только скоро чувствительность к нему патогенных бактерий сведётся к минимуму, потому что врачи амбулаторного звена назначают его очень часто и порой необоснованно. К тому же препарат достаточно демократичен по стоимости. Именно в связи с этими действиями препарат назначается уже по 800-1200 мг, а не по 400 мг как ещё недавно. Ципрофлоксацин должен оставаться препаратом резерва, подобно амикацину. Использование его может быть введено только под контролем клинического фармаколога.
Синегнойная палочка резистентная ко всем антибиотикам
Встретиться с данным типом микроорганизма никому в практике не пожелаешь. Такая синегнойная палочка невосприимчива ни к одном у известному антибиотику, поэтому против неё нет никаких средств и никакой защиты.
Основной задачей ставится недопущение появления её в условиях стационара. Для этого стоит соблюдать всем известные и простые правила антисептики и асептики, соблюдать медработникам и пациентам личную гигиену.
- Анастасия
- Распечатать
Источник: https://sovdok.ru/?p=3978
Pseudomonas (aerugenosa, spp), псевдомонада: что это, патогенность, лечение — ЛОР ОНЛАЙН

Какого микроорганизм боятся все врачи и не хотят видеть его в результатах анализов? Конечно же, это синегнойная палочка, или по-латински Pseudomonas aeruginosa.
Она настолько опасна и возведена в ранг ужасных и непредсказуемых, что при её обнаружении специалисты хватаются за голову. Основания для этого есть и очень веские.
Что же делать, если у пациента обнаружена эта злосчастная бактерия?
Возможное лечение синегнойной палочки
На самом деле нет подтверждения, что цефоперазон цефоперазон/сульбактам являются высокоэффективными средствами для лечения синегнойной инфекции. На данный момент доказанным подобным эффектом обладает только цефтазидим, который находится на первом месте в лечении инфекции.
На самом деле не очень понятно, откуда появились российские представления о чувствительности к данным препаратам. Нужно сказать, что комбинация цефоперазон и сульбактам имеется лишь в Турции и России, а в остальных странах данные препараты вместе при синегнойной инфекции не применяют. Регистрация этой комбинации FDA было быстро отменена.
Pseudomonas aeruginosa (синегнойная палочка) — морфология, культуральные свойства, диагностика, симптомы, лечение, лекарственная устойчивость Pseudomonas aeruginosa
Pseudomona saeruginosa (синегнойная палочка) – грамотрицательная бактерия, которая вызывает заболевания у человека и животных. Обнаруживается в почве, воде, наружных кожных покровах человека. Несмотря на то, что P.
аeruginosa является облигатным (строгим) аэробом, но может размножаться и при низком содержании кислорода, таким образом может заражать как естественную так и искусственно созданную окружающую среду.
Для своей жизнедеятельности может использовать широкий спектр биологических материалов Является одним из основных возбудителей гнойно-воспалительных процессов, особенно в условиях стационара. Первое описание раневой инфекции, вызванной синегнойной палочкой, принадлежит Люке (1862 г.
), который отметил сине-зелёное окрашивание перевязочного материала. В 1897 году официально зарегистрирована первая вспышка госпитальной инфекции, вызванной P.аeruginosa.
P.аeruginosa могут присутствовать на коже, в носоглотке и в кишечнике здорового человека (обнаруживаются примерно у 3-5%), не вызывая заболевания.
Биологические свойства
Прямая или искривлённая с закруглёнными концами палочка 1-5 х 0.5-1.0 мкм. Хемоорганогетеротроф, аэроб, факультативный анаэроб (денитрификатор).
Растёт на мясопептонном агаре, при этом среда окрашивается в сине- зелёный цвет, на мясопептонном бульоне при росте в среде обнаруживается помутнение и пленка, и также характерен сине-зелёный цвет. Оптимальная температура роста – 370С.Селективная среда – питательный агар с цетилперидиниум-хлоридом. Образует протеазы. На твердых питательных средах диссоциирует на три формы- R-, S-. и M- форму.
Продуцирует характерные пигменты: пиоцианин (феназиновый пигмент, который окрашивает питательную среду в сине-зеленый цвет, экстрагируется хлороформом), пиовердин (желто-зелёный флюоресцирующий в ультрафиолетовых лучах пигмент) и пиорубин (бурого цвета). Некоторые штаммы осуществляют биодеструкцию углеводородов, в том числе формальдегида
Рис. 1 Pseudomona saeruginosa, питательная среда.
Рис. 2. Pseudomonas aeruginosa, микроскопия
Рис. 3. Pseudomonas aeruginosa, електронная микроскопия
Эпидемиология
P.аeruginosa распространена повсеместно в природе, почве, воде, растениях, животных (включая человека). Большое значение в циркуляции P.аeruginosa имеет вода, в которой он может сохраняться до 1 года при температуре 37°С, в том числе во многих растворах, применяемых в медицине (например, жидкость для хранения контактных линз).
Иногда входит в состав нормальной микрофлоры (кожа паха, подмышечной области, ушей, носа, глотки, ЖКТ). P.аeruginosa вызывает до 10-20% всех внутрибольничных инфекций, вызывая такие инфекции как пневмония, инфекции мочеполовой системы и бактериемию. Наиболее часто высевается у больных, находившихся более 7 дней в стационаре.
Свойства возбудителя
Грамотрицательные палочки, подвижны, имеют 1-2 полярных жгутика, в мазке располагаются одиночно, попарно, короткими цепочками, синтезируют крахмалоподобное вещество типа внеклеточной слизи, более вирулентные штаммы синтезируют повышенное его количество. Хорошо растет на простых питательных средах, имеет ограниченную потребность в питательных веществах.
Растет в широком диапазоне температур (4-42°С). Выраженный хемоорганотроф, строгий аэроб, протеолитическая активность сильно выражена, сахаролитическая низкая. Продуцирует бактериоцины — пиоцины (белки, оказывают бактерицидный эффект на микроорганизмы аналогичного или генетически близкого вида). Характерным является пигментообразование.
Наиболее часто встречаются: пиоцианин (окрашивает среду, отделяемое ран в сине-зелёный цвет), флюоресцин (флюоресцирует при УФ-облучении). Некоторые штаммы могут синтезировать и другие пигменты. Высоковирулентные штаммы синтезируют пиоцианин, обладающий свойствами бактериоцина, в больших количествах.
Источник: https://dikulug.ru/infektsii/pseudomonas-aerugenosa-spp-psevdomonada-chto-eto-patogennost-lechenie.html
Синегнойная палочка в кишечнике: симптомы заражения, методы лечения и профилактики

Синегнойная палочка (псевдомонада) – это подвижная бактерия, которая имеет палочковидную форму. Она является одной из наиболее подвижных среди микроорганизмов.
Удивительна её способность долгое время выживать в экстремальных условиях окружающей среды, но при этом еще иметь хорошую устойчивость к воздействию большинства антибиотиков!
Поэтому производить лечение народными средствами синегнойной палочки так же затруднительно, как и традиционными методами, но все-таки возможно.
Данный вид бактерии доставляет много хлопот поликлиникам, больницам и бассейнам. Приняв во внимание, что эти учреждения каждый день посещают сотни и тысячи людей, становится понятно, почему синегнойную палочку называют бичом этих мест.
Главные симптомы инфицирования синегнойной палочкой
Ниже мы приведем признаки заболеваний, которые вызывает Pseudomonas aeruginosa, если лечение антибиотиками еще не производилось.
В случае, если человек уже получил необходимую терапию, клиническая картина – симптомы, чаще всего очень смазанные, и выражены нечетко.
Синегнойная инфекция ЛОР-органов
Если псевдомонада «обосновалась» в зеве, различают следующие симптомы:
- боль в горле, что усиливается при глотании;
- повышение температуры тела;
- покраснение и отечность миндалин;
- трещины на губах.
Если же синегнойная инфекция развилась в горле, появляются такие признаки:
- кашель, зачастую сухой, что возникает после дискомфорта или першения в горле, усиливающийся при горизонтальном положении;
- повышение температуры тела;
- общая слабость;
- быстрая утомляемость.
Если синегнойная палочка «обосновалась» в носу, в большинстве случаев это приводит к развитию продолжительного насморка, ощущению сильной заложенности носа, ухудшению обоняния, периодической болью в голове, но чаще с одной ее стороны, ближе ко лбу.
Синегнойная палочка в ухе может спровоцировать наружный отит, что проявляется таким образом:
- боль в ухе;
- появление из него густого желто-зелено-кровянистого отделяемого;
- ухудшение слуха;
- повышение температуры тела.
Для консультации с ЛОР-врачом будет достаточно одних лишь только выделений с гноем из уха.
Самолечение в этом случае очень опасно, поскольку наружный отит в результате инфицирования синегнойной палочкой способен достаточно быстро прогрессировать, способствуя воспалению среднего уха, накоплению гноя в пазухах сосцевидного отростка.
Но самое опасное — может привести к воспалению мозговых оболочек.
Инфицирование синегнойной палочкой пищеварительной системы
Если даже небольшое количество псевдомонад оказалось в кишечнике, есть большая вероятность развития симптомов инфекционного гастроэнтероколита. Это:
- в самом начале рвота только съеденной пищей, ощутимая боль «под ложечкой»;
- далее боль переходит к области пупка и стает все более разлитой;
- возникает слабость;
- пропадает аппетит;
- появляется сильная тошнота;
- температура тела поднимается до невысоких показателей (до 38 может не доходить);
- стул довольно-таки частый: до 7 раз в день, зеленоватый, кашицеобразный;
- может также появиться кровяные примеси в кале в форме прожилок или, при тяжелом течении, кишечного кровотечения;
- все болезненные ощущения заканчиваются за 3-4 сутки без терапии, но инфекция уже переходит в хроническое состояние, реже в бессимптомное носительство.
Если такое состояние возникло у ВИЧ-инфицированного человека, или того, кто перенес операцию по трансплантации органа, кто проходит лечение гормонами-глюкокортикоидами или не так давно прошел курс лучевой или химиотерапии, может появиться грамотрицательный синегнойный сепсис.
Синегнойное инфицирование мочевыводящей системы
Целый ряд заболеваний – цистит, пиелонефрит, уретрит – диагностируются по наличию синегнойной палочки в моче.
В большинстве случаев инфекция восходящим путем проходит в мочевые пути, а уже оттуда возбудитель можно обнаружить в крови, и поэтому разносится в другие органы.
- с низким иммунитетом;
- те, кто имеют различные аномалии в развитии мочеполовых органов;
- имеющие почечно-каменную болезнь;
- люди, которые катетеризируют свой мочевой пузырь (к примеру, при аденоме простаты).
Агрессивная синегнойная инфекция может пребывать также и на ногтях. Бактерия может разместиться между ногтевой ложей и ногтевой пластинкой или между искусственной и натуральной ногтевыми пластинами.
Влага создает благоприятную почву для роста и размножения этой бактерии. В результате воздействия синегнойной палочки ногтевая пластина становится мягче и темнеет, а инфекция пробирается во все более глубокие ткани. При этом может отмечаться отслоение всей ногтевой пластинки.
При какой температуре погибает синегнойная палочка? Бактерия активнее всего растет и размножается при температуре 37 градусов по Цельсию, но даже при очень высоких температурах (до 42°C) она продолжает существовать. При температуре 43°C псевдомонада погибает.
«Оружие» синегнойной палочки
Синегнойная палочка «наносит сильный удар» по человеческому организму благодаря тому, что:
- Она может передвигаться с помощью жгутиков.
- Вырабатывает сильный токсин в качестве продукта собственной жизнедеятельности до своей гибели.
- Продуцирует определенные вещества, которые поражают клетки печени, «лопают» эритроциты, убивают лейкоциты, воздействует на иммунные клетки, которые предназначены бороться с различными инфекциями.
- Синтезирует вещества, что убивают иные бактерии — «конкуренты» на месте попадания.
- «Прилипает» друг к другу и к поверхностям, покрываясь своеобразной «биопленкой», которая нечувствительна к антисептикам, антибиотикам и дезинфектантам. Поэтому псевдомонадные колонии обитают на катетерах, интубационных трубах, гемодиализной и дыхательной аппаратуре.
- Продуцирует энзимы, которые расщепляют белки, поэтому синегнойная палочка в месте скопления в большом количестве вызывает гибель.
Кто состоит в группе риска заражения
Синегнойная палочка особенно опасна для:
- пожилых людей старше 60 лет;
- новорожденных детей до трех месяцев жизни;
- людей с ослабленным иммунитетом;
- страдающих муковисцидозом;
- нуждающихся в проведении гемодиализа;
- страдающих сахарным диабетом;
- ВИЧ-инфицированных;
- получивших ожоги;
- больных лейкозом;
- людей, которые перенесли трансплантацию органов;
- людей, продолжительно применяющие гормональные препараты (к примеру, для лечения красной волчанки, ревматоидного артрита или других системных заболеваний);
- имеющих пороки в развитии мочеполовой системы;
- больных хроническим бронхитом;
- вынужденных длительно пребывать в стационаре.
У ребенка инфицирование синегнойной палочкой протекает значительно тяжелее, нежели у взрослых.
Всё дело состоит в еще неокрепшем детском организме. Помимо этого, синегнойная палочка способна вызвать опаснейшие заболевания, с которыми ребенку будет предельно сложно бороться.
Специалисты различают несколько особенностей протекания данной инфекции у малышей:
- дети болеют таким недугом в десять раз больше, чем у взрослого;
- в большинстве случаев недуг возникает у недоношенных детей и малышей в первые месяцы их жизни;
- в детском организме бактерия может находится очень долго, в следствие чего инфицированные дети представляют большую опасность для других ребят;
- у детей школьного возраста такая инфекция развивается крайне редко;
- чаще всего псевдомонада попадает в детский организм через кожу, пупочный канатик и ЖКТ;
- сложнее всего у детей протекает инфицирование ЖКТ. Это объяснимо сильным обезвоживанием и другими токсическими проявлениями.
Как избавиться от синегнойной палочки? Лечение синегнойного инфицирования начинается только лишь после подтверждения диагноза доктором.
Инкубационный период синегнойной палочки может длиться от нескольких часов до пары-тройки дней.
Для того, чтобы определить наличие синегнойной инфекции в человеческом организме, врачи берут посев из больного места и анализ крови (на обнаружение антигенов этой бактерии).
В случаев подтверждения наличия синегнойной палочки врач назначает комплексное лечение, которое включает в себя:
- Антибиотики. Доктора избирают препарат, при этом учитывая чувствительность бактерии к определённому средству, форму недуга, тяжесть заболевания и другие особенности человека. При лечении детей врач обязан заменить антибиотик, в случае, если он не дает никакого заметного результата в течении пяти суток применения.
- Бактериофаги. В этом случае тоже необходимо определить чувствительность возбудителя к конкретному бактериофагу. Лечение такого рода направлено именно на борьбу с инфекцией, которая локализируется практически в любом месте.
- Вакцина. Лечение вакциной формирует иммунитет против конкретного микроба. Запомните, что вакцину ни в коем случае нельзя вводить в организм ребёнка (возраст человека должен быть не меньше 18 лет);
- Пребиотики и пробиотики. Такие средства предназначены для лечения различных заболеваний ЖКТ и восстановление здоровой микрофлоры в кишечнике. Пребиотики разрешается вводить в организм даже грудного ребёнка.
- Общеукрепляющее лечение. Под этим подразумевается специальная диета, исключающая жирные, жареные и острые продукты. Помимо этого, больной должен регулярно принимать витамины. В особенности это важно для ребёнка, поскольку его иммунитет ещё не окреп.
Источник: https://storm24.media/news/90967