Правосторонняя нижнедолевая пневмония лечение взрослых
Правосторонняя пневмония — диагностика, лечение, профилактика
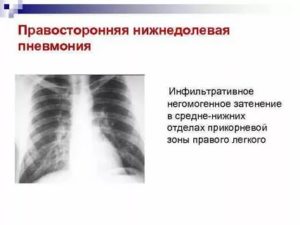
Правосторонняя пневмония — острое воспаление правого лёгкого. От такой патологии страдают люди разных возрастов — от новорождённых до пожилых людей.
Как возникает заболевание?
Заболевание провоцируют бактерии и вирусы. Опасные микроорганизмы попадают в лёгочную ткань. Их переносчиками являются люди с таким же диагнозом. Вот наиболее распространённые возбудители:
- пневмококки,
- стрептококки,
- легионеллы,
- микоплазмы и хламидии,
- гемофильные палочки.
Внимание! Болезнь может развиться из-за неправильной терапии следующих патологий: острые респираторные вирусные инфекции, фарингит, ангина, бронхит, тонзиллит.
Разновидности правостороннего воспаления лёгких
В зависимости от расположения очага, правостороннее воспаление лёгкого делится на следующие группы:
- верхнедолевое — поражается лишь верхняя часть органа;
- среднедолевое — воспаление затрагивает среднюю часть;
- нижнедолевое — страдает нижняя часть.
В зависимости от симптоматики, пневмония правосторонняя верхнедолевая, среднедолевая и нижнедолевая делится на такие группы:
- крупозная — происходят частые скачки температуры, мучают бессонница и мигрени;
- гнойная — в кашле часто присутствует гной, возникает лихорадочное состояние;
- интерстициальная — сильно падает масса тела.
Отличия правосторонней и левосторонней патологии
Пневмония верхней и нижней доли правого и левого лёгкого диагностируется и у детей, и у взрослых. Правое лёгкое (имеет три доли) страдает чаще, чем левое (имеет две доли). Правый бронх шире левого.
В правое лёгкое быстрее проникают возбудители патологии. Причина этому кроется именно в анатомическом строении правого бронхиального дерева.
Симптомы правостороннего воспаления лёгких
Нижнедолевая и верхнедолевая правосторонняя пневмония протекают преимущественно в затяжной форме. Патология имеет и позднюю, и раннюю симптоматику. Чаще пациенты сталкиваются с такими симптомами:
- высокая температура тела (до 40 градусов);
- одышка;
- лихорадка с ознобом (возможен бред);
- мокрота;
- хрипы;
- постоянные болевые ощущения в грудной клетке;
- учащённое дыхание;
- рвота;
- высыпания вокруг ротовой полости;
- ухудшение общего самочувствия;
- вынужденное положение тела.
У детей пневмония левого и правого лёгкого развивается стремительно. Это связано с тем, что иммунная система у них сформирована не до конца.
У взрослых заболевание может протекать некоторое время без симптомов. Нередко из-за этого в дальнейшем возникают осложнения.
Диагностические процедуры
Лечение правосторонней и левосторонней пневмонии начинается с диагностики. Сначала врач изучает жизненный анамнез больного, опрашивает его и проводит скрупулёзный физикальный осмотр. Для этого используется особый инструмент. Затем выполняются лабораторные исследования:
- анализ мокроты;
- бактериальный посев крови;
- биохимический и общеклинический анализ крови.
Обычная и острая правосторонняя и левосторонняя пневмония диагностируются следующими методами:
- МРТ и КТ;
- фибробронхоскопия;
- рентген;
- УЗИ плевральной полости;
- эхокардиография.
Левосторонняя пневмония дифференцирована с воспалением лёгкого, которое находится с правой стороны, правосторонняя — с левой стороны. Для выявления полной картины обязательно должны проводиться и лабораторные, и инструментальные исследования.
Лечение правостороннего воспаления лёгких
Лечение нижнедолевой и верхнедолевой пневмонии предусматривает незамедлительную госпитализацию. Сразу после постановки диагноза больного направляют в отделение пульмонологии.
Верхнедолевая и нижнедолевая пневмония лечатся медикаментозно. Назначаются следующие препараты:
- антибиотики;
- антигистаминные;
- отхаркивающие;
- лекарства для разжижения мокроты;
- вещества, которые устраняют дезинтоксикацию;
- жаропонижающие и иные лекарства для устранения симптомов.
Необходимо соблюдать постельный режим. Также важны полноценное питание и обильное питьё.
При лёгких формах медикаменты необходимо принимать в течение 7 дней. Далее делается рентген. При необходимости курс продлевают до 14 дней.
Когда температура падает и снижается воспаление, назначается курс дыхательной гимнастики, а также физиопроцедуры. Это позволяет быстрее восстановить лёгочные ткани и вывести лишнюю мокроту. В итоге удаётся не допустить остаточных хрипов и кашля.
Внимание! В 70 процентах случаев своевременная диагностика и комплексная терапия позволяют добиться полного выздоровления.Если нижнедолевая или верхнедолевая пневмония была диагностирована на фоне другой болезни, то наблюдается менее благоприятный прогноз. Существует риск развития таких осложнений:
- воспаление плевры;
- гангрена лёгкого;
- острая дыхательная недостаточность;
- формирование абсцесса и пр.
Особенности лечения заболевания у ребёнка
Правосторонняя пневмония у ребёнка может лечиться дома и в условиях стационара. Проводится комплексная терапия: антибактериальная, иммуностимулирующая, симптоматическая, а также физиотерапия.
Внимание! Не допускается лечение ребёнка в возрасте до 3 лет в домашних условиях.
При выборе препаратов доктор обязательно принимает во внимание симптоматику и возраст ребёнка. Чаще маленьким пациентам назначают сиропы и таблетки. Сильные гнойные выделения, дыхательная недостаточность и высокая температура выступают противопоказаниями для приёма лекарств посредством небулайзера.
Внимание! Если спустя три дня после начала приёма препаратов не происходят улучшения, должны быть назначены другие средства.
В случае сложной полисегментарной пневмонии у ребёнка и взрослого требуется искусственная вентиляция лёгких и оксигенотерапия. Когда консервативные способы не помогают, проводится операция. Также к хирургическому вмешательству прибегают при развитии осложнений.
Профилактические меры
Односторонняя пневмония — коварное заболевание. Благо, приняв определённые профилактические меры, удастся не допустить её развития:
- своевременная вакцинация против патологических агентов, провоцирующих развитие болезни;
- избегание переохлаждения организма;
- ведение активного образа жизни (главное – не переусердствовать!);
- своевременное и грамотное лечение заболеваний верхних и нижних дыхательных путей;
- отказ от спиртных напитков и сигарет;
- систематическое прохождение полного медосмотра.
Внимание! Правосторонняя и левосторонняя нижнедолевая и верхнедолевая пневмония в 10-30 процентах случаев становится причиной смерти маленьких пациентов. Точная цифра во многом зависит от возрастной группы и региона проживания.
Непременно поделитесь этим материалом в социальных сетях. Благодаря этому ещё больше людей узнает важную информацию о том, как лечить пневмонию.
Источник: https://pulmonary.ru/vidy-pnevmonii/pravostoronnyaya-pnevmoniya/
Правосторонняя нижнедолевая пневмония лечение взрослых — Лечение кашля
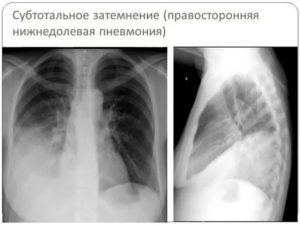
Правосторонняя нижнедолевая пневмония развивается чаще, чем воспалительный процесс слева. Это обусловлено анатомическими особенностями строения дыхательных путей справа. Правый нижнедолевой бронх имеет косое направление, что формирует возможности для скопления в нем бактерий и вирусов.
На фоне временного или постоянного снижения иммунной системы и угнетения местных защитных факторов патогенные бактерии начинают размножаться в бронхах. При этом на рентгенограмме появляются симптомы бронхопневмонии. Они характеризуются наличием множества мелких очаговых теней. Такое заболевание медицинским языком называется бронхопневмонией.
С течением времени без адекватного лечения бронхопневмония перерастает в острое воспаление альвеол, что приводит к нарушению газообмена между альвеоло-капиллярным барьером и кровью. Из-за недостатка крови нарушается функционирование других органов, что еще больше снижает концентрацию иммунных факторов.
По вышеописанному сценарию протекает крупозная пневмония (двухсторонняя, пневмококковая, фриндлеровская).
Общее определение пневмонии
Пневмония – воспаление легочных альвеол. В зависимости от размеров поражения легких она подразделяется на:
- Очаговую – инфильтраты не более 11 см;
- Сегментарную – поражается сегмент легкого;
- Долевую – поражена доля;
- Тотальную – воспалительный процесс целого легкого;
- Двухстороннюю – поражены оба легких.
Клинический диагноз «пневмония нижней доли правого легкого» описывает локализацию и вид воспалительных изменений легочной ткани.
Пневмония – воспаление легкого. Нижней доли – патологические изменения локализуются в нижней части. Правого легкого – патология справа. Кроме описания вида и локализации диагноз должен включать степень нарушения дыхательных функций.
Правостороннее воспаление у детей и взрослых протекает по-разному.
Симптомы правостороннего нижнедолевого воспаления у ребенка
Пневмония нижней доли правого легкого у ребенка развивается быстро. В течение нескольких дней без адекватного лечения очаговый инфильтрат, обнаруженный на рентгенограмме, превращается в сегментарный или долевой очаг.
Такая особенность болезни связана с тем, что организм ребенка не встречался ранее с бактериальным агентом или вирусом, спровоцировавшим болезнь. У малыша нет антител к возбудителю, поэтому иммунитет практически не сопротивляется ему.
Первичный ответ на проникновение бактериального агента у ребенка сформирован альвеолярными макрофагами. Данные клетки «пожирают» микробы при нахождении их в полости бронхов.
При большой концентрации бактерий, макрофаг не справляется с патогенными факторами. В определенный момент количество бактерий значительно увеличивается, что не позволяет защитным клеткам своевременно их уничтожать.
Когда возбудители побеждают в борьбе за бронхиальный эпителий, они начинают быстро размножаться. Без применения антибиотиков такой патологический процесс нижней доли справа приведет к серьезным осложнениям.
Чтобы лечить пневмонию ребенка, следует своевременно выявить патологические изменения легочной паренхимы.
Какие симптомы позволяют определить воспаление у ребенка:
- Повышение температуры;
- Выделение мокроты;
- Насморк;
- Кашель;
- Увеличение частоты дыхания (тахипноэ).
Воспалительный процесс нижней доли правого легкого может обусловить быстрое развитие осложнений:
- Экссудативный плеврит – скопление жидкости в плевральной полости;
- Ателектаз – спадание легочной ткани;
- Бронхообструктивный синдром – сужение бронха;
- Аллергические состояния различных органов.
При присоединении гнойной инфекции у ребенка справа может сформироваться абсцесс (гнойное ограниченное образование).
Специфические признаки у взрослых
Правосторонняя нижнедолевая пневмония имеет специфические особенности. По ним можно выявить заболевание даже без рентгенографии органов грудной клетки. Очаговая инфильтрация легочной паренхимы справа сопровождается болевыми ощущениями правой половины грудной клетки. Только данные признаки появляются лишь при присоединении плеврита.
Терапевты определяют заболевание по следующим симптомам:
- Сильный озноб, высокая температура и потливость;
- Кашель и вязкая мокрота;
- Появление прожилок с кровью при кашле;
- При попытке сделать вдох пациент ощущает боль правой половины грудной клетки.
Вышеописанные симптомы характерны для классической правосторонней пневмонии.
Стертая клиническая картина болезни у ребенка приводит к поздней диагностике заболевания. Упущенные дни могут способствовать возникновению осложнений.
По статистике – воспаление легких у детей своевременно выявляется в 60% случаев. Такие цифры обусловлены невнимательным отношением родителей к здоровью малыша и попыткам самостоятельного лечения патологии. Только в условиях стационара лечится воспаление легочной паренхимы, обусловленное плевритом, легочной недостаточностью, сердечной патологией.
Внимание! В домашних условиях правостороннее воспаление вылечить сложно. Даже при консультации с врачом в амбулаторных условиях очаговая пневмония справа может быстро трансформироваться в более грозные воспалительные изменения, затрагивающие целую долю.
Чем обусловлено воспаление легочной паренхимы у детей
Воспаление легочной паренхимы у детей справа обусловлено в большинстве случаев вирусами. Вследствие этого медики наблюдают пик эпидемий заболевания в осенне-зимний период.
При сильном иммунитете на фоне гриппа у детей редко выявляются воспаления легочной паренхимы справа.
Когда защитных способностей организма недостаточно, в поврежденный бронхиальный эпителий проникают бактерии, обуславливающие патологический процесс.
Особенности вирусной пневмонии у ребенка:
- Острый процесс;
- Лихорадка;
- Сухой кашель на начальных этапах болезни;
- Обширное поражение легочных тканей.
Вышеописанная специфика патологических изменений правого легкого у детей привела к тому, что Всемирная организация здравоохранения (ВОЗ) создала уникальное медицинское направление – детская пульмонология. Она занимается выделением специфических возбудителей и разработкой принципов лечения детских пневмоний.
В России Классификации МКБ 10 используется чисто эмпирически. Отечественные врачи опираются на устоявшуюся клиническую классификацию заболевания. Она предполагает выделение рентгеноморфологических форм болезни: очаговые, сегментарные, долевые, тотальные.
У ребенка раннего возраста воспаление легкого быстро перетекает из одной формы в другую. Без грамотной терапии за несколько дней из очагового воспаления возникает долевое поражение. Данные факты приведены, чтобы читатели понимали, что нельзя запускать болезнь, так как ее последствия опасны не только для здоровья, но и угрожают жизни ребенка.
Грамотное лечение
Своевременное выявление симптомов болезни позволит не только грамотно лечить воспалительные изменения нижней доли справа, но и снизить сроки терапии патологии.
Грамотное лечение предполагает назначение антибиотиков – это знают не только врачи, но и родители маленьких детей.
Когда применение антибактериальных препаратов не приносит должного эффекта, ситуация «списывается» на высокую чувствительность возбудителя к фармацевтическим средствам.
Необходимо понимать, что кроме антибиотиков для устранения воспалительных изменений в легких запускаются защитные факторы организма.
Задача терапии – помочь организму справиться с инфекцией в нижней доле справа, а не «убивать» ткани химией.
Тем не менее, если врач не видит адекватной реакции на антибиотики, он либо повышает дозу, либо меняет препарат. Возникает гонка за выбором наиболее действенного лекарства. Такой подход у ребенка недопустим и приведет к патологическим изменениям внутренних органов.
Совсем другое дело, когда у человека хроническое воспаление. Тогда антибиотики можно применять длительно и интенсивно.
Терапевтические подходы в педиатрии
Лечение правосторонней нижнедолевой пневмонии у ребенка базируется на применении антибактериальных средств.
Для грамотной терапии необходимо выдерживать несколько важных условий:
- Лечение начинается до выявления возбудителя;
- Терапия проводится под бактериологическим контролем. Для этих целей осуществляется идентификация возбудителя при посеве его на питательную среду и микроскопией мазков мокроты;
- Антибиотики назначают так, чтобы на протяжении всего процесса лечения была поддерживающая доза препарата в крови;
- Антибактериальные средства рационально использовать до нормализации температуры. Затем организм должен самостоятельно бороться с инфекцией.
Последний постулат оспаривается врачами. Считается, что при несоблюдении пятидневного курса лечения антибиотиками, бактерии способны вырабатывают устойчивость к препаратам.
Мы считаем, что при правильной дозировке, микроорганизмы погибают в первые дни после приема антибактериального средства.
Более длительная терапия заболевания у ребенка нерациональна из-за выраженных побочных эффектов лекарства.Для контроля процесса рассасывания инфильтративных очагов можно применять рентгенографию. Вред от радиационного облучения меньше, чем от избыточного приема антибиотиков.
Вышеописанная информация подтверждается Российским конгрессом пульмонологов. На одном из его заседаний было решено, что длительность антибиотикотерапии определяется видом бактерии, вызвавшей пневмонию.
У ребенка наиболее частые возбудители правостороннего нижнедолевого воспаления – стрептококки, гемофильная палочка и пневмококк. Для избавления от них достаточно использовать антибактериальные средства в течение 3-4 дней.
Если заболевание обусловлено атипичной флорой – микоплазмы, хламидии, легионеллы – длительность терапии увеличивается до 5 дней.
Менять антибиотик следует при его неэффективности более 2 дней. При тяжелом течении правосторонних воспалительных изменений в нижней доле легкого, рекомендуем использовать комбинацию антибактериальных средств.
На фоне неадекватной антибиотикотерапии у ребенка может возникнуть дисбактериоз кишечника. Вследствие этого на протяжении процесса лечения рекомендуем принимать витамины группы B для коррекции биохимического обмена веществ.
Когда антибиотики отменяются, следует назначать средства для восстановления микрофлоры кишечника.
В процессе лечения ребенка следует контролировать состояние его иммунной системы. Многочисленные клинические исследования показывают, что антибактериальные препараты угнетают иммунитет.
Критерии эффективности лечения
Существуют клинические критерии, отражающие нормализацию воспалительного процесса в нижней доле правого легкого.
Как оценить динамику терапии правосторонней пневмонии:
- Нормализация состояния ребенка;
- Снижение температуры;
- Уменьшение количества лейкоцитов;
- Положительная динамика рентгенограмм;
- Отсутствие гноя в мокроте;
- Уменьшение одышкаи.
При использовании симптоматических препаратов должно наблюдаться уменьшение выделения мокроты, отсутствие жесткого дыхания и устранение мелкопузырчатых хрипов при аускультации.
В заключение хотелось бы заметить, что температура менее 38,5 градусов Цельсия считается физиологической. Такая температурная реакция ускоряет биохимические реакции организма и способствует усилению выработки иммунной системой защитных факторов, которые борются с инфекцией.
Не сбивайте температуру у ребенка меньше 38,5 градусов!
Источник: https://lechimdo.ru/pravostoronnyaya-nizhnedolevaya-pnevmoniya-lechenie-vzroslyx.html
Нижнедолевая пневмония – виды, особенности, симптомы и лечение
Пневмония – острое инфекционное поражение легочной ткани с инфильтрацией ее воспалительными клетками (преимущественно макрофагами), внутриальвеолярной экссудацией.
Нижнедолевая пневмония — эта форма болезни составляет примерно 30% от всего количества очаговых пневмоний и около 1/6 от общего количества воспалительных болезней легких.
Может протекать не только в очаговом, но и в лобарном варианте, когда процесс распространяется не на отдельные участки, а на всю долю легкого.
Воспаление верхней, средней, нижней – части легкого
Формы и виды заболевания
Классификация нижнедолевой пневмонии производится по распространенности патологического процесса, а также по условиям возникновения. В первом случае заболевание подразделяется на следующие формы:
- Крупозная – захватывает всю долю легкого, отличается наиболее тяжелым течением и ярко выраженной клиникой.
- Бронхопневмония (очаговая) – в прикорневой зоне легкого формируется один или несколько очагов воспаления, которые могут сливаться между собой. Течение болезни маловыраженное, саморазрушение часто происходит без медицинской помощи.
- Сегментарная – является промежуточным вариантом с соответствующим течением. Тяжесть клинических симптомов зависит от количества пораженных сегментов.
По условиям возникновения пневмонии подразделяются на такие разновидности, как:
- Внебольничные – развиваются в повседневной жизни на фоне действия провоцирующих факторов, в частности переохлаждения. В большинстве случаев возбудителем являются пневмококк, внутриклеточные паразиты, гемофильная палочка, вирус гриппа. Отличаются хорошей чувствительностью к антибиотикам и сравнительно легко поддаются терапии.
- Внутрибольничные – развиваются при нахождении в стационаре. Вероятность болезни на порядки возрастает во время нахождении пациента на ИВЛ, при интубации, бронхоскопии и проведении других инвазивных манипуляций на органах дыхательной системы. Возбудителем обычно является грамотрицательная флора, обладающая резистентностью к большинству антибактериальных препаратов. Течение госпитальных пневмоний тяжелое, часто с осложнениями.
- Аспирационная – возникает при заглатывании рвотных масс и промывных вод. Возбудитель – облигатные анаэробы, заселяющие кишечник человека, а также аэробные микроорганизмы, в норме обитающие в носоглотке. Чаще развивается при отсутствии кашлевого рефлекса, а также у лиц, находящихся в бессознательном состоянии. Сравнительно хорошо поддается антибиотикотерапии.
- Пневмонии на фоне иммунодефицита – пневмонии, развивающиеся на фоне выраженного иммунодефицита, обычно бывают спровоцированы условно-патогенными организмами, в норме обитающими в организме и не приводящие к воспалению у здорового человека. В качестве возбудителя могут выступать каринобактерии, грибы, микобактерии туберкулеза. Для назначения адекватной терапии требуется посев микрофлоры и точное определение возбудителя.
Существуют и другие классификации заболевания. Однако вышеприведенные параметры деления являются наиболее востребованными и отражающими суть патологического процесса.
На заметку: для лечения тяжелых госпитальных пневмоний, не поддающихся противомикробной терапии, применяются бактериофаги – вирусы бактериальной клетки, клеточные паразиты. Они размножаются только в теле м/о, вызывая его гибель. После уничтожения всех бактерий культура бактериофага погибает.
Особенности клинической картины
При первичном осмотре больного следует учитывать некоторые особенности нижнедолевых пневмоний, которые могут затруднить постановку диагноза.
Правосторонняя нижнедолевая пневмония
Рассматриваемая разновидность может протекать в абдоминальной форме, при которой боль иррадиирует в живот. При этом жалобы пациента напоминают таковые при болезнях печени, желчного пузыря. Известны случаи ошибочной диагностики начальной стадии аппендицита (боль в эпигастрии), причиной которой являлась правосторонняя нижнедолевая пневмония.
Левосторонняя нижнедолевая пневмония
Левостороннее поражение также может становится причиной абдоминальных болей. Однако в этом случае они локализуются в левом подреберье, имитируя заболевания левой доли печени, селезенки, диафрагмы, толстой кишки, в том числе поперечного и нисходящего ее отдела.
Стоит отметить, что описанные варианты клинического течения возникают только при распространенных сегментарных или крупозных процессах. Очаговая пневмония к развитию болевого синдрома приводит редко.
Отличительной чертой абдоминального течения является выраженная воспалительная клиника, на фоне которой проявляется относительно слабая болезненность и отсутствие других признаков патологии внутренних органов.
Диагностика
Клинические проявления нижнедолевой пневмонии зависят от ее распространенности и могут варьироваться в достаточно широких пределах. Весь свод клинической симптоматики подразделяется на общие и местные признаки.
Общие зависят не от локализации процесса, а от его распространенности. Незначительные очаговые пневмонии могут проявляться покашливанием, подъемом температуры тела в пределах субфебрильных цифр, ухудшением работоспособности. Боль в груди обычно не возникает.
Крупозные процессы начинаются остро. Больной жалуется на мучительный сухой кашель, который к 3-4 дню становится продуктивным.
Мокрота может быть слизисто-гнойной или иметь ржавый оттенок, что обусловлено разрушением содержащихся в ней эритроцитов. Отмечается гипертермия до 39-40°C.
Имеет место одышка, болезненность в груди на стороне поражения, отставание пораженного участка при дыхании. Выслушивание позволяет выявить притупление и укорочение перкуторного звука, наличие хрипов.
Течение сегментарных пневмоний зависит от того, сколько сегментов затронуто воспалением.Если их число приближается к максимальному (6-8 сегментов), то болезнь протекает с клиникой, напоминающей крупозную разновидность.
Поражение 2-5 сегментов проявляется несколько более интенсивно, чем ограниченный очаговый процесс, однако не достигает интенсивности, характерной для поражения всей доли или значительной ее части.
Инструментальные методы
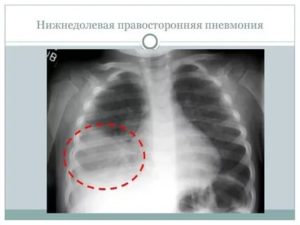
Постановка диагноза производится с использованием инструментальных способов, основным из которых является рентгенография.
При крупозной пневмонии на снимках выявляют усиление легочного рисунка, расширение корня, изменение объема пораженной доли в большую сторону.
При бронхопневмонии отмечается наличие одной или нескольких теней, каждая из которых по размеру не превышает полутора сантиметров. Тени могут сливаться. Рентгенографию проводят в прямой и боковой проекции, что повышает точность исследования.
Рентген снимок нижнедолевой пневмонии
Помимо описанного метода, при воспалении легких могут потребоваться дополнительные диагностические процедуры. В их число входит:
- Бронхоскопия – визуальный осмотр дыхательных путей с помощью эндоскопического оборудования.
- Щеточная биопсия и бронхоальвеолярный лаваж – позволяют получить биосреды, необходимые для посева микрофлоры.
- Исследование функции внешнего дыхания – требуется для определения степени обструкции дыхательных путей.
- Компьютерная томография – позволяет определить наличие полостных образований и бронхэктазов. Назначается только при наличии подозрений на указанные состояния.
Дополнительные диагностические манипуляции применяются по необходимости. Рентгенографию проводят всем пациентам без исключения.
Лабораторное подтверждение
В общем анализе крови выявляются неспецифические признаки воспаления (сдвиг лейкоформулы влево, увеличение скорости оседания эритроцитов, при тяжелых пневмониях – преобладание миелоцитов и метамиелоцитов). Изменения в биохимических показателях возникают только при распространенных процессах, однако диагностического значения они практически не имеют.
Микробиологический посев мокроты производится в случаях, когда необходимо точно определить вид возбудителя.
Как правило, подобное происходит при госпитальных антибиотикорезистентных формах, процессах, развивающихся на фоне иммунодефицитных состояний. В других ситуациях назначение антибиотиков производится эмпирически.
Подобный подход имеет экономическую подоплеку и связан с требованием о снижении затрат на диагностику и лечение.
На заметку: в идеале назначение антибактериальных средств должно производиться строго по данным микробиологического исследования. Эмпирический метод выбора препаратов допускается только на начальных этапах терапии, когда данные о составе микрофлоры и ее чувствительности к лекарствам еще отсутствуют.
Возможные осложнения
При воспалении легких, лечение которого не проводится или проводится неправильно, нередки осложнения. К наиболее распространенным из них относится:
- Экссудативный плеврит – воспаление легочной плевры с выделением в плевральную полость экссудата.
- Вторичные инфекционные поражения – гематогенное распространение инфекции становится причиной миокардитов, пиелонефритов и прочего.
- Инфекционно-токсический шок – состояние, развивающееся при попадании в кровь большого количества бактериальных токсинов и характеризующееся резким снижением АД, централизацией кровообращения, нарушением сердечного ритма, дыхания и сознания.
- Дыхательная недостаточность – недостаточная эффективность дыхательной системы, приводящая к ишемии тканей.
- ДВС-синдром – коагулопатия, характеризующаяся первоначальным формированием в кровеносном русле микротромбов с последующим истощением свертывающих факторов.
- Острый психоз – на фоне токсического действия возбудителя при крупозных нижнедолевых пневмониях возможно развитие нарушений со стороны психики.
Практически каждое из вышеуказанных осложнений представляет опасность для жизни и требует немедленной госпитализации пациента в ОРИТ.
Нижнедолевая пневмония – лечение
Лечение пневмонии может осуществляться как амбулаторно, так и в госпитальных условиях.
Стационарную помощь оказывают пациентам с тяжелым течением болезни (ЧДД выше 30 раз/минуту, нестабильная гемодинамика, критическая гипертермия), а также людям в возрасте старше 60 лет или при отсутствии эффекта от амбулаторного лечения в течение 2-3 суток. В реанимационное отделение помещают пациентов с признаками шока или выраженной дыхательной недостаточности (гипотония, SpO2 менее 80%, ДВС-синдром).
В основе лечения пневмонии, в том числе нижнедолевой, лежит использование антибактериальных препаратов. Внебольничные процессы позволяют использовать полусинтетические пенициллины или цефалоспорины, госпитальные и обусловленные иммунодефицитом – фторхинолоны, аминогликозиды, макролиды. Помимо а/б, пациенты получают бронхолитики, отхаркивающие, противовоспалительные средства.
Реанимационное пособие больным с тяжелыми формами пневмонии и дыхательной недостаточностью заключается во введении иммунизированной плазмы, иммуноглобулинов, коррекции гематокрита, введении гормонов.При необходимости пациента переводят на ИВЛ, начинают введение вазопрессорных аминов.
Купирование шоковых состояний производится под постоянным контролем жизненных показателей (сердечный ритм, АД, уровень сатурации, температура тела).
Длительность терапии у амбулаторных пациентов обычно не превышает 7-14 суток, что равно длительности полного курса антибиотиков. Несколько дольше могут приниматься муколитики, облегчающие остаточный кашель и ускоряющие его исчезновение. Аналогичное время требуется для восстановления госпитальных больных.
Восстановительный период (амбулаторное долечивание) при этом достигает 1 месяца. Предсказать длительность пребывания в стационаре для реанимационных больных не представляется возможным.
Одни пациенты переводятся в общее отделение уже через несколько дней после госпитализации, другие задерживаются в ОРИТ на месяц и более.
Прогноз и профилактика
Прогноз по очаговым и сегментарным пневмониям благоприятный, если лечение было начато вовремя. При отсутствии противомикробной терапии процесс быстро захватывает нижнюю долю легкого и продолжает распространяться, что в конечном итоге приводит к гибели пациента.
Предсказать исход крупозных воспалений невозможно. Многое зависит от изначального состояния здоровья пациента, уровня его иммунной защиты, приверженности к лечению. Известно, что смертность от внебольничных пневмоний составляет 5%, от госпитальных – 20%.
Примерно 30% умерших приходится на людей пожилого возраста.
Профилактика воспаления легких в основном включает в себя мероприятия по укреплению иммунитета (закаливание, витаминотерапия, ЗОЖ, при необходимости – прием иммуномодуляторов). Кроме того, предотвратить болезнь можно, если всегда одеваться по погоде, весной и осенью избегать пребывания в людных местах, своевременно посещать врача и начинать лечение при ОРЗ и ОРВИ.
Заключение
Нижнедолевая пневмония – жизненно-опасное заболевание, быстро переходящее из очаговой в сегментарную или крупозную. Чтобы предотвратить прогрессирование болезни и развитие осложнений, не следует заниматься самолечением. В домашних условиях невозможно правильно определить причины имеющегося недомогания и начать грамотную терапию. Все это может сделать только врач.
Источник: http://ingalin.ru/pnevmoniya/nizhnedolevaya.html
Правосторонняя пневмония: лечение воспаления верхней и нижней доли легкого, признаки и симптомы
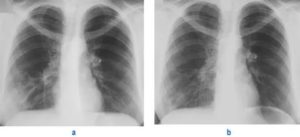
Среди разновидностей воспаления легких правосторонняя пневмония встречается намного чаще, чем двусторонняя или левосторонняя.
Это обусловлено анатомическим строением органов дыхания: легкое справа по размеру меньше, но шире левого, расположение его – косо вниз. Такие особенности дают возможность патологической флоре беспрепятственно проникать в него.
Правостороннее воспаление легких опасно, нередко требует немедленной госпитализации в условиях стационара.
Правосторонняя пневмония
Классификация
| По локализации |
|
| По симптомам |
|
| По расположению очага воспаления |
|
Особенности симптоматики
Правостороннее воспаление легких характеризуется стремительным нарастанием симптомов, течение — острое. Симптомы зависят от стадии и степени пневмонии, но они практически ничем не отличаются от признаков других видов воспаления легких:
Высокая температура
- высокая температура, которая держится длительное время, и достигает 39-40 градусов;
- лихорадка с ознобом, во время которой человек может даже бредить;
- интоксикация;
- мокрота;
- одышка;
- общая слабость;
- синюшность губ и кончиков пальцев;
- хрипы.
Главным отличительным признаком правостороннего типа пневмонии является локализация боли в груди справа.
У детей пневмония развивается быстротечно, особенно у новорожденных малышей. Ввиду еще не сформировавшегося иммунитета инфекции дыхательных путей могут попадать в легкое, и провоцировать заражение, которое может привести к крайне неприятным последствиям и осложнениям.
При малейшем подозрении у грудничков пневмонии дети должны быть срочно госпитализированы, и лечение следует начинать как можно быстрее антибиотиками широкого спектра действия.
Если родители наблюдают у ребенка одышку, высокую температуру, охриплость голоса, потоотделение и влажный кашель – это повод для них немедленно обратиться за медицинской помощью.
Боль в груди справа
У взрослых симптомы могут быть самыми разнообразными и проявляться хрипами, кашлем с мокротой, больной человек жалуется на боль в грудине во время дыхания, сильную одышку. Может развиться нижнедолевая форма заболевания, протекает почти бессимптомно несколько дней: без проявления сильного кашля и температуры.
Диагностика заболевания осложняется, а если к лечению долго не приступать, это может привести к осложнениям. Одним из них может стать плевропневмония, при которой воспаляются верхняя, средняя или нижняя доли легкого и его оболочки (плевры). У заболевшего пациента развивается плеврит.Течение заболевания тяжелое, чаще всего оно провоцируется пневмококковой инфекцией.
Причины развития заболевания
Чаще всего правостороннее воспаление легких может передаваться воздушно-капельным путем от больного человека либо же при активации микроорганизмов, находящихся в дыхательных путях. Это происходит при снижении иммунитета.
Возбудители, которые могут вызвать правостороннюю пневмонию:
Хламидии
- хламидии;
- гемофильные палочки;
- стрептококки и стафилококки;
- микоплазмы;
- легионеллы;
- кишечные возбудители;
- вирусы;
- грибы.
Медикаментозный курс
Лечение любого типа пневмонии, в том числе и правосторонней, проводят антибиотиками, например, Левофлоксацином, Амоксициллином, антибиотиками цефалоспоринового ряда. Если выздоровление не наступает, используют серосодержащие антибиотики.
Если лечение не дает результата, доктор увеличивает дозу или назначает другой антибиотик. Ранее болезнь лечили обычным Пенициллином, но сейчас микроорганизмы выработали устойчивость к нему, и данный препарат уже не дает положительных результатов.
Иногда пневмонию вызывают вирусы, тогда антибиотик не поможет, назначают лекарство против бактерий, вирусов в сочетании с иммуномодуляторами. Назначают противогрибковые препараты в случае поражения грибами.
Также используют симптоматическую терапию:
- жаропонижающие препараты – при температуре;
- общеукрепляющую терапию – при снижении иммунитета;
- врач может выписать Мукалтин – это средство предназначено для отхождения мокроты;
- противовоспалительные препараты;
- при сильном беспокойстве назначают успокоительные таблетки или сиропы;
- антибиотики негативно влияют на микрофлору кишечника, поэтому врач может выписать пробиотики: Энтерожермина, Йогурт в капсулах, БиоГая, Линекс и другие для поддержания нормального функционирования кишечника.
Курс лечения определяет только лечащий врач, он же его может и откорректировать. Продолжительность лечения может длиться не менее двух-трех недель, при осложненных формах и более.
Народная медицина
Отвар шиповника
Исключительно народными средствами невозможно вылечить пневмонию, но можно комбинировать лечение травами с медикаментозным лечением. Например, для откашливания мокроты используют подорожник, солодку.
Для поднятия иммунитета рекомендован отвар шиповника, так как он насыщен витамином С. Рекомендованы обильное питье, зеленый чай, настои трав, правильное питание, обогащённое витаминами, в первую очередь, овощи и фрукты.
При определенных обстоятельствах врач может дать разрешение на лечение в домашних условиях, но больному следует обеспечить надлежащий внебольничный уход. Дома лечат пациентов до 60 лет без сопутствующих заболеваний или людей с легкой неосложненной формой воспаления легких.
При лечении пневмонии важно постоянно избавляться от отходящей мокроты, чтобы не было повторного заражения. Если температура не спадает, выпивать следует 3 литра воды в сутки для профилактики интоксикации.
Во избежание отека легких следует менять положение тела, двигаться, выполнять физические упражнения в постели. Когда пациенту станет легче, следует делать дыхательные упражнения, приседать, наклоняться.
Если болеет грудничок или ребенок до года, его необходимо постоянно переворачивать, менять положение тела или носить на руках.
https://youtu.be/EGK0FvXzu2c
Прогноз
Если лечение начато при первых симптомах, оказана квалифицированная медицинская помощь, осложнений не будет, и пациент полностью излечивается. Если пневмонию не лечить, это может закончиться летальным исходом.