Коклюш и паракоклюш отличия
Коклюш и паракоклюш. Чем отличаются заболевания? В каких случаях необходимо обратиться за медицинской помощью?

В статье «Коклюш, паракоклюш и бронхосептикоз. Чем опасны данные заболевания? Какие анализы нужно сдавать?» мы уже обращали Ваше внимание на такие заболевания, как коклюш и паракококлюш. Но всегда ли кашель является признаком данных недугов? Нет.
Подобные проблемы могут иметь так называемое атипичное течение, то есть протекать без наличия характерных симптомов. Поэтому только качественная диагностика может дать верный ответ о наличии/отсутствии заболевания.
В чем она заключается и где ее выполнить? Разберемся сегодня.
Коклюш и паракоклюш – что это? Чем отличаются?
Коклюш и паракоклюш – это заболевания инфекционной природы, причиной появления которых служит коклюшная палочка (Bordetella parapertussis). Данные заболевания схожи между собой, однако паракоклюш протекает в более легкой форме. Стоит отметить, что данные инфекции при несвоевременном лечении приводят к поражению дыхательной и нервной систем.
Важно! Наибольшую опасность представляют данные недуги для детей. Поэтому родителям важно знать о том, каким образом протекают данные недуги и как помочь своему малышу. Именно об этом и поговорим далее.
Как передается коклюш и паракоклюш?
Процесс заражения в большинстве случаев происходит во время тесного и длительного контакта с больным. Что касается передачи инфекции через бытовые предметы, то процент заражения подобным способом гораздо ниже в связи с неустойчивостью данного микроба в условиях внешней среды, но все же вероятность существует.
Как мы уже отмечали ранее, то инфекция поражает дыхательную и нервную системы, а также сосуды, как результат – спазм дыхательных мышц и, следовательно, нарушение процесса дыхания, увеличение сосудистого тонуса и т.д.
Симптомы коклюша и паракоклюша. На что следует обратить внимание?
Прежде чем говорить о характерных симптомах для коклюша и паракоклюша стоит сказать, что данные заболевания проявляются в несколько этапов. На раннем этапе (катаральный период) симптомы коклюша и паракоклюша схожи с симптомами простуды и гриппа (насморк, боли в горле, сухой кашель и др.). Именно поэтому сложно предположить о развитии инфекционного процесса в организме.
Далее следует спазмолитический период, во время которого наблюдается усиление кашля, отхождение мокроты. Кашель при этом может принимать приступообразный характер, что в значительной степени препятствует нормальному дыханию. Кроме того, кашель может стать причиной открытия рвоты.
Что касается повышения температуры тела, то подобный симптом наблюдается редко, но все же она может подниматься до +37,5°C и держаться на данном уровне на протяжении длительного периода времени. Подобный симптом может возникать в любом периоде болезни.
Важно! Вышеуказанные симптомы характерных для двух заболеваний, о которых идет речь в данной статье. Для постановки верного диагноза и соответственно подбора подходящей терапии необходима качественная диагностика.
Диагностика коклюша и паракоклюша. Где сдать анализы в Харькове?
Уважаемые пациенты! Обращаем Ваше особое внимание на то, что очень важно дифференцировать коклюш от паракоклюша. Это объясняется тем, что пациенты с коклюшем нуждаются в госпитализации, так как быстро происходит заражение, а также без соответствующего лечения высок риск появления осложнений. Итак, какие диагностические мероприятия могут быть назначены Вам?
Важно! Именно исследование методом ПЦР дает возможность определить в биологическом материале (мазок из зева, носоглотки) фрагменты ДНК коклюшной палочки, и благодаря этому быстро и точно диагностировать коклюш.
Это наиболее современный и достоверный метод диагностики, так как исследование выполняется посредством автоматизации.
Важно отметить, что такой анализ позволяет диагностировать проблему на самой ранней стадии, а это залог скорейшего выздоровления.
Консультация иммунолога-инфекциониста на Салтовке
В лечебно-диагностическом центре «ЦМЭИ» Вы можете выполнить не только качественную и достоверную диагностику, но и получить консультацию опытного и грамотного врача иммунолога-инфекциониста Нартова Павла Викторовича. Наш специалист на сновании результатов исследования подберет для Вас соответствующее лечение, которое обязательно Вам поможет. Берегите свое здоровье и здоровье своих родных!
Источник: http://www.cmei.com.ua/article/koklyush-i-parakoklyush-chem-otlichayutsya-zabolevaniya-v-kakih-sluchayah-neobhodimo
Паракоклюш и коклюш: отличия
Коклюш представляет собой распространенную инфекцию, с которой сталкиваются не только дети, но и взрослые. Однако есть еще одна патология со схожей клинической картиной – паракоклюш. Чем отличаются эти заболевания и как определить истинную причину симптомов, ответит лишь врач.
Причины и механизмы
Коклюш и паракоклюш вызываются различными бактериями. Причиной инфекционного процесса становятся бордетеллы (pertussis и parapertussis соответственно).
Это грамотрицательные неподвижные палочки, обладающие плохой устойчивостью во внешней среде. Они схожи по внешнему строению и антигенным свойствам.
Однако коклюшная бактерия, в отличие от паракоклюшной, выделяет экзотоксин, который обуславливает более тяжелое течение инфекции.
Источником заражения становится больной человек или носитель патогенных микробов (реже). Возбудитель попадает в организм воздушно-капельным путем, при этом необходим тесный и достаточно длительный контакт. Следует помнить, что коклюш вдвое заразнее паракоклюша, а значит, первый более опасен в эпидемиологическом плане.
Возбудители коклюша и паракоклюша, попав в дыхательные пути, достигают бронхиол и альвеол. Там они размножаются, проявляя свою патогенность.
При коклюше основным фактором становится экзотоксин, воздействующий на многие системы организма: дыхательную, сосудистую, нервную, иммунную.
Он инициирует спазм респираторного тракта и возрастание сосудистого тонуса, провоцирует обменные расстройства и снижение T-клеточного иммунитета.
Механизм развития паракоклюшной инфекции схож с коклюшем, за исключением влияния экзотоксина. Бактерии и продукты их жизнедеятельности раздражают рецепторы дыхательных путей. В результате наблюдается развитие кашля. Постоянная патогенная импульсация формирует в дыхательном центре очаг возбуждения, который принимает характер доминантного.Причиной инфекционного процесса становятся бактерии, основной мишенью которых становятся дыхательные пути. Но коклюшная палочка обладает свойством продуцировать экзотоксин – главный фактор ее патогенности.
Классификация
Для постановки диагноза важную роль играет классификация, принятая в клинической практике. Течение коклюша и паракоклюша имеет определенные сходства. Оно может быть:
- Типичным и атипичным (стертым, бессимптомным, в виде носительства).
- Легкой и средней степени тяжести.
- Гладким и негладким (с присоединением вторичной флоры, обострением хронической патологии).
Однако есть и существенные отличия. Коклюш, в отличие от паракоклюша, способе протекать в тяжелой форме, с осложнениями или абортивно (при атипичном варианте развития).
Симптомы
Обе инфекции сопровождаются схожими клиническими признаками. Для типичных форм характера цикличность. С момента заражения до появления первых признаков проходит от 3 дней до 2 недель (инкубационный период). Затем постепенно возникает сухой кашель, который со временем усиливается. При этом общее состояние ребенка удовлетворительное, температура остается нормальной.
Спустя 1–2 недели кашель приобретает приступообразный (спазматический) характер. Друг за другом следует несколько дыхательных толчков, после которых наблюдается отхождение вязкой мокроты или рвота.
В это время лицо ребенка краснеет и синеет, отекает, на шее и голове набухают вены, усиливается слезотечение, язык высовывается изо рта. Паракоклюш у детей чаще протекает в легкой форме, когда количество приступов за сутки не более 10, они кратковременные.
Сам же период спазматического кашля продолжается до 3 недель, тогда как при коклюше его длительность вдвое больше.
Тяжелые приступы кашля следуют друг за другом с частотой до 30 в сутки, они всегда оканчиваются рвотой. Страдает общее состояние: наблюдаются симптомы дыхательной недостаточности (акроцианоз, бледность), дети вялые и капризные, плохо спят и едят. От кашлевых приступов могут быть кровоизлияния в глаза и кожные геморрагии. На языке от трения о зубы обнаруживают надрыв уздечки (или эрозию).
Период выздоровления протекает с уменьшением кашля, приступы которого наблюдаются все реже. Улучшается общее самочувствие, нормализуется сон и аппетит. При коклюше возможен резкий возврат кашля на фоне сопутствующей патологии, что обусловлено сохраняющейся повышенной возбудимостью. Но в случае паракоклюша период реконвалесценции протекает благоприятно.
Клиническая картина обоих заболеваний имеет как схожие черты, так и отличия. Однако по одной лишь симптоматике иногда бывает сложно поставить точный диагноз.
Осложнения
При паракоклюше и коклюше отличия также касаются специфических осложнений. В последнем случае ими могут быть следующие состояния:
- Эмфизема.
- Ателектаз.
- Пневмония.
- Апноэ.
- Кровоизлияния.
- Грыжи.
- Разрыв барабанной перепонки.
Указанные явления обусловлены тяжелым течением болезни и воздействием экзотоксина, поэтому паракоклюш ими не сопровождается.
Дополнительная диагностика
Важнейшее место в диагностике коклюша и паракоклюша занимаю дополнительные методы исследования. Особое значение приобретают лабораторные тесты:
- Общий анализ крови.
- Анализ глоточной слизи (посев на питательную среду, ПЦР).
- Серологические методы (ИФА, РА, РПГА).
Паракоклюш отличается от коклюша тем, что не дает гематологических сдвигов (повышения лейкоцитов и лимфоцитов). При анализе слизи из горла (методом «кашлевых пластинок») выявляют специфического возбудителя, а серологические тесты дадут возможность определить антитела к нему.
Лечение
Пациенты с коклюшем часто подлежат госпитализации (при тяжелых формах, с осложнениями и сопутствующими заболеваниями, дети раннего возраста, по эпидемиологическим показаниям), тогда как паракоклюш лечится в амбулаторных условиях. Специфическая терапия заключается в приеме антибиотиков:
- Азитромицина.
- Амоксициллина.
- Эритромицина.
- Рокситромицина.
Повышенную возбудимость нервной системы снимают седативными, транквилизаторами и нейролептиками. Тяжелое течение требует назначения глюкокортикоидов и средств, улучшающих мозговой кровоток. Однако при паракоклюше все эти препараты не нужны – достаточно лишь симптоматической коррекции противокашлевыми и отхаркивающими медикаментами.
Лечение пациентов с паракоклюшем в основном направлено на устранение и облегчение симптомов.
Профилактика
При выявлении коклюша все пациенты изолируются на 25 дней, а те, кто были с ними в контакте, не посещают учебные заведения (детсады) в течение 2 недель. Однако в ситуации с паракоклюшем это касается лишь детей до 1 года. К тому же контактным лицам не нужно принимать с профилактической целью антибиотик, как поступают при более опасной инфекции.
Паракоклюш очень похож на коклюш, чем и обусловлено название болезни. Однако он характеризуется меньшей заразностью, более легким течением, отсутствием осложнений и изменений в анализах крови. Соответственно, и лечебно-профилактические мероприятия имеют определенные отличия.
Источник: http://elaxsir.ru/zabolevaniya/drugie-zabolevaniya/parakoklyush-i-koklyush-otlichiya.html
Паракоклюш: особенности заболевания, симптомы и принципы лечения

Медицина
Одной из детских инфекционных болезней является паракоклюш. Его симптоматика и циклический характер напоминают трахеобронхит.
Паракоклюш представлен острой антропонозной бактериальной инфекцией, которую невозможно отличить от легкой формы коклюша по проявляющимся признакам. Этой инфекции в МКБ-10 дали номер А37.1.
Болезнь обычно носит острый характер. Инфицированию подвержены маленькие дети, взрослые болеют редко. Болезнь у взрослых характеризуется легкой, маловыраженной формой.
Паракоклюш врачи диагностируют в 20 – 25 раз реже, чем коклюш. Эти две болезни не дают перекрестного иммунитета. Перенесший коклюш может быть инфицирован паракоклюшем и наоборот.
Болезнь имеет несколько форм. Учитывая тип патологии, специалисты делят паракоклюш на:
- типичный. Болезнь протекает с ярко выраженными симптомами;
- атипичный. Он протекает бессимптомно.
Паракоклюш может протекать в легкой, среднетяжелой форме. Это зависит от индивидуальных особенностей иммунной системы. Очень редко могут проявляться осложнения.
Чем отличается коклюш и паракоклюш, рассказывает доктор Комаровский:
Возбудитель, пути заражения
Паракоклюш поражает органы дыхательной системы, нервную систему (центральную). Возбудителем инфекция выступает паракоклюшная палочка (Bordetella parapertussis).
Заражение осуществляется воздушно-капельным путем. При сильном кашле бактерии, провоцирующие паракоклюш, попадают в воздух. Носитель вируса остается заразным на протяжении нескольких недель.
Чем отличается от коклюша и других заболеваний
Для диагностирования паракоклюша необходимо провести бактериологическое, серологическое исследования. Серологическую реакцию проводят между коклюшным, паракоклюшным диагностикумами.
При подозрении на паракоклюш больной сдает такие анализы:
- анализ крови на коклюш/паракоклюш инвитро;
- расшифровка иммунологического анализа;
- микробиологический посев мазка (берут материал из задней стенки глотки);
- кровь на антитела (гемотест) к возбудителю инфекции;
- рентгенография.
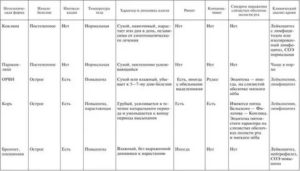
Основные отличия коклюша/паракоклюша представим в форме таблицы.
| Скорость роста колоний | 1 – 2 дня | 2 – 3 дня |
| Восприимчивость к инфекции | Низкая (0,35%) | Высокая (индекс контагиозности находится в пределах 0,7 – 1%) |
| Возрастной контингент | Дети старше 3 лет (до 6 лет) | Малыши от года до трех лет |
| Длительность кашлевого периода | 2 – 3 суток | 2 – 8 недель |
| Развитие иммунитета | Иммунитет не вырабатывается | Иммунитет пожизненный |
| Клинические признаки | Подобны признакам трахеобронхита, ОРЗ | Спазматический приступообразный кашель |
| Осложнения | Появляются редко | Возникают часто |
Причины
Коклюш и паракоклюш имеют подобные патогенные свойства, но различные биохимические признаки. Возбудитель болезни переходит от больного ребенка к здоровому. Чаще возникают эпидемии в дошкольных, образовательных учреждениях. В таких заведениях дети очень близко контактируют друг с другом.
Болезнь может проявиться у представителей разных возрастных категориях. Чаще болеют дети 3 – 6 лет. Вирус поражает привитых людей, переболевших этой болезнью ранее.
Причины и симптомы паракоклюша:
Последствия и осложнения
Обычно при паракоклюше осложнения не возникают. Если к инфекции присоединяется ОРВИ (простуда), могут возникать такие осложнения:
В редких случаях тяжелое течение коклюшеобразного паракоклюша может стать причиной таких осложнений:
- пневмоторакс;
- эмфизема;
- выпадение прямой кишки.
Вакцинация
Прививка от паракоклюша не дает гарантии от инфицирования ребенка. Организм неспособен выработать иммунитет к данной болезни. Даже болевший однажды человек может заразиться повторно.
Как не заразиться коклюшем от больного
Чтобы не заразиться паракоклюшем нужно изолировать больного ребенка на 25 дней от коллектива.
Вероятность, что ребенок заразится в первую неделю составляет 90 – 100%. Заразиться на вторую неделю можно в 65%, в третью – 35%, в четвертую – 10%.
Гарантировать, что ваш ребенок не заболеет паракоклюшем в дошкольном учреждении, образовательном учреждении, никто не может.
При паракоклюше прогноз благоприятный.
Как лечить паракоклюш, смотрите в нашем видео:
Эритематозная форма гастрита относится к достаточно распространенным ЖКТ патологиям, при которых на желудочной слизистой образуются характерные эритематозные пятна, со временем переходящие в эрозивные образования.
Подобные пятна имеют овальную форму, а по цвету могут быть ярко-красными или розовыми. Данная гастритная форма относится к хроническим воспалительным патологиям, при которых поражения распространяются только на поверхностные слизистые оболочки. Кроме того, патология обычно локализуется в антральной части органа.Если своевременно не начать лечить патологию, то эритемы начнут переходить в язвенные образования, которые будут кровоточить и только ухудшать состояние пациентов.
Виды
Специалисты выделяют разнообразные формы эритематозных воспалений желудка:
- Атрофическая – когда при воспалении происходит еще и атрофия желез;
- Диффузная – или пангастрит, при котором эритематозное поражение распространяется по всей площади желудочной слизистой;
- Очаговая – когда поражение распространяется на конкретных областях органа, в дальнейшем такая форма преобразуется в язвенную болезнь;
- Антральная – когда патология локализуется в антральном отделе, который является переходом в кишечник;
- Экссудативная форма – типична для атрофического и поверхностного воспаления, поражение охватывает несколько слизистых областей, развивается чаще по причине глистных паразитов.
Каждая из форм требует особенной терапии, назначить которую гастроэнтеролог сможет только после тщательной диагностики и выявления этиологии воспалительного процесса.
Диагностика
Чтобы выявить эритематозное воспаление слизистых желудка, применяется зондовая эндоскопия, которая в таких случаях незаменима. Эндоскопия проводится в динамике.
Если выявляются патологические преобразования в желудочных структурах, то необходимо дополнительное диагностическое обследование вроде рН-метрии и ультразвукового исследования.
Также назначается лабораторное исследование крови общего и биохимического типа.
УЗИ помогает выявить патологический процесс и увидеть наличие эрозивных поражений, оценить состояние желудочных стенок. По полученным после обследования, внешнего осмотра и пальпации результатам гастроэнтеролог выявляет тип патологии и назначает необходимую терапию.
Лечение эритематозного гастрита
Лечебные мероприятия необходимо проводить комплексно, используя медикаментозную терапию, диету и народные средства. После проведения полноценного терапевтического курса уйдет патологическая симптоматика, а вероятность развития осложнений сократится до минимума.
Любые лекарства должны приниматься по врачебному назначению. Обычно гастроэнтерологи прописывают пациентам такие препараты:
- Антибактериальные средства, необходимые для выведения патогенной микрофлоры, вирусных и инфекционных возбудителей;
- Ингибиторы способствуют снижению желудочной кислотности;
- Ферментные средства для восстановления равновесия внутренней секреции;
- Для устранения спазмолитиков показан прием спазмолитиков;
- Блокаторы принимают при тошнотно-рвотных реакциях, диарее и пр.;
- Для избавления от изжоги используются антацидные препараты;
- А для купирования стрессовых состояний необходимы седативные медикаменты.
Длительность курса зависит от вида эритематозного воспаления, от возраста пациента и наличия сопутствующих ЖКТ патологий. Важное значение отводится при лечении и диетотерапии. Чтобы избавиться от пищеварительной…
Источник: http://svadba1000.ru/meditsina/2359-parakoklyush-osobennosti-zabolevaniya-simptomy-i-printsipy-lecheniya.html
Паракоклюш и коклюш: отличия, анализ крови у детей и расшифровка диагностики
Коклюш и паракоклюш относятся к инфекционным болезням, возбудителем которых является коклюшная палочка (Bordetella parapertussis). Коклюш и паракоклюш практически ничем не отличаются друг от друга.
Основное различие – более легкое протекание второго заболевания в отличие от первого. Обе эти инфекции негативно отражаются на состоянии нервной системы, также происходит поражение дыхательных путей.
Наиболее характерной особенностью коклюша и паракоклюша является специфический приступообразный кашель, который может привести к отделению мокроты, а иногда к рвоте. Паракоклюш и коклюш являются одними из наиболее часто встречающихся инфекционных болезней среди детей.
Ребенок, который заболел коклюшем или паракоклюшем является заразным для других детей с первого дня заболевания. Чаще всего заражение этими заболеваниями происходит при контакте с другими заболевшими детьми в тесных детских коллективах, например, в детском садике или в школе. Именно поэтому болезнь имеет массовый характер.
Как и многие другие заболевания, свойственные именно детям, коклюш и паракоклюш то заболевание, которое переносится только один раз за всю жизнь.
- Анализ крови на коклюш и паракоклюш
- Расшифровка результатов анализов
Диагностирование заболевания
В настоящее время диагностика коклюша и паракоклюша представляет собой оценку всей картины заболевания и имеющихся симптомов. Особенное внимание уделяется исследованию слизи из носа и взятию мазков из носоглотки и ротоглотки. Также не остаются без внимания анализы крови, любых изменения в них должны быть выявлены врачом.
Так как коклюш и паракоклюш относятся к инфекционным болезням, диагностируются они по обнаружению бактерии (коклюшной палочки) в исследуемом образце крови. Но наиболее часто признаки заболевания выявляются во время исследования мазков, так как в кровь бактерия проникает довольно редко.
Анализ крови на коклюш и паракоклюш
Для того чтобы точно установить наличие болезни, пациенту необходимо сдать анализ крови на коклюш и паракоклюш.
- Для начала нужно сдать кровь на проведение общего анализа. На этом этапе будет определено количество лейкоцитов, тромбоцитов и гемоглобина. Коклюш и паракоклюш относятся к инфекционным заболеваниям, поэтому при наличии коклюшной палочки будет замечено увеличение количества лейкоцитов, а также количества нейтрофилов, так как они отвечают за антибактериальный иммунитет. Остальные компоненты крови практически не меняются.
- Наиболее эффективным анализом на обнаружение коклюшной палочки является иммуноферментный анализ. Для его проведения у пациента с подозрением на коклюш или паракоклюш будет взят образец крови из вены. Данный анализ представляет собой выявление антител иммуноглобулинового белка к возбудителю заболевания. Его можно осуществлять не ранее, чем через три недели после начала болезни. Поэтому его основной задачей является скорее подтверждение диагноза, чем выявление заболевания.
- Также существует серологический метод анализа крови на выявление заболевания. Он основывается на определении количества антител к коклюшу и паракоклюшу, которые показывают наличие в организме инфекционного процесса.
- К различным видам анализа крови для выявления коклюшной бактерии относится и реакция агглютинации. С помощью реакции агглютинации производится обнаружение антител к антигенам возбудителя, который находится на начальной стадии течения болезни. К недостаткам такой процедуры можно отнести то, что на данный момент до сих пор не существует единого метода проведения реакции агглютинации. Поэтому значение полученных результатов можно воспринимать и расшифровывать по-разному.
Расшифровка результатов анализов
При выявлении коклюшной палочки в результате изучения анализа крови, можно говорить о том, что коклюшная палочка перешла на новый уровень развития. То есть существует не как локальное заболевание, а развивается на системном уровне.
В таком случае, есть вероятность обширного размножения микроорганизма, так как кровь – отличная среда для успешного развития практически любого микроорганизма.
Если рассматривать конкретно коклюшную палочку, то для этой бактерии единственной благоприятной средой для осуществления ее роста является кровь.
В случае распространения бактерии по организму может развиться синдром диссеминации. Его лечение довольно трудоемкий процесс и заканчивается не всегда хорошим результатом.
Если во время изучения результатов анализа крови было выявлено наличие в организме коклюшной палочки, то пациента необходимо в срочном порядке госпитализировать в реанимационное отделение для оказания медицинской помощи и назначения необходимого лечения. Это необходимо сделать как можно быстрее, так как существует довольно серьезная угроза жизни пациента.
Бывают случаи, когда результаты анализов оказываются ложноположительными. Такое явление часто встречается в результате персистирования в организме пациента антигенов коклюшной палочки (после уже вылеченного коклюша или паракоклюша).
Не так часто можно наблюдать ситуацию, когда происходит перекрестная реакция антигенов. Если в организме находится какая-либо другая граммотрицательная бактерия, то результат проведения анализа на выявление антител к коклюшу может быть определен как положительный.
В данной ситуации единственным методом диагностирования заболевания является ПЦР для выявления типа генетического материала, который мог спровоцировать организм на такую реакцию.
Особенности диагностики коклюша у детей
Часто встречаются случаи, когда показатели анализа крови у детей существенно отличаются от стандартных проявлений коклюша и паракоклюша.
Примерно на 2-4 неделе развития болезни можно наблюдать развитие иммунодефицита. Также существует большая вероятность присоединения оппортунистической инфекции. Поэтому диагностирование коклюша на ранних стадиях может быть затруднено, так как более сильно будут выделяться признаки какого-либо другого заболевания.
К тому же параллельное развитие какой-то другой инфекции может спровоцировать осложнения, из-за чего лечение коклюша и паракоклюша будет произведено не вовремя.
У некоторых пациентов могут быть замечены специфичные случаи. Даже после успешного лечения заболевания и избавления от всех симптомов, может оставаться тот же результат анализа крови.Это наиболее свойственно довольно ослабленным детям, которые обладают иммунодефицитом. Происходит это за счет более долгого персистирования и медленно протекающей элиминации в организме ребенка антигенов бактерии Борде-Жангу.
Даже в случае перенесенного заболевания, в случае его правильной диагностики и лечении, результаты анализа крови должны прийти в норму.
Нормальным считается состояние, когда лейкоцитоз выступает только как временное явление, которое не длится более чем 1,5 недели после полного излечения заболевания. В дальнейшем в крови образуются иммуноглобулины класса G.
Они отвечают за наличие постоянного иммунитета против коклюша и паракоклюша. Обнаружение таких антител происходит методом серологического анализа.
Хотя коклюш и паракоклюш относятся к ряду детских заболеваний, каждому человеку необходимо знать о том, как именно протекает данная болезнь, какие симптомы имеет и какие анализы нужно сдавать для выявления опасной бактерии.
Нет гарантии того, что даже перенесший заболевание и привитый человек не сможет во второй раз заболеть коклюшем или паракоклюшем. Поэтому очень важно обладать необходимыми знаниями об этой болезни.
Загрузка…
Источник: https://prof-medstail.ru/bolezni-legkih/koklyush-i-parakoklyush-otlichiya-diagnostika-lechenie
Паракоклюш (паракоклюшная инфекция): возбудитель, признаки, анализы, терапия

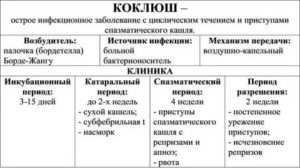
Паракоклюш — заболевание инфекционной этиологии, поражающее ЦНС и респираторный тракт и развивающееся приемущественно у детей. Эта острая бактериальная патология проявляется приступами упорного, сухого кашля и прочими симптомами, похожими на коклюш, но в менее выраженной форме.
Возбудителем паракоклюша является слабоустойчивая к факторам окружающей среды паракоклюшная палочка – Bordetella parapertussis. Заболевание протекает циклически и симптоматически напоминает трахеобронхит.
Основной клинический признак патологии — приступообразный судорожный кашель, который сопровождается свистящими хрипами и шумным вдохом, а заканчивается отхождением стекловидной мокроты или рвотой. Бессимптомный период обычно длится 4-5 дней.
В клинической картине заболевания выделяют 3 этапа:
- Катаральный период, протекающий по типу назофарингита,
- Период спазматического кашля, длящийся в среднем две недели,
- Период выздоровления.
Взрослые люди мало восприимчивы к данной инфекции. У них паракоклюш протекает относительно легко, редко осложняется и проходит бесследно без специфической антибиотикотерапии. Паракоклюш у взрослых имеет спорадический характер и редко выявляется, протекая по типу ОРВИ.
У детей заболевание отличается более тяжелым течением и выраженной клиникой. Симптомы паракоклюша у детей имитируют клинические признаки легкой формы коклюша. При этом отсутствуют кашлевые репризы, а кашель не уменьшается при приеме противокашлевых средств. Паракоклюш не оставляет после себя иммунитета, но риск повторного заражения невелик.
До недавнего времени паракоклюш и коклюш считались одной инфекционной патологией с высоким показателем летальности и заболеваемости среди всех недугов дыхательной системы. В 1937 году ученые выделили возбудителя паракоклюша и доказали, что это два разных инфекционных заболевания. Для паракоклюша характерна осенне-зимняя сезонность.
Паракоклюшем дети болеют гораздо чаще взрослых. В группу риска входят малыши в возрасте 2-6 лет. Особо опасен паракоклюш для детей до 2 лет. Лица, переболевшие коклюшем или получившие прививки от него, могут заразиться паракоклюшной инфекцией.
Паракоклюшная инфекция протекает в типичной, атипичной, коклюшеподобной или бессимптомной форме. В отдельную группу выделяют бактерионосительство. По тяжести и выраженности клинических проявлений различают легкую и среднетяжелую формы паракоклюша. Заболевание бывает осложненным и неосложненным.
Этиология и патогенез
Возбудителем паракоклюшной инфекции является бактерия Bordetella parapertussis. Это мелкие, грамотрицательные короткие палочки кокковидной формы с закругленными концами, располагающие в мазках парами, цепочками или по одиночке.
Микробы имеют нежную капсулу, жгутики и являются строгими аэробами. Бордетеллы неподвижны и растут при температуре +35-37 °С на синтетических и полусинтетических средах: простом агаре, казеиново-угольном агаре, кровяном агаре. Колонии микробов круглые, мелкие, влажные, с перламутровым блеском, оставляющие на среде сметанообразный след.
Возбудитель паракоклюша – облигатный паразит, нестойкий к факторам окружающей среды. Погибают бордетеллы при нагревании или под воздействием дезинфицирующих растворов, являются устойчивыми ко многим антибиотикам.
Источник инфекции – больной, реконвалесцент или носитель. Микробы распространяются аспирационным механизмом, который реализуется воздушно-капельным путем. Этот период длится в среднем три недели.
Входные ворота инфекции – слизистая носоглотки. Микробы внедряются в эпителиоциты, размножаются в эпителиальной ткани гортани, трахеи, бронхов и выделяют в кровь инфекционные токсины. Токсины оказывают воздействие на органы дыхания, ЦНС, сосуды.Развивается и быстро прогрессирует воспаление респираторного тракта, что клинически проявляется спазматическим кашлем. В продолговатом мозге под воздействием токсинов формируется кашлевой рефлекс.
Приступы кашля усиливаются и учащаются, дыхательный ритм нарушается, возникают гемодинамические расстройства, повышается проницаемость сосудов, появляются геморрагические симптомы, возникает бронхоспазм, гипертонус сосудов, судорожный синдром.
У больных нарушается неспецифическая защита организма, и снижается иммунитет. Это может закончиться присоединением вторичной бактериальной инфекции и формированием бактерионосительства. Дополнительное инфицирование может привести к развитию острого бронхита, отита или пневмонии.
Симптоматика
В клиническом течении паракоклюша выделяют 4 основных периода: инкубационный, катаральный, спазматический, разрешения.
Границы между этими периодами сглажены или совсем отсутствуют. Обычно заболевание протекает по типу трахиета, бронхита, плеврита или пневмонии.
- Инкубационный период длится 5-15 дней, начинается с момента заражения человека и характеризуется отсутствием симптомов патологии.
- Катаральный период проявляется признаками ринита, болью, першением и саднением в горле, покашливанием или редким сухим кашлем. Длится катар 3-5 дней. В тяжелых случаях появляются признаки интоксикации и астенизации организма: стойкий субфебрилитет, слабость, недомогание, миалгия, головная боль.
- Затем наступает период спазматического кашля. Характер кашля зависит от формы патологии. При стертой форме он влажный, навязчивый, постепенно усиливающийся. Характерный признак паракоклюшной инфекции у детей – длительные выматывающие приступы кашля на фоне нормальной температуры. При коклюшеподобной форме кашель возникает в виде приступов, которые заканчиваются репризой – свистящим глубоким вдохом, а в тяжелых случаях рвотой. Приступы кашля повторяются 5-7 раз в сутки. Во время усиления кашлевого симптома больные дети становятся неспокойными и капризными.
- Период разрешения характеризуется слабым кашлем или его отсутствием. Длится он 2-3 дня.
Паракоклюш очень сложно отличить от банального трахеита или бронхита бактериального или вирусного происхождения. Кашель нивелируется самостоятельно и не требует проведения медикаментозной терапии.
При паракоклюшной инфекции осложнения развиваются очень редко. Паракоклюшная форма в случае тяжелого течения осложняется пневмотораксом, эмфиземой, выпадением прямой кишки, кровоизлиянием в сетчатку или конъюнктиву глаза, носовым кровотечением. Паракоклюш в 100% случаев заканчивается выздоровлением.
: паракоклюш и коклюш, “Доктор Комаровский”
Мнения, советы и обсуждение:
Источник: https://uhonos.ru/infekcii/parakoklyush/