Интерстициальный пневмонит симптомы
Интерстициальная пневмония: 7 видов, 6 симптомов, 4 метода лечения
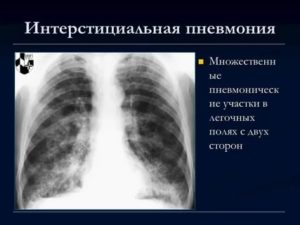
Интерстициальная пневмония представляет собой заболевание лёгких идиопатического (неизвестного, непонятного) характера.
В термин интерстициальная пневмония можно включить различные формы заболевания, которые будут приведены в классификации ниже.
Заболевание характеризуется преимущественным поражением лёгочного интерстиция (ткани) с явлениями фиброза (начальный этап организации соединительной ткани).
В чем отличие от обычного воспаления лёгких
Самой главной отличительной чертой интерстициальной пневмонии от обычного воспаления лёгких является образование соединительной ткани вследствие особенного течения болезни и вовлечения в процесс альвеол, их поражение и деформация.
У обычной пневмонии преобладает воспалительный процесс под воздействием инфекционных агентов.
Кроме того, если при обычной пневмонии можно выделить возбудителя с помощью лабораторных методов исследования, то в случае с интерстициальной пневмонией это практически невозможно сделать.
Факторы, предрасполагающие к развитию интерстициальных пневмоний
Предрасполагающие факторы не являются причинами болезни. Они могут либо быть пусковым механизмом в развитии заболевания, либо усложнять течение:
- возраст старше 60 лет;
- генетический фактор;
- курение;
- сахарный диабет.
В роли возбудителей могут выступать различные бактерии, грибы, вирусы. В данном случае возбудитель не играет первостепенного значения, так как реакция организма идёт не по пути классического воспаления.
Настоящие причины заболевания до сегодняшнего дня детально не изучены. Вопрос, почему вместо воспалительной реакции и регенерации (заживления) образуется соединительная ткань, остаётся открытым.
Есть догадки о том, что организм начинает воспринимать свою собственную ткань как «чужеродную».
Классификация интерстициальных пневмоний
Существует следующая классификация интерстициальной пневмонии.
- Идиопатический лёгочный фиброз.
- Неспецифическая интерстициальная пневмония.
- Криптогенная пневмония.
- Острая интерстициальная пневмония.
- Бронхиолит, связанный с интерстициальными заболеваниями лёгких.
- Десквамативная интерстициальная пневмония.
- Лимфоидная интерстициальная пневмония.
Основные жалобы пациентов и внешние симптомы
Пациенты чаще всего жалуются на:
- одышку;
- сухой кашель;
- невосприимчивость к противокашлевым препаратам;
- слабость;
- потерю веса;
- изменение формы ногтевых фаланг (в форме «барабанных палочек»).
Перечисленные симптомы встречаются в 70% случаев болезни. Но всё-таки не нужно забывать о том, что каждый человек индивидуален. Очень часто пациенты обращаются уже на поздних стадия болезни, через несколько лет. Заболевание протекает медленно и незаметно в начале.
Как осуществляется диагностика?
Важно учитывать, что заболевание лёгких не является осложнением заболеваний соединительной ткани или профессиональным заболеванием. В таком случае диагноз интерстициальная пневмония не ставится. Диагностика болезни затруднена, в некоторых случаях не видно изменений на рентгенограммах в начальном периоде.
Лабораторные методы
В общем анализе крови возможно повышение СОЭ, увеличение количества нейтрофилов. Может быть повышен С-реактивный белок. Но опять же эти показатели варьируют и зависят от конкретной формы интерстициальной пневмонии и индивидуальных особенностей организма.
Наиболее достоверный метод из всех предложенных – биопсия лёгкого. Только таким образом врач может установить точный диагноз и форму интерстициальной пневмонии. Проводится не всем, а только в тех случаях, когда все остальные методы не дают конкретных результатов и болезнь не поддаётся терапии.
Наиболее частый метод исследования – рентгенография лёгких, в запущенных случаях болезни на снимках симптом «сотового лёгкого» или «матового стекла» (изменения, которые отражают изменение лёгочной структуры и присутствие соединительной ткани). Наиболее качественные снимки получают при КТ, МРТ исследовании.
Физикальное обследование
При аускультации (выслушивании) лёгких врач может услышать звук похожий на «треск целлофана», такой звук возникает из-за деформации и снижения эластичности альвеол, которые не могут беззвучно и плавно сдуваться и надуваться как у здоровых людей. При пальпации обнаруживаются отёки (на руках, ногах) у пациентов с длительно протекающим заболеванием, причина отёков – вовлечение сердца в патологический процесс и застой по малому кругу кровообращения.
Основные подходы к лечению интерстициальных пневмоний
Главной задачей для врача является замедление процесса. Цель – клиническое выздоровление пациента. Наиболее часто больные идут по пути медикаментозной терапии, так же используется хирургический метод – трансплантация лёгкого, при такой операции продление жизни возможно до пяти лет.
Самой используемой группой препаратов являются глюкокортикостероиды. Назначаются они в больших дозах на длительный промежуток времени до 3 месяцев и более.
У некоторых пациентов такой метод лечения даёт довольно неплохие результаты.
Как говорилось ранее, существует семь форм интерстициальной пневмонии, поэтому при каждой определённой форме результат терапии может быть разный. Так же используют цитостатики, антифиброзные препараты.
Физиолечение
Наиболее действенным физиотерапевтическим методом является длительная кислородотерапия. Она способствует повышению качества жизни у больных, повышению выносливости в плане незначительных нагрузок (ходьба, самообслуживание). Но, увы, на продолжительность жизни этот метод не влияет.
Народные методы
В качестве народных методов лечения используются отвары трав и ягод: калина, почки берёзы, мать–и–мачеха, корень алтея. При таком заболевании, как интерстициальная пневмония, эти методы мало чем помогут, поэтому всё–таки на первом месте остаются глюкокортикостероиды.
Режим
Режим должен соблюдаться на всём протяжении лечения! При тяжёлых формах – обязательная госпитализация. Постельный режим, отсутствие контактов с инфекционными больными, рациональный режим труда и отдыха. Питание богатое белковой пищей.
Если удалось добиться клинического выздоровления, то у Вас не должно быть каких–либо симптомов и изменений в диагностических исследованиях.
На время восстановительного периода также рекомендуется соблюдать рациональный режим труда и отдыха, устранение провоцирующих факторов. Рекомендуется витаминотерапия.В этот период как раз целесообразно использовать народные рецепты, они помогут укрепить иммунитет.
Возможные осложнения пневмоний
- Лёгочное сердце.
- Гастроэзофагеальный рефлюкс.
- Эмфизема лёгких.
Профилактика интерстициальной пневмонии
Доподлинно о причине интерстициальной пневмонии неизвестно, существуют лишь предположение о неспецифическом воспалении похожем на аллергическую реакцию. Следовательно, выделить определённые пункты для профилактики сложно.
Единственное, что можно взять на заметку – избегать факторов риска перечисленных выше! Конечно, если это, например, сахарный диабет, то стараться контролировать сахар крови и не забывать про диету, чтобы заболевание не спровоцировало таких страшных последствий.
Заключение
Прогноз у интерстициальной пневмонии неблагоприятный, в редких случаях удаётся достичь стойкого клинического выздоровления. Но призываю Вас к тому, что не нужно опускать руки и пройти лечение, ведь шанс есть всегда!
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
(8 4,50 из 5)
Загрузка…
Если Вам понравилась статья, поделитесь ею с друзьями!
- Интерстициальная пневмония
Вам будет интересно
Источник: https://UstamiVrachey.ru/pulmonologiya/interstitsialnaya-pnevmoniya
Пневмонит: причины, формы, признаки, лечение, профилактика
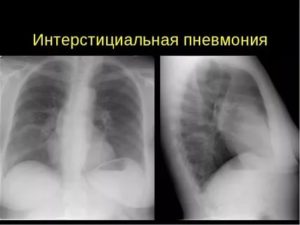
Пневмонит – неинфекционное воспаление стенок альвеол и паренхимы легких преимущественно иммунного происхождения, при котором отсутствует внутриальвеолярная экссудация. Это интерстициальное заболевание легких, приводящее к рубцеванию альвеол и фиброзным изменениям в поддерживающих легочных структурах. Рубцы нарушают адекватный транспорт кислорода в кровь.
Пневмонит имеет несколько названий: пульмонит, альвеолит. На сегодняшний день не существует диагностических методов, позволяющих разграничить данные нозологии. Их разделение возможно только после гибели пациента, но оно не имеет практического значения. Пневмонит, пульмонит и альвеолит являются синонимами.
Отличие пневмонита от пневмонии существенное, но чисто теоретическое. Данные патологии отличаются этиологическими, патогенетическими и морфологическими особенностями.
Физикальные данные и результаты дополнительных методов исследования не позволяют подтвердить окончательный диагноз.
Практика показывает, что единственное отличие у пневмонита и пневмонии только в обширности воспалительного процесса.
пневмонит
По течению выделяют следующие формы пневмонита:
- Острый,
- Скоротечный,
- Хронический.
По этиологии:
- Токсический,
- Уремический,
- Идиопатический,
- Лучевой,
- Аллергический,
- Аутоиммунный,
- Инфекционный,
- Аспирационный.
Иногда пневмонит рассматривают как часть некоторых заболеваний пищевода и сердца.
Заболевание приводит к нарушению дыхания и не поддается лечению антибиотиками. Заподозрить пневмонит можно по характерным клиническим симптомам.
У больных нарушается частота и глубина дыхания, возникает чувство нехватки воздуха, приступообразный, мучительный кашель. Эти респираторные признаки сопровождаются явлениями общей астенизации организма.
При появлении подобной симптоматики следует обратиться за медицинской помощью. Облегчить состояние больных можно только с помощью кортикостероидов.
Этиология
Этиология пневмонита до конца не изучена. Определенную роль в развитии заболевания отдают следующим факторам:
- Токсинам — вдыхание химических веществ: красок, лаков, смол,
- Медикаментам — длительный прием некоторых лекарств: антибиотиков, сульфаниламидов, цитостатиков,
- Вирусам,
- Плесневым грибкам,
- Хроническим заболеваниям внутренних органов — циррозу печени, туберкулезу,
- Аллергенам,
- Наркотическим средствам,
- Радиации.
Интерстициальный пневмонит – респираторное заболевание, причины которого до конца не выяснены. Идиопатические формы — настоящая проблема для медиков.
Интерстициальный пневмонит с десквамацией формируется у курильщиков и у лиц, принимающих некоторые сильнодействующие лекарства. Лабораторные, клинические, функциональные показатели интерстициального пневмонита неспецифичны.
На рентгенограмме – двухсторонние изменения, на томограмме – симптом «матового стекла».
Практикующие специалисты связывают понятие «пневмония» с вирусными заболеваниями, а «пневмонит» – с аутоиммунными. Пневмонит развивается быстрее у лиц с иммунодефицитом, курильщиков, а также у пациентов, страдающих аллергией и тяжелыми заболеваниями легких.
Симптоматика
Симптомы пневмонита появляются постепенно.
У больных возникает одышка, не проходящая даже в покое, мучительный сухой кашель, стойкий субфебрилитет, чувство тяжести и давления за грудиной, приступообразная боль в груди.
Пациенты резко худеют, их кожа бледнеет и синеет. Приступы удушья и ощущение «беганья мурашек» по телу становятся невыносимыми. По ночам больные обильно потеют, а днем – быстро утомляются.
Гиперчувствительный пневмонит является наиболее распространенной форой патологии. Это аллергическое заболевание, при котором в легочной ткани развивается интерстициальное воспаление с образованием быстрых инфильтратов и гранулем.
Аллергия возникает на некоторые органические и неорганические соединения. Гиперчувствительный альвеолит развивается у хлопкоробов, тростниководов, зерноводов, табаководов, скорняков, сыроделов. Они жалуются на непродуктивный кашель, одышку, миалгию и артралгию, диспепсию, анорексию, потерю веса, плохое самочувствие.
Острый гиперчувствительный пневмонит клинически напоминает острую пневмонию и проявляется лихорадкой, кашлем с кровохарканьем, диспноэ, слабость, мелко – и среднепузырчатыми инспираторными хрипами. Хроническая форма патологии протекает медленно и длительно, часто без признаков обострения.Если патологию своевременно не лечить, в легочной ткани сформируются необратимые фиброзные изменения.
Гиперсенситивный пневмонит относят к профессиональным заболеваниям.
«Легкое фермера» возникает после контакта с пылью от свежего сена, «легкое птицевода» вызывает пыль из пуха и перьев различных птиц, в более редких случаях развивается «утиная болезнь».
В тяжелых случаях у больных с гиперчувствительным пневмонитом возникают признаки дыхательной недостаточности и гипоксии: кожа становится синюшной, пальцы деформируются и приобретают вид барабанных палочек, появляются крепитирующие или влажные хрипы.
Функции легких ограничены. Длительная аспирация приводит к развитию хронической формы патологии. Обострения возникают при каждом последующем контакте с тем же антигеном. На рентгеновском снимке появляются инфильтративные тени, в крови – эозинофилы или базофилы в большом количестве.
Аллергический пневмонит развивается при вдыхании пыли, содержащей споры бактерий и грибов, а также под воздействием некоторых металлов: цинка, меди, мышьяка, золота, кобальта.
У больных в альвеолах легких возникает гиперчувствительность и гиперреактивность в ответ на образование антител к аллергенам. Выраженная инфильтрация в легких отсутствует, на рентгенограмме нет существенных изменений.
Верифицировать мелкие воспалительные инфильтраты может только компьютерная томография.
Аллергический пневмонит проявляется традиционными респираторными и интоксикационными признаками. Они появляются при каждой новой встрече с тем же самым аллергеном и исчезают через несколько часов самостоятельно. При постоянном контакте с аллергеном болезнь переходит в хроническую фазу.
Аспирационный пневмонит развивается при попадании в верхние дыхательные пути твердой пищи или обжигании слизистой оболочки желудочным соком. Возникает химический ожог слизистой или закупорка средних бронхиол твердыми массами, развивается острая гипоксия.
Сразу после аспирации возникает бронхоспазм, который приводит к острой дыхательной недостаточности. Это проявляется синюшностью кожи, учащением сердечного ритма, затруднением дыхания.
Спустя несколько минут состояние больных стабилизируется. При этом отек бронхов и прочие признаки воспаления продолжают нарастать. .
На рентгенограмме появляются различия в плотности легочного рисунка, указывающие на перибронхиальную экссудацию.Постлучевой пневмонит является осложнением радиационной терапии и часто становится причиной смерти больных. Это связано с низкой сопротивляемостью легочной ткани к облучению.
Заболевание проявляется на начальной стадии гриппоподобной симптоматикой, признаками пневмонии, туберкулеза, плеврита. Диагноз пневмонита подтверждает компьютерная томография, в результате который обнаруживают поражение бронхопульмонального дерева.
После проведения курса глюкокортикостероидной терапии состояние больных стабилизируется, поврежденная легочная ткань восстанавливается.
Диагностика
Диагностика пневмонита основывается на жалобах больных, анамнестических данных, клинических симптомах, результатах лабораторных и инструментальных методов исследования.
Лабораторная диагностика пневмонита:
- В общем анализе крови лейкоцитоз со сдвигом формулы влево, увеличение СОЭ.
- Микроскопическое исследование и микробиологический анализ мокроты больного с целью обнаружения возбудителя патологии.
Инструментальные методы исследования, подтверждающие или опровергающие предположительный диагноз: рентгенография легких, КТ и МРТ грудной клетки, бронхоскопия и биопсия альвеолярных тканей.
Лечение
Лечение пневмонита комплексное. Оно заключается не только в применении медикаментозных средств, но и в соблюдении принципов здорового образа жизни.
Больным рекомендуют ограничить физические нагрузки, совершать длительные пешие прогулки на свежем воздухе, делать кислородные ингаляции, принимать витамины и гомеопатические средства.
При отсутствии видимого эффекта переходят к лекарственной терапии.
Результативны при пневмоните кортикостероиды – «Преднизолон», «Бетаметазон», иммуносупрессоры и цитостатики – «Метотрексат», «Фторурацил». В тяжелых случаях проводят симптоматическое лечение и оксигенотерапию. Бронхолитические, жаропонижающие и противокашлевые средства улучшают состояние больных, а антибиотики помогуют при присоединении вторичной бактериальной инфекции.
Лечение аспирационного пневмонита начинают с экстренного удаления из легких пищевых масс. Стероидная и антибактериальная терапия при этом малоэффективна. Антибиотики иногда назначают с профилактической целью, а также при наличии у больного лихорадки, лейкоцитоза и роста посторонней флоры в посевах. При гипоксемии и гиперкапнии проводят респираторное лечение: оксигенотерапию и ИВЛ.
Среди средств народной медицины наиболее эффективными и распространенными являются:
- Тыквенный сок для снятия отечности легких,
- Настой ягод бузины, кориандра и сосновых почек с антисептической целью,
- Отвар плодов боярышника и травы пустырника от приступов удушья,
- Ингаляции с медом, цедрой лимона, алоэ помогут при частом кашле,
- Для нормализации температуры тела — морсы из ягод клюквы, земляники, смородины,
- От гипергидроза – отвар коры дуба, цветков липы и корня имбиря.
Профилактика
Профилактические мероприятия, позволяющие предотвратить развитие пневмонита:
- Борьба с вредными привычками,
- Оптимальная физическая активность,
- Укрепление иммунитета,
- Исключение вероятных аллергенов,
- Своевременное лечение легочных заболеваний,
- Борьба с запыленностью на рабочем месте,
- Использование индивидуальных средств защиты.
Чтобы избежать развития пневмонита, сельскохозяйственным работникам и сотрудникам химической промышленности необходимо отказаться от привычной трудовой деятельности.
Для предотвращения аллергического пневмонита следует избегать контактов с провоцирующими факторами:
- Бактериальными: бактерии, грибы и их продукты жизнедеятельности,
- Биологическими: шерсть, слюны, клетки эпидермиса и выделения животных,
- Растительными: солома, цветочная пыльца,
- Химическими: металлы и их соединения,
- Фармакологическими: антибактериальные, гормональные и ферментативные препараты.
: аллергический альвеолит в программе “Жить здорово!”
Мнения, советы и обсуждение:
Источник: https://uhonos.ru/dyxanie/pnevmonit/
Интерстициальная (идиопатическая) пневмония
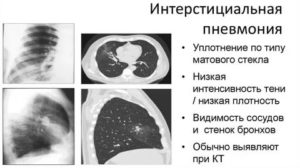
Интерстициальная или идиопатическая пневмония (ИП) – быстроразвивающееся воспаление, образующиеся в области альвеолярных стенок и соединительных тканей паренхимы. Во время прогресса заболевания возможно образование экссудативной жидкости внутри альвеол и переход структурных элементов легких в фиброзную форму.
Патология относится к острым первичным или хроническим процессам, вызывающим нарушение дыхательных функций. Заболевание является тяжелой формой пневмонии.
Классификация интерстициальной пневмонии
ИП обобщает несколько типов патологичных состояний человека, различающихся по клиническим проявлениям:
- идиопатический легочный фиброз (ИЛФ) или фиброзирующий альвеолит также называется обычной формой интерстициальной пневмонии – относится к типичным нарушениям тканей легочного аппарата различной природы, наблюдается образование рубцов в промежуточных тканях, образование пустых полостей («сотовое» преобразование);
- неспецифическая интерстициальная пневмония (НСИП) – представлена равномерным воспалением соединительной ткани легких, образованием фиброза с небольшим количеством фибробластических фокусов;
- острая интерстициальная пневмония или синдром Хаммена–Рича (ОИП) – сильный отек в области альвеолярных стенок, накопление экссудата внутри альвеол и гиалиновых мембран, образование фиброза соединительной ткани легких;
- десквамативная или макрофагальная интерстициальная пневмония (ДИП) – равномерное воспаление небольшого размера в области соединительных тканей легочной паренхимы, наблюдается скопление макрофагов в выстилке альвеол;
- лимфоидная или лимфоцитарная интерстициальная пневмония (ЛИП) – сочетает признаки гомогенной, выраженной лимфоцитарной инфильтрации соединительных тканей легких и перибронхиальных лимфоидных фолликулов;
- криптогенная организующаяся интерстициальная пневмония (КОП) — тяжелый бронхиолит с организующейся пневмонией, развивается с сохранением структурного разделения легких, накоплением экссудативной жидкости внутри альвеол и образованием грануляций полипообразного типа в бронхиолах;
- респираторный бронхиолит (РБ), ассоциированный с интерстициальной болезнью легких (ИБЛ).
Помимо перечисленных групп патология разделяется на очаговую и диффузную форму.
Чаще всего в клинической практике встречаются ИЛФ и НСИП. Стоит отметить, что ИЛФ более характерна для мужчин в возрастной категории около 65 лет, в то время как иные формы ИП чаще диагностируется у женщин в возрасте 35-55 лет.
НСИП и ДИП – формы интерстициальной пневонии в некоторых случаях диагностирующиеся у детей.
Причины заболевания и провоцирующие факторы
К инфекционным причинам развития воспалительного процесса можно отнести заражение:
- микоплазмы;
- хламидии;
- легионеллы;
- риккетсии;
- цитомегаловирус (CMV);
- герпес-вирус;
- кандиды;
- аспергиллы.
Возможно развитие паразитарного пневмоцитоза, однако чаще всего заболевание развивается из-за причин неинфекционного характера.
Факторы, провоцирующие интерстициальную пневмонию:
- снижение иммунитета;
- аутоиммунные нарушения (синдромом Шегрена, иммунопатии);
- ревматоидные заболевания;
- склеродермические нарушения;
- пары токсичных, химических или ядовитых веществ, отравляющие организм через органы дыхания%
- наличие высокой концентрации пыльцы или пылевых частиц разной природы в воздухе;
- воздействие медикаментозных препаратов (антибактериальные средства, химиотерапия, Амиодарон, лекарства, в состав которых входит золото);
- курение;
- лечение онкологических заболеваний цитостатическими препаратами;
- прохождение иммуносупрессорной терапии;
- ВИЧ, СПИД;
- патологические нарушения работы печени;
- нарушения вследствие трансплантационного оперативного вмешательства;
- занесение или пребывание в кровеносном русле гнойно-бактериальных организмов;
- коллагенозы.
В случае если точную причину появления заболевания выяснить не удается, патологию принято считать идиопатической.
Симптомы интерстициальной пневмонии
Интерстициальная пневмония напоминает развитие пневмонита или альвеолита и затрагивает как альвеолярные стенки, так и внеальвеолярные соединительные структуры легких. Также возможно образование вторичной экссудативной жидкости внутри полости альвеол.
На первых этапах развития воспаление затрагивает соединительные ткани легких, приводя к накоплению в их области иммунокомпетентных клеток. Иммунокомпетентные клетки, в свою очередь, синтезируют повреждающие медиаторы и фиброгенные факторы, приводящие к развитию фибропролиферативных реакций.
Особенности течения болезни
Особенности течения в зависимости от типа ИП:
- хроническое течение (более 1 года) при идиопатическом легочном фиброзе и лимфоидной форме;
- подострое (от нескольких месяцев до нескольких лет) или хроническое течение при неспецифической форме;
- подострое при десквамативной форме или респираторном бронхиолите;
- подострое или острое при криптогенной организующейся;
- внезапное при острой форме.
Течение и форма заболевания напрямую связаны с группой клинических признаков патологии.
Общие и специфические клинические признаки
К общим признакам ИП относятся:
- сухой кашель или кашель с незначительным выделением мокротных масс;
- нарушение дыхательных функций, «неполный вдох»;
- одышка (в начале при физических нагрузках, на поздних этапах и в состоянии покоя);
- болевые ощущения в области грудной клетки;
- нехватка воздуха в ночные часы;
- быстрая утомляемость, слабость;
- снижение массы тела.
Общие признаки заболевания можно спутать с другими патологиями дыхательной системы, поэтому стоит выделить более специфичные признаки развития интерстициальной пневмонии.
Специфичные признаки:
- Обсруктивные нарушения при ИЛФ (4% больных) и ДИП.
- «Теплая» синюшность кожи.
- Лихорадка при криптогенной организующейся, неспецифической или лимфоидной форме.
- Симптомы бактериальной пневмонии при КОП.
- «Пальцы Гиппократа» при ИЛФ, НСИП, ДИП и ЛИП.
- Идиопатический легочный фиброз постепенно развивается с проявлением одышки, кашля, болей в области мышц и слабости (кровохаркание и лихорадка не наблюдаются). На более поздних этапах больной значительно теряет в весе, наблюдаются нарушения дыхания, первичная легочная гипертензия. Тяжелая дыхательная недостаточность или признаки легочного сердца развиваются в промежуток от 2 месяцев до 2 лет.
- ИОП имеет схожую клиническую картину с заболеваниями гриппом и острой формой респираторного дистресс-синдрома. Течение патологии стремительное, развивается дыхательная недостаточность, отличается большим процентом смертельного исхода для пациента.
Интерстициальная пневмония может способствовать развитию таких осложнений, как карнификация легкого с образованием признаков пневмосклероза, «сотового» легкого, дыхательной или сердечной недостаточности, может быть развитие вторичных воспалительных процессов бактериальной природы.
Лечение интерстициальной пневмонии
Время выявления патологии, равно как и тип заболевания оказывают значительное влияние на скорость терапии и прогноз.
Особенности лечения:
- проведение курса лечебной физической культуры (ЛФК) и кислородотерапии;
- использование оксигенотерапии и аппарата искусственной вентиляции легких в случае синдрома Хаммена–Рича;
- высокие или средние дозы преднизолона с добавление цитостатических медикаментов в случае неспецифической, криптогенной, десквамативной, лимфоидной формы или респираторного бронхиолита;
- обязательный отказ от курения (особенно при десквамативной форме патологии и респираторном бронхиолите);
- при идиопатическом легочном фиброзе применяется курс глюкокортикостероидных препаратов или комбинации с азатиоприном или циклофосфамидом сроком от 6 месяцев с постоянным наблюдением за состоянием больного.
В каждом отдельном случае необходимо использование определенного курса медикаментов как для клинического лечения, так и для устранения симптомов.
В случае образования признаков «сотового» легкого необходима полная трансплантация пораженного органа.
Медикаментозное лечение
К возможным глюкокортикостероидам относится «Преднизолон», также возможно назначение других препаратов по усмотрению врача.
К возможным цитостатическим препаратам относятся:
- «Циклоспорин»;
- «Метотрексат».
Использование препаратов-цитостатиков назначается в случаях отсутствия видимых результатов кортикостероидной терапии.
Антибиотическая терапия включает:
- пенициллины-полусинтетики – Амоксиклав, Ампициллин;
- цефалоспориновую группу препаратов – Цефтазидим, Цефоперазон;
- макролидовую группу – Азитромицин, Джозамицин, Спирамицин.
В случае тяжелого состояния применяется комплекс антибиотиков и необходимых пробиотиков для сохранения микрофлоры организма.
К возможным пробиотикам относятся:
- «Линекс»;
- «Бифидумбактерин»;
- «Бифиформ»;
- «Энтерол».
Пробиотики обладают отдельной инструкцией, а также используются для профилактики нарушений микрофлоры.
Возможные антифиброзные препараты:
- D-пеницилламин;
- Колхицин;
- интерферон γ-1b.
Медикаменты этого ряда препятствуют образованию и накоплению фиброзных клеток.
Симптоматическое лечение включает группу лекарственных средств, направленных на улучшение общего состояния:
- муколитики – АЦЦ, Н-АЦ-ратиофарм, Флуимуцил, Бронкатар, Мукодин, Мукопронт, Бромгексин, Амброгексал, Амбробене, Лазольван;
- бронходилятаторы – Ипратропия бромид, Тровентол, Сальбутамол, Тербуталин, Беротек, Спирива, Оксис турбухалер, Серевент;
- жаропонижающие – Ибупрофен, Цитрамон, Аспирин;
- нестероидные противовоспалительные – Диклофенак, Индометацин.
Симптоматическое лечение является дополнительной мерой, применяемой для поддержки организма и повышения эффективности терапии.
Также для улучшения общего состояния необходимо прохождение следующих процедур физиотерапии:
- кислородотерапия;
- ингаляции;
- дециметровая терапия (ДМВ);
- ультравысокочастотная терапия (УВЧ);
- дренажный массаж.
Физиотерапия – это комплекс процедур, необходимых для выведения экссудата, стимуляции дыхания и проведения противомикробной обработки тканей.
Возможные последствия
К распространенным осложнениям болезнетворного процесса относятся:
- фиброз (нарушение газообмена в легких, необратимые явления склеротического характера);
- сердечная недостаточность;
- дыхательная недостаточность;
- вторичное бактериальное инфицирование;
- рак легких (на поздних стадиях).
Развитие осложнений значительно усложняет проведение терапии, а также представляет опасность для жизни больного.
Прогноз
Прогноз лечения и последующей жизни пациента зависит от типа заболевания и наличия осложнений интерстициальной пневмонии.
Особенности прогноза:
- Средняя выживаемость пациентов 5-6 лет.
- В случае развития идиопатического легочного фиброза с признаками пневмосклероза, сердечной или легочной недостаточности продолжительность жизни больного не превышает 3 года.
- В случае синдрома Хаммена–Рича процент летального исхода варьирует от 50 до 70%.
- При неспецифической форме значительные улучшения общего состояния при соблюдении терапии наблюдаются у 75% больных.
- При неспецифической форме у 35% пациентов наблюдается выживаемость 10 лет.
- В ходе лечения ДИП улучшения и стабилизация состояния выявлена у 2 из 3 пациентов.
- Лечение ДИП демонстрирует выживаемость в промежутке 5-10 лет у 69-93% пациентов вплоть до полного исчезновения симптомов.
- ЛИП и КОП отличаются благоприятным прогнозом.
- Респираторный бронхиолит завершается после прекращения курения, однако возможно появление рецидивов.
Для того чтобы обезопасить пациентов от развития вторичной бактериальной инфекции, больным идиопатическим легочным фиброзом проводится вакцинация от ряда пневмококковых патогенов и вируса-гриппа.
Идиопатическая интерстициальная пневмония: лечение, признаки на рентгене и симптомы
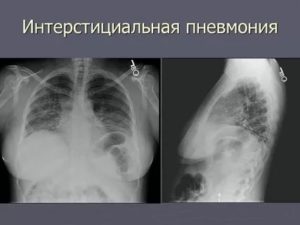
Интерстициальная пневмония – это воспаление легочных тканей, поражающее преимущественно альвеолярные стенки, эндотелий, капилляры и фиброзные ткани паренхимы легких.
Этим термином обозначают целую группу воспалительных процессов межуточной ткани легких неустановленного происхождения. Диагностируется у пациентов разного возраста и пола: может заболеть как взрослый, так и ребенок. Часто исходом заболевания становится пневмофиброз.
Наиболее характерные проявления патологии – прогрессирующая одышка и ухудшение дыхательной функции.
Причины заболевания
Механизмы происхождения этого заболевания исследователями точно не установлены, поэтому оно носит название идиопатической интерстициальной пневмонии. Есть мнение, что болезнь может начинаться по причине расстройства иммунологической саморегуляции, а толчком к его развитию становится появление антигена, на который иммунная система реагирует активной выработкой антител.
Провоцирующими факторами развития этой тяжелой патологии могут выступать:
- возбудители инфекций – цитомегаловирусы, герпесвирусы, вирусы, провоцирующие респираторные инфекции, некоторые виды бактерий (микоплазмы, хламидии, легионеллы, паразитирующие микроорганизмы: риккетсии, пневмоцисты);
- вдыхание некоторых разновидностей пылевых частиц;
- длительное курение (болезнь может развиваться также у тех, кто избавился от этой вредной привычки);
Цитомегаловирусы
- иммунодефицитные состояния, например, заболевание ВИЧ и СПИДом, особенно в раннем детском возрасте;
- наличие некоторых аутоиммунных патологий, например, болезни Шегрена (поражаются соединительные ткани с вовлечением в патологический процесс желез внешней секреции);
- некоторые ревматические болезни, протекающие с поражением соединительной ткани;
- медикаментозное лечение некоторыми препаратами (антиаритмическими и противоревматическими).
Классификация
Интерстициальная пневмония может протекать в различных формах, это целая группа воспалительных процессов, объединенных общим названием.
В зависимости от характера поражения различают очаговые и диффузные интерстициальные пневмонии, патологический процесс может протекать в отдельном сегменте, но чаще вовлекается вся доля или целое легкое.
Классификация проводится в зависимости от особенностей патогенеза, клинического течения и происходящих морфологических изменений. По этим признакам выделяют следующие формы патологии:
- Обычная (идиопатическая), также называемая идиопатическим легочным фиброзом. Протекает чаще всего хронически, с рубцеванием интерстициальной ткани легких, различными изменениями в структуре органа. Встречается довольно редко, преимущественно у людей преклонного возраста.
- Неспецифическая – протекает в подострой или хронической форме, характеризуется равномерным воспалительным процессом интерстициальных тканей и фиброзом.
- Острая – самая опасная форма, для которой характерен высокий процент летальных исходов. Имеет, как правило, внезапное острое начало, стенки альвеол отекают, в них образуется экссудат, развивается фиброзный процесс.
- Десквамативная – протекает в подострой форме, характеризуется однородными воспалительными интерстициальных тканей легких.
- Криптогенная – протекает в острой, реже – в подострой форме. В альвеолах образуется экссудат, в бронхиолах появляются грануляции, легочная архитектоника при этом не изменяется.
- Лимфоидная (характеризуется лимфоцитарной инфильтрацией интерстициальной ткани легких, обширным лимфаденитом, протекает в большинстве случаев хронически).
- Респираторный бронхиолит – течение подострое. Преимущественно поражаются бронхиолы и мелкие бронхи, наблюдается невыраженный воспалительный процесс, иногда фиброз.
Прогноз и профилактика
Прогнозы при этой патологии зависят от того, в какой форме она протекает, а также от того, насколько выражены фиброзные изменения легочных тканей.
В среднем с таким заболеванием люди живут около пяти лет, если же оно протекает в форме идиопатического легочного фиброза, осложненного склерозом тканей легких и недостаточностью функции дыхательной и сердечно-сосудистой систем, то перспективы значительно ухудшаются, выживаемость не превышает трех лет.
Интерстициальная пневмония в острой форме – тяжелое и опасное заболевание, которое даже при раннем выявлении и адекватной терапии приводит к смерти в более чем в половине диагностированных случаев.
https://youtu.be/0w0gBXvjah4
При неспецифической интерстициальной пневмонии добиться улучшения клинических показателей и стабилизации состояния больного удается в 70-75% случаев. В трети случаев прогноз жизни оценивается в 10 лет.
Десквамативную интерстициальную пневмонию удается стабилизировать у 65% пациентов, более 90% живут до 10 лет, 60% – пять лет. Иногда при помощи терапии удается добиться стойкой ремиссии.
При лимфоидной и криптогенной формах прогнозы, как правило, благоприятные.
Профилактика интерстициальных заболеваний легких заключается в отказе от курения, регулярном проведении вакцинаций против гриппа, пневмококковой инфекции, предупреждении бактериальных инфекций, исключении влияния вредных и опасных факторов.
Источник: https://pulmohealth.com/pnevmoniya/interstitsialnaya/