Гайморит в стадии экссудации
Экссудативный гайморит: симптомы и методы лечения
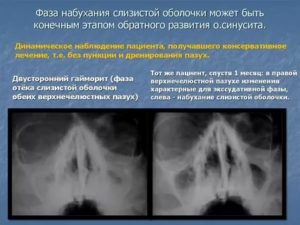
Гайморит характеризуется воспалительным процессом, охватывающим одну или обе гайморовы пазухи. Поэтому заболевание сопровождается активным выделением из носовых ходов, насморком, повышением температуры, головными болями и иными признаками.
Существует особая разновидность недуга — экссудативный гайморит. В ходе его течения происходит накопление помимо большого количества гноя еще и жидкости густой консистенции, обладающей неприятным ароматом, кровяных элементов, прозрачных выделений. Такое состояние требует быстрого терапевтического вмешательства.
Что нужно знать об экссудативном гайморите
Экссудативное воспаление представляет собой любую форму воспалительных изменений, когда в области очага начинает скапливаться специфическая жидкость, именуемая экссудатом.
Ее состав, цвет, присутствие запахов может быть разным в зависимости от формы протекающих воспалительных явлений, особенностей агента инфекционного типа – им могут быть вирусы, бактерии, грибки, паразиты.
Имеет значение и тип иммунной реакции организма.
При гайморите воспалительный процесс охватывает гайморовы носовые придаточные пазухи. При этом в полости синуса происходит формирование и накопление экссудата воспалительной природы. Сам же воспалительный процесс проходит три стадии развития:
- Альтрацию – ткани, которые оказались под воздействием факторов патогенного характера, повреждаются. Начинает проявляться воспалительный ответ, при котором биологически активные вещества интенсивно выделяются.
- Экссудативную – у стенок сосудов увеличивается проницаемость. Такое изменение провоцирует выход плазмы в пространство межклеточного типа. Результатом становится образование отека.
- Пролиферативную – клетки начинают быстро размножаться, их размерные показатели увеличиваются, наблюдается неоангиогенез.
С учетом локализации гноя гайморит делится на:
- левосторонний;
- правосторонний.
Выделяют и несколько форм заболевания:
- Катаральную – начальный этап болезни, при которой отекает слизистая носа, дыхание становится затрудненным. Если начать терапию, то состояние пазух нормализуется.
- Серозную, сопровождающуюся заложенностью и отечностью носа. Слизистые воспаляются интенсивней, а пазухи начинают заполняться жидкостью. Наблюдается образование корочек. При данной форме рекомендованы промывания и применением сосудосуживающих лекарств. Состояние можно быстро нормализовать.
- Гнойную – начинается при отечности пазух и отсутствии адекватного лечения. Слизистые продуцируют большое количество жидкости. Она накапливается и наблюдается ее застой. Жидкость давит на поверхность стенок пазух. Вскоре в ней появляется все больше гноя с характерным запахом и желто-зеленым оттенком. Вязкая консистенция способствует быстрому засыханию, образованию корочек и плохому выведению.
- Геморрагическую, при которой экссудат включает в состав элементы крови, поскольку поражаются сосуды. При смешивании крови с гноем жидкость становится красноватой. Высок риск проникновения инфекции в кровь.
Причины болезни
Гайморит в экссудативном проявлении может вызываться множеством факторов:
- Аллергенами, которые попадают в организм и провоцируют развитие отека и воспаления на слизистых покровах околоносовых пазух. Активно продуцируются выделения слизистого вида, накапливается жидкость. Это может стать основой для подключения к процессу инфекции.
- Вирусы, из числа которых провоцирующим фактором может стать грипп, риновирус, скарлатина. Недуг может развиться при поражении организма кокковыми бактериями – фарингитом, тонзиллитом, аденоидитом. В последующем часто присоединяются инфекции сложного типа — моракселла, стрептококк, стафилококк. Поэтому не удивительно, что острый гайморит вирусной или бактериальной природой быстро прогрессирует, на его фоне образуются слизь и гной.
- Слабость иммунной защиты по причине медикаментозной терапии, воздействия вредных факторов среды.
- Получение травм в области носа, искривление перегородки как результат механического действия.
- Попадание в носовую полость инородных объектов, что особенно характерно для маленьких пациентов. Но и у взрослых может накапливать пыль, сажа, а сами инородные предметы попадают в пазухи во время лечения зубов верхнего ряда.
- Воспалительные изменения в ротовой полости, например, при кариесе или воспалении десен.
Методы диагностики болезни
Для своевременной диагностики и лечения недуга необходимо обращать внимание на симптоматику:
- Специфический характер проявления боли – она наблюдается как в области синусной проекции, так и во всей голове. Во время наклонов и кивков головы болевой синдром становится интенсивным, а вот при нахождении в горизонтальном положении состояние улучшается.
- Меняется характер и особенности выделения. До перехода недуга в экссудативную форму они белесые или прозрачные. Жидкость может иметь некоторое количество слизистых элементов. Если проявляется действие бактерий, то выделения становятся желтыми, зелеными или бурыми часто с характерным неприятным ароматом. Причем жидкость густеет.
- Повышается температура, пациенты жалуются на заложенность носа, общую слабость, проблемы со сном. Возможна потеря сознания.
В процессе комплексной диагностики на первом этапе:
- проводится визуальный осмотр пациента;
- организуется риноскопия/ринография;
- осуществляется забор для исследования слизистых и гнойных масс;
- сдаются анализы крови;
- замеряется температура.
Если существуют подозрения на гайморит экссудативного или классического типа, то назначается рентгенологическое обследование.
По снимку можно определить характерные изменения пазух, локализацию воспалительных изменений, наличие отечности, объем слизистых и гнойных выделений. При этом очень сложно определить, что конкретно располагается в пазухах – экссудат или гной.
В некоторых случаях могут быть прописаны и другие методы обследования:
- Эндоскопию носовой полости – у врача появляется возможность изучить структуру полостей без создания серьезного дискомфорта у пациентов.
- КТ – дает более подробное описание носовых каналов и изменений в них. По результатам обследования можно обнаружить начальные проявления гайморита экссудативного типа.
- МРТ – более информативный метод, который применяют при отсутствии возможности выявить точную причину болезни.
Лечение экссудативного гайморита
Основной акцент в терапии делается не на устранении признака недуга, а на борьбу с главными причинами. Поэтому назначается комплексное лечение, которое включает медикаментозное воздействие, физиотерапию, народные методы. В некоторых случаях проводится прокол пазухи. На следующем этапе назначается восстановительная терапия.
Экссудативный синусит в катаральной или серозной форме лечится при помощи:
- Антигистаминных средств, устраняющих проявления аллергической реакции. Например, можно воспользоваться Зиртеком или Супрастином.
- Спреев с антивоспалительным действием для устранения признаков воспалительных изменений.
- Сосудосуживающих капель для минимизации отечности слизистых покровов носовой полости. Могут назначаться Нафтизин или Нафтазолин, Отривин и другие средства.
- Муколитические средства, разжижающие мокроты. При необходимости пользуются Ринофлуимуцилом или Синуфорте.
- Антисептических средств на основе солевого раствора для очищения полости носа – Аквамарис, Аквалор, Долфин.
В результате терапии уменьшается отечность в носу, экссудат продуцируется в меньшем объеме, улучшается отток выделений. При гнойном воспалении назначаются антибиотики пенициллиновой группы. Лечение проводится Аугментином, Азитроксом, Амоксициллином.
При недостаточной эффективности придется воспользоваться макролидами или цефалоспоринами, например, Азитролом, Сумамедом, Зиннатом, Цетилом.
В качестве вспомогательного способа лечения используются физиотерапевтические процедуры – УВЧ, УФО, СВЧ, электрофорез, УЗТ. Важно не допустить рецидива или осложнений. Назначаются средства с антиаллергическим действием и антивоспалительные спреи назального типа.
Профилактика
Для полного излечения гайморита и не допущения рецидивов требуется осуществлять ряд профилактических мероприятий:
- своевременно и полностью лечить ОРВИ, ОРЗ, которые способны активизировать воспалительный процесс в гайморовых пазухах;
- не допускать резких сморканий;
- при образовании слизистых выделений осуществлять промывание каналов носа солевыми растворами;
- исключить переохлаждение;
- при помощи приема минерально-витаминных комплексов, умеренных физических нагрузок, ведения здорового образа жизни осуществлять укрепление иммунной защиты организма.
Необходимо нормализовать микроклимат в помещении, обеспечивая увлажнение воздуха. Чрезмерно сухой воздух провоцирует пересушенность слизистой и повышает риски развития синусита. Для улучшения дренажа необходимо регулярно осуществлять самомассаж в области проекций синусов. Важно следить и за здоровьем в полости рта, не допуская проникновение инфекций из этой зоны.
Осложнения
Если не начать своевременную и правильную терапию экссудативного гайморита, то повышаются риски перехода заболевания в хроническую форму, вылечить которую будет сложнее. Такое состояние сопровождается постоянным насморком.
Могут проявиться и признаки вторичного характера:
- отита;
- воспаления тройничного нерва;
- заболеваний органов зрения;
- периостита и остита;
- менингита.
При своевременном обращении к врачу можно избежать указанных проблем, быстро и эффективно избавиться от недуга. Не стоит пугаться симптомов заболевания, не нужно их игнорировать. Чем раньше будет начато лечение, тем быстрее и без возникновения последствий будет решена проблема, предотвращены рецидивы в будущем.
Вам также может понравиться
Источник: https://1doctorlor.ru/gajmorit/ehkssudativnyj-gajmorit-simptomy-i-metody-lecheniya.html
Экссудативный гайморит
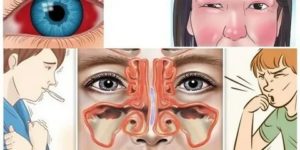
Воспаление гайморовых пазух делится на несколько видов. Экссудативный гайморит является одной из форм патологии, при которой в носу скапливается большое количество различных жидкостей. Его лечение занимает примерно 2 недели, осуществляется с помощью физиотерапевтических процедур, антибиотиков и противомикробных препаратов.
Основные признаки недуга
Воспалительный процесс в верхних дыхательных путях бывает гнойным и продуктивным.
В первом случае, болезнь протекает в несколько стадий – возникает катаральная, серозная и экссудативная форма патологии.
Наиболее легким считается катаральный вид заболевания, если его вовремя не вылечить, недуг переходит в гнойную форму. В начале болезни у людей проявляются симптомы патологического процесса.
К признакам признаки болезни:
- чувство распирания в области носа;
- давление и боль под глазом;
- отечность век;
- головная боль в висках и лбе;
- отсутствие носового дыхания;
- изменение голоса;
- появление жидкой прозрачной слизи;
- слабость в теле.
Заболевание носовых путей гнойной природы провоцирует возникновение обильных слизистых выделений в носу, когда они засыхают, появляются корки.
Если не заниматься лечением патологии, цвет выделений меняется, они приобретают желтый оттенок, появляется зловонный запах. Экссудативный гайморит лечение займет 2-4 недели, если использовать комплексную терапию.
При отсутствии лечебных мер, болезнь переходит в хроническую форму, которая устраняется на протяжении нескольких месяцев.
Признаки заболевания обычно малозаметные:
- хронический насморк;
- боли в глазницах;
- болезненные ощущения при моргании;
- сухие покашливания по причине стекания соплей по трахее;
- отсутствие обоняния.
Хроническая форма гнойного воспаления часто сопровождается полипами. В зависимости от стороны, где произошло воспаление, возникает правосторонний экссудативный гайморит, левосторонний гайморит экссудативный.
Двусторонний экссудативный гайморит является самой тяжелой формой патологии, плохо переноситься пациентами. При таком виде заболевания, выделения скапливаются в обеих пазухах, симптомы обостряются. Лечение длится дольше, чем обычные формы.
Острый экссудативный гайморит излечивается через месяц, а хронический – в течение шести недель.
Характер экссудата
Данное заболевание считается неспецифическим воспалительным процессом, который сопровождается выделением из носовых пазух густой массы неинфекционной природы.
Такая форма болезни часто «атакует» людей молодого возраста, так как у зрелых людей происходят изменения эпителиальной ткани, что сокращает выделения слизистой массы из носа.
При экссудативном воспалении пазух появляется сильная отечность эпителия, в последствие которого ощущается заложенность носа. У пациента ощущается боль при повороте головы в верхней части лица, особенно в лежачем положении.
Когда патологический процесс возник у человека впервые, скорее всего, причиной возникновения болезни послужила вирусная инфекция. Гайморит может проявиться вследствие осложнения после обычного насморка. Иногда данная патология выступает сопровождающим симптомом гриппа, скарлатины, кори.Экссудативный гайморит часто возникает как результат развития ангины, ринита, фарингита, тонзиллита и других заболеваний инфекционной природы. Когда область носовых путей поражается воспалениями, случается данная болезнь. Наиболее сложной формой течения недуга является синусит двухсторонний.
Экссудативный гайморит тяжело переносится больными, облегчить его признаки помогут обезболивающие и антибактериальные препараты.
Факторы, провоцирующие развитие у человека воспаления гайморовых пазух:
- склонность к аллергическим реакциям;
- болезни зубов и десен;
- слабый иммунитет;
- искривление носовой перегородки.
Список может расширяться, в зависимости от индивидуальных особенностей организма человека. Гайморит экссудативный необходимо лечить с помощью комплексной терапии.
Экссудативный гайморит: все о заболевании
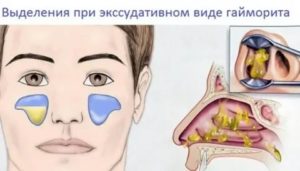
Под медицинским термином «экссудативный гайморит» принято понимать воспаление гайморовых пазух, при котором выделяется экссудат (жидкость). При своевременном правильном лечении симптомы этого заболевания быстро проходят и не влекут за собой больших осложнений.
Стадии развития болезни
Весь процесс течения данного заболевания принято разделять на 3 стадии.
- Катаральная. На этом этапе в пазухах носа начинает скапливаться серозный экссудат. Особенность данной стадии состоит в том, что воспалительный отек стал формироваться относительно недавно и у пациента есть шанс устранить признаки болезни с минимальными усилиями и без осложнений.
- Гнойная. Застой в пазухах сопровождается сгущением экссудата и формированием гноя. Часто на этой стадии появляются выделения из носа, характеризующиеся резким неприятным запахом. На этой стадии присутствует высокий риск перехода болезни в хроническую стадию и развития многочисленных осложнений.
- Геморрагическая. Помимо густой жидкости с гноем, в выделениях появляются небольшие сгустки крови. Такие изменения могут привести к заражению крови и тяжелым последствиям для здоровья пациента.
Причины
Гайморит острый экссудативный сопровождается скоплением жидкости, которая возникает в результате воспалительного процесса. Причиной воспаления могут быть разные факторы.
- Аллергическая реакция на тот или иной раздражитель. При попадании аллергена в организм человека происходит выработка большого количества экссудата. При отсутствии правильного лечения с течением времени присоединяется инфекция.
- Вирусные заболевания. Чаще всего болезнь вызывают вирусы гриппа и риновирус, однако в течение времени возможно присоединение бактерий.
- Бактериальные инфекции. Воспаление может быть вызвано стафилококком, стрептококком, гемофильной палочкой, клебсиеллой. При бактериальной этиологии болезни часто возникают гнойные выделения.
- Попадание инородных тел в носовую полость.
- Патологии строения носовой полости. Среди частых причин называют полипы и аденоиды в носу у ребенка.
Проявления экссудативного гайморита
Заболевание сопровождается несколькими симптомами:
- Болевые ощущения. В зависимости от причин и стадии развития патологии локализация болей может быть разной. Большинство пациентов жалуются на боли в области пораженных пазух (слева или справа), однако возможно распространение дискомфорта на всю голову. Отличительной чертой этих ощущений является то, что в положении лежа боль сокращается, а при наклонах — резко увеличивается.
- Выделения из носа. При насморке чаще всего присутствуют водянистые прозрачные выделения. При гайморите экссудативной формы они становятся более густыми и вязкими. Часто присутствует желтоватый, зеленоватый или бурый оттенок.
- Заложенность носа.
- Повышение температуры тела.
- Снижение обоняния.
- Общее ухудшение состояния.
При появлении таких симптомов больному не следует заниматься самолечением и откладывать визит к врачу. В противном случае есть риск тяжелых осложнений. При экссудативном гайморите лечение назначает лор-врач.
Диагностика
Перед тем как назначить эффективное лечение, врач должен выявить причину болезни и стадию ее развития. Для этого необходимо провести ряд диагностических процедур.
- Первичный осмотр. При обращении к врачу-отоларингологу проводится осмотр пациента. При этом доктор собирает данные о течении и возможных причинах заболевания на основе жалоб пациента.
- Рентген. Такое исследование позволяет получить информацию о наличии воспалительного процесса, отечности слизистой, аденоидов в носу у детей и других изменениях. Чаще всего такой аппаратной диагностики становится достаточно для постановки диагноза и назначения курса терапии.
- Компьютерная томография. По результатам данного обследования врач получает трехмерное изображение носовой полости и пазух носа пациента. Преимущество компьютерной томографии заключается в том, что она не требует предварительной подготовки и позволяет выявлять болезнь даже на начальной стадии.
- Эндоскопия. В ходе проведения этой процедуры врач применяет медицинский прибор эндоскоп. Длинная гибкая трубка, оснащенная мини-камерой, вводится в полость носа. Картинка передается на монитор. Таким образом легко диагностировать патологии строения, так как выглядят аденоиды и полипы как новообразования.
- Магнитно-резонансная томография. Такая диагностика рекомендуется только в тех случаях, когда предыдущие способы не помогли поставить диагноз пациенту.
Особенности лечения
В рамках терапии необходимо решить несколько задач:
- Ликвидация причины болезни.
- Блокировка симптомов.
Для осуществления этого рекомендуется комплексное лечение. Его должен назначать только врач индивидуально для каждого пациента.
Объясняется это тем, что подбор медикаментов требует учета возбудителя инфекции. Противовирусные препараты эффективны только при вирусной природе болезни, антибактериальные нужны для устранения бактерий.
Для устранения аденоидов у детей потребуется хирургическая операция.
Максимальный эффект дает совмещение нескольких методов:
- лекарственная терапия;
- физиотерапия;
- хирургическое вмешательство (прокол гайморовых пазух).
В качестве дополнительного воздействия следует использовать народные рецепты. В их числе:
- фитотерапия;
- обильное питье;
- соблюдение диеты.
Лечить гайморит народными средствами нельзя, однако они помогают ускорить процесс выздоровления, усиливают иммунитет и улучшают общее состояние пациента.
Методы лечения
Врач назначает лечение на основе полученных данных в ходе диагностики. При этом важно учитывать особенности и течение болезни. Все лекарства, рекомендуемые при гайморите, относятся к нескольким фармакологическим группам.
- Антигистаминные. Их назначают при аллергических реакциях. В списке представителей данного типа средств называют Зиртек, Супрастин.
- Сосудосуживающие. С их помощью удается снизить отеки слизистой оболочки носа, облегчить дыхание и отток экссудата. Удобнее всего применять для этой цели спреи и капли Отривин, Нафазолин, Називин.
- Противовоспалительные. Такие лекарственные средства, как Ибупрофен или Нимесил, помогают справиться с болевыми ощущениями и блокировать дальнейшее воспаление в пазухах носа.
- Антибактериальные средства для промывания. В списке таких медикаментов называют Но-Соль, Аква Марис, Аквалор. Все вышеназванные средства основаны на морской соли, поэтому имеют минимум противопоказаний и побочных эффектов.
- Антисептики и антибиотики. С помощью таких медикаментов блокируется дальнейшее размножение болезнетворных бактерий, находящихся на слизистой. Наиболее востребованными считаются Альбуцид, Биопарокс, Изофра.
Из физиопроцедур могут назначать:
- УФО;
- электрофорез;
- магнитотерапию;
- УВЧ.
Хирургическое лечение назначают только в тех случаях, когда медикаментозная терапия не дает нужного эффекта. Под хирургической процедурой принято понимать прокол пораженной пазухи. В рамках этого метода проводят удаление скопившегося экссудата и введение в пазуху лекарственного средства. Данный подход обладает несколькими преимуществами:
- эффективность (симптомы блокируются сразу после процедуры);
- скорость (на всю процедуру требуется не более 30-40 минут).
Кроме того, операция потребуется и в тех местах, где находятся аденоиды у ребенка.
Экссудативный гайморит: симптомы и лечение народными методами
Экссудативный гайморит – это воспаление слизистой гайморовой пазухи, в которой образовываются и скапливаются гнойные массы различного характера.
Слизь вырабатывается в придаточных пазухах, откуда попадает в носоглоточную полость. Закупорка выводных путей ведет к накоплению слизи, что приводит к воспалительному процессу и нагноению.
Причинами гайморита чаще всего являются инфекционные заражения (хламидиии, стрептококк, грибки или стафилококк), попадающие в гайморовую полость через кровоток или непосредственно через носоглотку.
Заражение приводит к воспалительному процессу и активному размножению на слизистой микробов, вызывающих обильное выделение жидкостей.
Выделяют такие формы гайморита:
- Гнойная – сопровождается скоплением густых неприятно пахнущих скоплений, которые тяжело покидают пазухи и вызывают серьезные осложнения. Тяжелая форма, при которой у больного наблюдается лихорадка, температура и другие симптомы, характерные для аллергических реакций.
- Катаральная – для нее характерно отечность слизистой оболочки пазух, что сопровождается обильными выделениями полупрозрачного цвета, которые, скапливаясь в области носа, давят на его стенки. Наиболее легкая и простая в лечении форма болезни.
- Гемморагическая – увеличение проницаемости сосудов ведет к выделению экссудатов с большим количеством эритроцитов. Цвет выделений варьируется от светло-розового до ярко-красного (в зависимости от состояния сосудов и количества гнойных скоплений).
Формы и виды экссудативного гайморита
За характером течения выделяют хронический и острый гайморит.
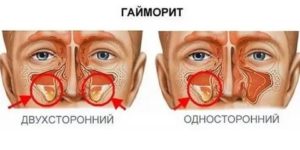
- Острая форма – как правило, проявляется в осенне-зимний период, когда иммунная система наиболее уязвима и не в состоянии дать отпор вирусным инфекциям. Симптоматика ярко выражена – интенсивные боли, высокая температура и отечность пазух. Если болезненный процесс происходит только на одной стороне, то гайморит (в зависимости от локализации очага), называют правосторонним или левосторонним. Симптомы при этом проявляются только на зараженной стороне (заложенность, воспаление, боль и насморк). Если нагноение происходит равномерно внутри обеих пазух, то речь идет о двухстороннем гайморите, который равномерно протекает в обеих пазухах. При своевременном лечении болезнь отступает спустя 2-3 недели, а при игнорировании симптомов наступает биологическое равновесие, когда бактерии переходят в выжидательное состояние, а у больного развивается хроническая заложенность носа.
- Хроническая форма
Пристеночный гайморит протекает бессимптомно с редкими, но интенсивными вспышками обострений, для которых характерно сильное повышение температуры, острые боли и общее истощение организма. Хронический одно- или двусторонний гайморит может привести к серьезным осложнениям – некрозу тканей, поражению глаз, нервов и головного мозга.
Симптомы экссудативного гайморита
У больного экссудативной формой гайморита отмечается сильный отек эпителия, болевые ощущения и заложенность дыхательных путей. Основная группа признаков общая для всех видов заболевания:
- Давление в области глазниц, особенно при моргании и движении зрачками;
- Хроническая заложенность носа, продолжительный насморк;
- Снижение чувствительности носа и плохое обоняние;
- Воспаление внешней оболочки глаз;
- При постукивании, а также нажатии в области лобной пазухи усиливаются болевые ощущения;
- Повышение температуры до около 37 градусов;
- Слизистые выделения на внутренней оболочке гортани, стекающие вниз по стенкам;
- Отечность век;
- Хроническая усталость, плохое самочувствие и снижение работоспособности.
С течением заболевания оно переходит в хроническую форму, для которой характерны такие признаки:
- Продолжительные головные боли разной интенсивности;
- Гнусавый голос;
- Неприятный запах из носа;
- Образование болезненных трещин на внутренних стенках носа;
- Сухость во рту;
- Появление корок внутри ноздрей.
Лечение
Экссудативный, как и другие виды гайморита можно лечить с помощью медикаментов, процедур. Дополнять лечение можно и нужно народными способами. Обо всех способах лечения вы можете узнать ниже.
Медикаментозное лечение
Традиционная терапия направлена на уничтожение бактерий, и включает прием препаратов, оказывающих дренажное и противовоспалительное действие:
- Антибактериальные препараты – применяются для подавления процесса размножения микробов:
- Пенницилиновые антибиотики (амоксилав, амоксициллин);
- В виде инъекций – цефалексин, цефтриаксан;
- Антибиотики местного действия – биопарокс и аэрозольные спреи для носа.
- Увлажняющие и сосудосуживающие капли кратковременного и длительного действия – Аквалюр, Ринолюкс, Салин, Ксилен и Називин.
- Муколитики – разжижают секрет в пазухах и способствуют его естественному выведению: Ацетилцистеин, Амброксол.
Параллельно необходимо принимать витаминные комплексы, направленные на общее укрепление организма и повышение иммунитета.
Физиотерапия
Суть процедур заключается в физическом воздействии на пораженные участки, что помогает снять отечность и повысить проходимость путей.
Ультрафиолетовое облучение стимулирует перемещение лейкоцитов к воспаленным очагам, где они ведут активную борьбу с микроорганизмами.
Ультравысокие частоты действуют направленно на ограниченном участке, повышая проницаемость капилляров и расширяя их. Стимуляция кровообращения и обменных процессов приводит к уничтожению микробов и снятию воспалительного процесса.
Действие электромагнитного поля позволяет проникать вглубь тканей на 6 см, что позволяет нейтрализовать очаги воспаления и устранять боли.
Переменное магнитное поле активизирует восстановительные процессы в тканях и стимулирует ферментную деятельность. Происходит отток скоплений, снимается отечность и воспалительный процесс.
Импульсы ультразвуковых волн оказывают физическое воздействие на ткани и волокна. Тепловой микромассаж приводит к перемещению физического вещества и способствует его выведению.
Терапевтический эффект наступает вследствие проникновения лекарственного вещества через кожу под воздействием электрического тока. Процедура усиливает обменные процессы, оказывает дренажный эффект и снимает воспаление.
Очищение носа
Устранить сильную заложенность и вывести гнойные скопления можно с помощью ингаляций и промываний.
Промывание
Раствор для промывания носа подогревают до комнатной температуры и наливают в специальную емкость с узким длинным отверстием. Жидкость постепенно вливают в одну ноздрю, наклонив голову в противоположную к ней сторону. Вместе со скоплениями жидкость выходит через ноздри и рот. Для процедуры используют:
- Физиологический раствор;
- Отвар лечебных трав – календулы, зверобоя или ромашки;
- Мирамистин или Фурацелин;
- Раствор чайной ложки морской соли в литре воды.
Внимание! Процедуру промывания нельзя делать при кровотечениях из носа.
В видео подробно описаны методы лечения медикаментозными средствами в зависимости от анатомических особенностей человека и стадии заболевания:
Ингаляции
Проведение ингаляций при гайморите поможет снять отечность, разжижить гнойные скопления и вывести их через нос, а также облегчить процесс дыхания.
Применяются два вида ингаляций:
- Паровые – простой способ, применимый в домашних условиях. Для процедуры необходима настойка лечебных трав, глубокая емкость и полотенце для удержания пара.
- Аппаратные – принцип работы состоит в распылении и специального раствора через узкую насадку прибора небулайзера. Наиболее эффективный и безопасный способ, позволяющий контролировать дозировку лекарственных веществ.
Для приготовления аэрозолей используются настойки лечебных трав, обладающих противовоспалительным, обеззараживающим и снимающим отечность действием: ромашка, лавровый лист, зверобой, подорожник, мята и эвкалипт.
Процедуры проводятся регулярно, каждый день. Курс составляет от 6 до 8 сеансов, длительность которых не должна превышать 5 минут.
Хирургическое вмешательство
При условии своевременного обращения к врачу лечение проходит традиционными методами, и прокола удается избежать.
Пункция гайморовой пазухи проводится при диагностике тяжелых форм гайморита и в случае обнаружения осложнений. Стенку пазухи прокалывают специальной иглой под общей анестезией, через которую отсасываются гнойные вещества. После процедуры, во избежание заражения, пазухи промывают антибактериальным раствором.
В последнее время все чаще можно услышать о нецелесообразности проведения операции, которая только убирает последствия нагноений, но не устраняет причины воспаления. Прокола можно избежать с помощью комплексной правильно подобранной терапии: