Двухсторонний экссудативный гайморит
Гайморит экссудативный: особенности и терапия
Сегодня речь пойдет о достаточно частом диагнозе в оториноларингологии – экссудативном гайморите. Многие пациенты, услышав такое словосочетание, пугаются неизвестных слов. Для начала давайте разберемся с понятием «экссудативное воспаление».
Что такое экссудативный воспалительный процесс
Экссудативное воспаление – это любая форма воспалительного процесса, при которой в очаге воспаления образуется жидкость – экссудат. Эта жидкость имеет очень разный состав, цвет, запах. Характер экссудата во многом зависит от формы воспаления, инфекционного агента (вирус, бактерия, грибок, паразит), а также иммунного ответа пациента.
В классическом варианте каждый воспалительный процесс в любом органе или ткани проходит три последовательных стадии:
- Серозное воспаление характеризуется общим отеком слизистых оболочек или клеток пораженного органа, нарушением проницаемости сосудов.
- Экссудативное воспаление характеризуется выраженным нарушением строения сосудистой стенки и выделением в очаг воспаления жидкости. Чаще всего эта жидкость носит характер катаральной – то есть слизи, перемешанной с экссудатом. Поэтому в обычном воспалительном процессе вторая фаза еще называется катаральной.
- Гнойное воспаление развивается, когда в воспалительную жидкость в очаге попадает бактериальная микрофлора. Отекшие слизистые со скоплением жидкости являются идеальной питательной средой для болезнетворных микробов.
Как видим, экссудативное воспаление – это своего рода пограничное состояние между начальным этапом воспалительного процесса и его гнойными осложнениями.
Что такое экссудативный гайморит
Проводя аналогию с понятием экссудативного воспаления, становится понятно, что экссудативным гайморитом называется воспалительный процесс в верхнечелюстных или гайморовых придаточных пазухах носа, сопровождающийся образованием в полости синуса воспалительного экссудата.
Чаще всего экссудацию в полость пазухи вызывают:
- Аллергический гайморит обязательно сопровождается массивным образованием жидкости слизисто-водянистого характера как в пазухе, так и в полости носа. При этом инфекционные агенты в первичном развитии воспаления невиновны, так протекает любая аллергическая реакция.
- Вирусные гаймориты также чаще всего имеют такую фазу воспаления. Наиболее частыми возбудителями вирусных экссудативных синуситов являются вирусы гриппа, парагриппа, риновирусы, аденовирусы, респираторно-синцитиальные вирусы.
- При присоединении к вирусной инфекции бактерий – моракселл, гемофильной палочки, стрептококка пневмонии, золотистого стафилококка, клебсиелл и других, катаральная жидкость в гайморовой пазухе заменяется гнойным содержимым.
- Наличие инородного тела в пазухе – такое случается при попадании пломбировочного материала или иных стоматологических атрибутов в пазуху при лечении зубов верхней челюсти. Также катаральное воспаление могут вызывать крупные частички вдыхаемой пыли или сажи, мелкие инородные предметы, засунутые в нос и в дальнейшем попавшие в пазуху.
Симптомы экссудативного гайморита
Ведущие клинические проявления данного вида гайморита определяет именно наличие в полости синуса жидкости, которая механически раздражает слизистую оболочку.
- Болевой синдром при наличии экссудата в пазухе имеет специфический характер. Может болеть как проекция синуса, так и голова в целом, однако боль имеет четкую зависимость от наклонов головы и положения тела. При кивках и наклонах головы боль значительно усиливается, а в лежачем положении – уменьшается, что связано с перераспределением экссудата в полости синуса.
- Отделяемое из носа также является признаком перехода воспаления в экссудативную фазу. Как правило, до момента инфицирования бактериями отделяемое из носа имеет прозрачный или белесый цвет, жидкую или слегка слизистую консистенцию. При присоединении бактериальной флоры выделения могут приобретать зеленый, желтый или бурый цвет. Консистенция их становится более густой, а иногда сопли имеют неприятный запах.
- Температурная реакция, заложенность носа, потеря обоняния, общая слабость, нарушения сна – явления, характерные для любой фазы гайморита – как экссудативной, так и серозной или гнойной.
Одностороннее скопление жидкости в пазухе протекает несколько легче. Двусторонний же процесс имеет выраженную клиническую картину, характеризуется тяжелым состоянием пациентов и чаще осложняется.
Методы диагностики
Первым делом больного с подозрением на любую форму синусита должен осмотреть ЛОР-врач. Как правило, пациенту:
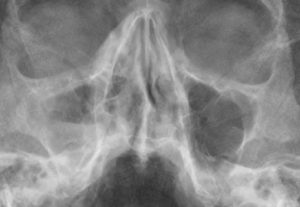
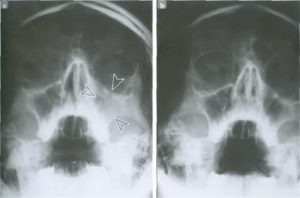
Основным методом определения именно экссудативного гайморита является рентгеновский снимок черепа. На нем будут заметны горизонтальные уровни жидкости в полости синуса с одной или двух сторон – соответственно, гайморит будет односторонним или двухсторонним.
Основная загвоздка этого метода исследования в том, что ни один врач по снимку не может с уверенностью сказать – в полости скопился экссудат или это уже гной.
Поэтому окончательный диагноз должен выставляться после комплексного осмотра и обследования.
Лечение экссудативного гайморита
Основными задачами терапии являются:
- Минимизация дальнейшей продукции жидкости в полость гайморовой пазухи. Для этой цели используются противоаллергические лекарства, сосудосуживающие капли (деконгестанты) и противовоспалительные препараты.
- Создание максимального оттока воспалительной жидкости из пазухи и ее очищение. На этапе экссудативного воспаления еще смело можно использовать физиотерапевтические методы (импульсные токи, лазерную терапию, магнит), а также различные промывания носа, ингаляции и прогревания.
- Профилактика инфицирования экссудата бактериями.
- Здесь на помощь также могут прийти промывания носа как солевыми растворами, так и смесями их с различными антибактериальными компонентами: эфирными маслами, прополисом, повидон-йодом, фурациллином и другими.
- Хорошо работают на этом этапе различные антибактериальные капли в нос: сок лука или чеснока, сок алоэ, разведенные экстракты календулы или прополиса, масляные растворы на основе эфирных масел и хвойных экстрактов.
- Некоторым пациентам особенно с частыми обострениями синуситов, больным с ослабленным иммунитетом, сахарным диабетом, бронхиальной астмой показано профилактическое назначение антибиотиков. Такой профилактический курс на этапе экссудативного процесса может значительно ускорить выздоровление и избавить больного от пункций пазух.
Любой вариант лечения, особенно различными домашними средствами или методами народной медицины, должен быть согласован с лечащим врачом. Ведь при неправильном или недостаточном лечении экссудативного гайморита велик риск возникновения гнойного процесса со всеми его осложнениями.
Источник:
Экссудативный гайморит: причины, симптомы, лечение, профилактика
Итак, для начала попробуем разобраться, что такое экссудативный гайморит и для каких группы населения земного шара он наиболее характерен. По сути, заболевание является одной из форм воспалительного процесса, в эпицентре которого образуется скопление жидкости, которая имеет название — экссудат.
Именно отсюда, недуг и получил свое название. Характер экссудата может быть различным, начиная от состава и заканчивая цветом. Важным фактором, который оказывает влияние на характер выделений является форма воспалительного процесса.
Кроме этого повлиять может то, какая бактерия стала причиной развития гнойного процесса.
Классическое развитие воспалительного процесса в организме любого человека проходит через три последовательные стадии, с которыми связаны и формы гайморита. В генезе воспалительного процесса выделяют:
- Стадию альтерации. В этот период происходит повреждение тканей, подвергшихся действию патогенных факторов, в результате которого запускается механизм воспалительной реакции с высвобождением биологически активных веществ (медиаторов);
- Экссудативную стадию. Характеризуется увеличением проницаемости сосудистой стенки, в результате чего внутрисосудистая жидкость (плазма) выходит в межклеточное пространство, вызывая отек.
- Пролиферативную стадию.Ххарактеризует ускоренным размножением клеток, увеличением их размеров, неоангиогенезом.
От того, какой процесс преобладает при воспалении: экссудация или пролиферация, и будет зависет его проявление. Повышенноен слизеобразование при гайморите как раз и обусловлено превалированием экссудативных реакций.
Разновидностей гайморита очень много, однако, при неправильном и несвоевременном лечении, можно столкнуться с таким неприятным последствием, как развитие хронической формы гайморита. Излечить ее вряд ли получится и единственное, что возможно сделать, это добиться стойкой ремиссии.
Чаще всего методы терапии данного заболевания выбираются с учетом стадии его развития и того, что стало причиной развития болезни. Данный момент очень важен, поскольку в дальнейшем, это позволит назначить правильное, а самое главное, эффективное лечение. Итак, рассмотрим, что же может выступать в роли катализатора и причины болезни.
| Причины возникновения заболевания | Описание и симптоматика | Варианты лечения |
| Аллергическая реакция | Отек и воспаление слизистой околоносовых пазух может развиться в результате проникновения в организм пациента аллергена. В итоге у пациента могут появиться сильные слизистые выделения и образоваться жидкость, что может способствовать присоединению инфекции. | Приостановить процесс воспаления может только удаление из организма аллергена и принятие специальных антигистаминных препаратов. Дополнительно необходимо выполнить промывание пазух и максимально удалить слизистые выделения. |
| Вирусы | Достаточно часто причиной воспаления становится обычный вирус гриппа или риновирусы. Иногда к простым вирусам присоединяются более сложные инфекции – моракселла, стрептококк, стафилококк. За короткое время может развиться острый гайморит вирусного или бактериального типа с образованием слизистой жидкости и гноя. | Для начала, необходимо посетить врача и диагностировать заболевание. Скорее всего врач назначит курс противовирусных и противовоспалительных препаратов в качестве лечения.Дополнительно необходимо максимально удалить гной, который обильно выделяется, путем промывки полостей гайморовых пазух |
| Присутствие в пазухе инородного тела | Обычно такое случается в процессе лечения зубов верхней челюсти. Также причины экссудативного гайморита могут заключаться в проникновении мельчайших кусочков сажи и пыли. | Нужно удалить посторонний предмет, а затем назначить правильное лечение, при помощи которого можно будет полностью избавиться от неприятного недуга. |
В итоге следует сказать, что причины возникновения и развития такого заболевания могут быть самыми различными, поэтому, стоит сначала выделить особенности и точно диагностировать заболевание и лишь затем приступать к лечению и использованию различных медикаментозных препаратов.
Симптоматика заболевания
Лечить симптомы гайморита изолированно не стоит, поскольку, сначала следует точно выяснить о каком заболевании идет речь. Клиническими проявлениями болезни является образование в полости носовых пазух жидкости. В дальнейшем она начинает раздражать слизистую и это приводит к тому, что у человека возникают вторичные симптомы болезни:
- болевые ощущения, которые в дальнейшем приобретают необычный характер. Многое зависит от того, каковая проекция синуса у пациента и каково строение его головы в целом. Признаком заболевания является то, что боль усиливается при наклонах и кивках. В лежачем положении больной практически не чувствует боли;
- наблюдается сильный насморк, и выделения из носа приобретают прозрачный или белесый оттенок. Инфекция может проникать в очаг воспаления и в результате выделения приобретают зеленоватый, желтый и даже бурый оттенки. Слизь становятся густой и имеет неприятный запах.
Если говорить об общих признаках, то часто отмечаются проблемы с заложенностью уха, отмечаются нарушения сна, потеря обоняния. Пациент чувствует общую слабость.
Источник: https://legkieplus.ru/zabolevaniya/gajmorit-ekssudativnyj-osobennosti-i-terapiya.html
Двухсторонний экссудативный гайморит: симптомы, признаки, лечение
Экссудативный гайморит является одной из форм гайморита, болезни, которой характерно образование и скопление внутри гайморовых пазух большого количества отделяемого. Заболевание сопровождается воспаление синусов (верхнечелюстных пазух. Данная патология имеет разные формы течения, которым свойственны различные симптомы, длительность, вероятные осложнения.
О заболевании
Верхнечелюстная пазуха представлена пустотой внутри черепных костей. Их функцией является выравнивание показателей давления внутри полости черепа и атмосферного давления. Как правило внутри этих пазух содержится воздух, они свободно сообщаются с носовой полостью.
При воспалительном процессе выходные отверстия пазух отекают, нарушая газообмен с внешней средой. При этом внутри синуса возникает воспалительная жидкость, которая становится гнойной (если не лечить воспаление).
Основным видом воспалительного процесса внутри гайморовых пазух считается экссудативный гайморит. Воспаление слизистой оболочки синусов может развиваться с одной (односторонний)/двух (двухсторонний) сторон. Экссудативный гайморит считается более распространенной формой заболевания. В течении его стадий специалисты наблюдают определенную закономерность.
Классификация, стадии
Экссудативный гайморит протекает в несколько стадий, которые специалисты называют формами болезни:
- Катаральная. Ее считают начальной стадией патологии, при которой возникает отек в районе носа, затрудняется дыхание. Если проводится своевременное лечение, синусы быстро возвращаются к обычному состоянию.
- Серозная. Основными признаками этой стадии являются покраснение слизистых, отек, заложенность носа, скопление жидкости внутри пазух. В этот период образуются корочки. Вылечить данную стадию болезни довольно легко посредством медикаментов (сосудосуживающие средства), промывания.
- Гнойная. Возникновению данной стадии заболевания способствует отсутствие терапии при отеке гайморовых пазух, отсутствии любой терапии. При отекании, слизистые оболочки продуцируют много жидкости, которая застаивается, оказывает сильное давление на стенки синусов. Со временем прозрачную жидкость замещает гной, имеющий неприятный запах. Гнойные массы сложно выводятся из носа. У них вязкая структура, зелено-желтый окрас. Постепенно гной засыхает, покрываясь корочками. Гнойную форму заболевания специалисты считают наиболее опасной, она способна вызвать осложнения, стать причиной хронизации болезни.
- Геморрагическая. Данной форме характерно появление в составе экссудата кровяных вкраплений. Причиной этого считается поражение сосудов. Выделения имеют красноватый окрас из-за того, что гной смешивается с кровью. Данное состояние опасно вероятностью проникновения гноя внутрь кровеносной системы.
Этиология гайморита
Причины
Спровоцировать развитие гайморита могут различные факторы. Среди них выделим основные:
- инфекция (фарингит, запущенные болезни зубов, тонзиллит, ангина, бактериальный ринит, аденоидит). Чаще воспаление вызывают вирусы. Гайморит развивается в качестве осложнения после перенесенного заболевания (грипп, скарлатина, корь);
- ослабленный иммунитет (это состояние может спровоцировать работа на вредном производстве, прием медицинских препаратов);
- аллергия (воспаление провоцируют аллергены, вызывающие отек слизистой, выделение жидкости);
- травмы (застревание внутри полостей носа инородного предмета, что довольно часто встречается у детей, искривление носовой перегородки после физического воздействия);
- воспаление внутри ротовой полости (воспаление десен, запущенный кариес).
Признаки и симптомы
Начальной стадии характерны признаки ОРВИ. Они представлены нижеуказанными симптомами:
- выделение слизи из носа;
- апатия, разбитость;
- затрудненное дыхание;
- температура;
- боли в горле;
- головная боль.
Постепенно врачи отмечают присоединение к основным симптомам экссудативного гайморита признаков острой формы болезни:
- острые головные боли в районе висков, лба;
- давление под глазницами;
- изменение тембра голоса, проявление гнусавости;
- отечность век;
- выделения из носа (желтые, прозрачные, зеленые);
- чувство дискомфорта в районе переносицы;
- заложенность носа;
- слабость;
- бессонница;
- повышение температуры (резкое);
- потеря аппетита;
- кашель, спровоцированный стекающей внутрь глотки слизью.
Гнойная стадия заболевания характеризуется следующими признаками:
- озноб;
- высокая температура;
- признаки интоксикации;
- упадок сил.
Хроническая стадия патологии считается самой опасной, вылечить ее очень сложно. Эта стадия болезни характеризуется следующими симптомами:
- постоянный насморк. Вылечить его практически невозможно. Даже использование сосудосуживающих медикаментов не дает никакого результата;
- заложенность носа. Возникает это состояние случайно, оно может поражать одну из сторон носа, что зависит от типа гайморита (левосторонний, правосторонний). Иногда хроническое воспаление бывает двухсторонним. Больной дышит лишь ртом, не ощущает никаких запахов;
- кашель, вызванный слизью, стекающей по стенке глотки;
- боли в глазах. Появляется припухлость области под глазницами. Больному больно моргать, отекают веки, может возникать конъюнктивит.
Симптомы гайморита
Диагностика экссудативного гайморита
Специалисту нужны данные таких исследовательских методов:
- визуальное ЛОР-обследование;
- анализ крови;
- измерение температуры.
Имея подозрение на развитие гайморита, врач направляет пациента на более тщательную диагностику:
- рентгенография;
- компьютерная томография.
Для постановки точного диагноза врачу необходимо осмотреть пациента, оценить тяжесть признаков болезни. С этой целью может быть проведена риноскопия (используется расширитель, специальное зеркало) для обнаружения гнойных масс, внутреннего отека.
Основной терапевтической целью при экссудативном гайморите считается недопущение развития осложнений. В первую очередь необходимо устранить инфекционный процесс. Специалист направляет усилия на восстановление естественного дренажа пазухи, элиминации возбудителя заболевания.
Из немедикаментозной терапии обязательными считаются следующие действия:
- отказ от вредных привычек;
- обильное питье;
- диетическое питание;
- увлажнение воздуха в комнате.
Улучшить дренаж пазух, снять отек помогут следующие медикаментозные средства:
- антигистаминные препараты («Эриус», «Дезлоратадин», «Зиртек»);
- препараты морской соли для промывания полости носа («Аквалор», «Но-Соль», «Физиомер», «Аквамарис»);
- сосудосуживающие медикаменты («Оксиметазолин», «Ксилен», «Ринонорм», «ДляНос»);
- средства, уменьшающие ринорею («Ипратропия бромид»);
- медикаменты, разжижающие слизь, гной («Синуфорте», «Ринофлуимуцил»).
Устранение инфекционного процесса обеспечивается использованием антибиотиков. В терапии экссудативного гайморита чаще назначают медикаменты в таблетках (пенициллины, макролиды).
- «Аугментин».
- «Азитрокс».
- «Эритромицин».
- «Флемоклав».
Если у болезни тяжелое течение, назначают цефалоспорины 4-го поколения:
- «Супракс».
- «Цефтриаксон».
Указанные антибиотики могут назначать в форме таблеток, но для большей эффективности рекомендованы внутримышечные инъекции.
В качестве дополнительных лекарств при экссудативном гайморите могут использоваться препараты следующих групп:
- местные антисептики, антибиотики («Биопарокс», «Мирамистин», «Протаргол», «Альбуцид», «Изофра»);
- противовоспалительные препараты при сильном недомогании, жаре («Нимесил», «Нурофен», «Ибупрофен»);
- назальные глюкокортикостероиды («Авамис», «Назонекс»);
- противовирусные медикаменты назначают при катаральной форме вирусного гайморита («Кагоцел», «Циклоферон», «Виферон»).
Также врачи могут порекомендовать физиопроцедуры, наиболее эффективными из которых являются:
- магнитотерапия;
- лазерное лечение;
- соллюкс;
- УВЧ;
- синий свет.
Также в процессе лечения нужно выполнять промывания полостей носа посредством «Кукушки», «Ямик-катетера».
Если экссудативный гайморит протекает в хронической форме, может потребоваться хирургическое лечение. Чтобы удалить густой гной из пазух выполняют прокол (пункция), затем в полость вводят антибиотик. Сделав прокол, внутрь полости врач вводит катетер, используемый для промывания антисептиком, протеолитическими ферментами.
Препараты для лечения гайморита
Осложнения
При гнойной форме гайморита могут развиваться опасные осложнения из-за анатомической близости к глазам, мозгу, другим органам. Основными осложнениями являются:
- абсцесс мозга;
- менингит;
- флегмоны глазниц;
- неврит тройничного нерва;
- энцефалит;
- остеомиелит челюсти.
При хронизации воспаления теряется обоняние, инфекция распространяется на костные стенки пазух, что провоцирует их некроз, разрушение. Также наблюдается атрофия слизистой оболочки носа. Болеющие хроническим гнойным гайморитом часто имеют в качестве осложнения такие болезни, как: тонзиллит, хронический бронхит.
Методы лечения гайморита
Профилактика, прогноз
Предотвратить развитие экссудативного гайморита можно, соблюдая такие правила:
- Правильно сморкаться.
- Поддерживать чистоту помещения.
- Придерживаться нормальной влажности в комнате.
- Исключить курение.
- Промывать нос солевым раствором (регулярно).
- Укреплять иммунитет.
- Правильно питаться.
- Контролировать аллергию (исключать контакт с аллергеном).
- Не переохлаждаться.
- Избегать заражения вирусными инфекциями.
Прогноз при своевременной диагностике, правильном лечении благоприятный.
Чем опасен гайморит, смотрите в нашем видео:
Источник: http://gidmed.com/otorinolarintologija/zabolevanija-lor/bolezni-nosoglotki/sinusit/gajmorit/ekssudativnyj-prichiny.html
Двухсторонний гайморит, как лечить острый синусит у взрослых в домашних условиях
Трудность дыхания, головные боли, обильные выделения – симптомы воспалительного процесса в пазухах носа. Двухсторонний верхнечелюстной синусит (гайморит) протекает в тяжелой форме. Недопустимо его лечить самостоятельно. Риск опасных последствий ниже при своевременном обращении к врачу.
Что такое гайморит
В верхней челюсти вокруг носа расположены парные полости (синусы). Гайморит – воспалительное заболевание слизистых оболочек придаточных пазух. При двухсторонней патологии изменения наблюдают в обеих верхнечелюстных полостях. Болезнь имеет такой механизм развития:
- Микробы попадают в нос и пазухи.
- Начинается воспаление.
- Возникает отек слизистых оболочек.
- Нарушается отток слизи, которая задерживается в пазухах.
- В ней происходит размножение микроорганизмов.
При сильных защитных силах организма гайморит развивается только в одной пазухе.
Снижение иммунитета, отсутствие лечения, приводят к двухстороннему воспалению.
Заболевание нередко протекает в острой форме с тяжелыми симптомами и угрозой осложнений.
В чем опасность двухстороннего гайморита
Патология редко развивается у малышей до четырех лет. Это связано с анатомическими особенностями строения черепа ребенка. Двухсторонний синусит встречается реже, чем воспаление в одной гайморовой пазухе. Заболевание при самолечении, неправильных методах терапии приводит к таким тяжелым последствиям:
- переход острой стадии в хроническую;
- воспаление оболочек головного мозга (менингит);
- челюстной остеомиелит;
- абсцесс мозга;
- неврит глазного и лицевого нерва.
Воспалительные процессы при верхнечелюстном гайморите опасны такими осложнениями:
- нарушение зрения и слуха;
- расстройство памяти;
- рост артериального давления;
- почечная и сердечная недостаточность;
- нарушение дыхания;
- гипоксия;
- воспаление мышцы сердца;
- тромбоз сосудов глаз;
- снижение обоняния;
- бронхиальная астма;
- аллергия.
С учетом особенностей течения двухсторонний верхнечелюстной синусит подразделяют на такие формы:
- Острая, при которой наблюдают выраженную клиническую картину.
- Хроническая. Ее сопровождает вяло протекающее воспаление со сглаженными признаками.
- Рецидивирующая, при которой происходят вспышки заболевания с яркими симптомами.
По этиологии гайморит имеет следующую классификацию:
- Инфекционный. Спровоцирован чужеродными агентами (грибками, вирусами, бактериями). Микроорганизмы попадают извне или из внутренних очагов воспаления.
- Аллергический. Результат реакции организма на раздражители.
- Лекарственный. Вызван побочными действиями препаратов или неправильным их употреблением.
- Травматический. Порожден попаданием возбудителя, присоединением вторичной инфекции при травмах.
По характеру воспалительного процесса гайморит подразделяют на такие виды:
- Катаральный. Протекает в легкой форме с небольшой отечностью, водянистыми выделениями.
- Полипозный. Происходит разрастание тканей слизистой оболочки в виде полипов.
- Двусторонний экссудативный гайморит. Наблюдают нарушение оттока серозной жидкости из гайморовых пазух.
- Гиперпластический. Утолщение слизистой оболочки сужает просветы синуса.
- Гнойный. Размножение бактерий приводит к тяжелой патологии с симптомами интоксикации, отхождением гноя.
- Атрофический. Нарушается работа желез слизистой оболочки.
Симптомы двухстороннего гайморита
Заболевание отличает клиническая картина, которая зависит от острой или хронической формы и вида. Двусторонний верхнечелюстной синусит имеет такие локальные симптомы:
- боли в области пазух, иррадиирующие в глаза, висок, ухо;
- трудность дыхания через нос;
- обильные выделения слизи или гноя;
- гнусавость;
- нарушение обоняния.
Острый двухсторонний гайморит протекает с такими симптомами интоксикации организма:
- головная боль, которая усиливается при наклонах, поворотах;
- повышение температуры тела до 39;
- отказ от еды, капризность, плаксивость у ребенка;
- уменьшение боли в положении лежа;
- ухудшение самочувствия;
- нарушение сна;
- озноб;
- вялость;
- потливость;
- нервозность;
- слабость;
- усталость.
Катаральная форма
При этом виде двухстороннего синусита наблюдают следующие симптомы:
- болевой синдром в области пазух, головы, висков, переносицы;
- обильные бесцветные или белые сопли с зелеными включениями;
- постоянная заложенность носа;
- дыхание через рот;
- бессонница;
- жжение и зуд;
- покалывание;
- отеки лица;
- отсутствие аппетита;
- заложенность ушей;
- сухость во рту;
- сонливость;
- кашель в ночное время;
- снижение обоняния;
- недомогание.
Гнойное воспаление
При отсутствии лечения в пазухах носа скапливаются микробы. Развивается острый двухсторонний катаральный гайморит, который имеет такие симптомы:
- нестерпимая головная боль;
- отеки лица;
- ломота в мышцах и суставах;
- дискомфорт в области пазух;
- высокая утомляемость;
- желто-зеленые выделения с неприятным запахом;
- отсутствие обоняния;
- боли в зубах верхней челюсти;
- ощущение давления в зоне пазух;
- светобоязнь;
- лихорадка;
- вялость;
- озноб.
Хронический гайморит
Длительно текущее двухстороннее воспаление сопровождают менее выраженные симптомы:
- продолжительные слизистые выделения из носа, иногда с примесями гноя;
- дискомфорт и распирание в области гайморовых пазух;
- заложенность носа;
- нарушение дыхания;
- ослабление обоняния;
- ухудшение работоспособности;
- сухость во рту;
- снижение слуха.
Причины двустороннего воспаления
Верхнечелюстной синусит развивается при попадании вирусной или бактериальной инфекции и как результат осложнения следующих патологий:
- простуда;
- ВИЧ;
- грипп, ОРВИ и корь;
- аллергические реакции;
- сахарный диабет;
- фарингит;
- острый кариес зубов;
- разрастание аденоидов;
- бронхиальная астма;
- ларингит;
- муковисцидоз;
- скарлатина;
- ринит.
Провоцирующие факторы
Двухсторонний синусит вызывает регулярное употребление гормонов и антибиотиков. Факторы, которые провоцируют заболевание:
- искривление носовой перегородки;
- работа на вредном производстве;
- увеличение аденоидов у ребенка;
- снижение иммунитета;
- курение;
- употребление алкоголя;
- переохлаждение;
- пародонтоз;
- аллергия;
- стоматит;
- кариес;
- полипы;
- киста;
- травмы.
Диагностика
Двухсторонний верхнечелюстной синусит имеет симптомы, которые наблюдают при других болезнях. Задача диагностики – дифференцировать его от таких патологий:
- кисты в гайморовых пазухах;
- конъюнктивит (воспаление слизистой оболочки глаз);
- опухоли в полости носа;
- остеомиелит (гнойное поражение костных тканей челюсти).
Поставить правильный диагноз оториноларингологу помогает осмотр носовой полости. Для этого он проводит риноскопию со специальными зеркалами. Пациенту назначают лабораторные исследования:
- Общий анализ крови, который подтверждает воспалительный процесс.
- Бакпосев выделяемой слизи для выявления возбудителя инфекции, его чувствительности к антибиотикам.
- Серологический анализ, который определяет антитела к чужеродным агентам.
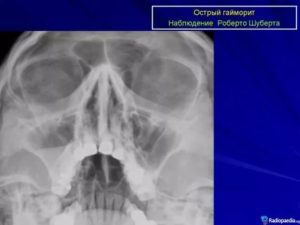
Для подтверждения двухстороннего синусита применяют инструментальные исследования, которые обнаруживают следующие патологии:
- Рентген носовых пазух – скопления гноя и слизи.
- Магнитно-резонансная томография – наличие кист и полипов, опухолей, их размеры и локализацию.
- УЗИ – строение пазух, состояние тканей.
- Эндоскопическое исследование – аномалии, состояние слизистых оболочек. Можно взять биоматериал для гистологии.
- Диафаноскопия (диагностика с помощью света). Практикуют при противопоказаниях к рентгену у ребенка и беременной женщины.
Лечение двухстороннего гайморита
Чтобы предотвратить осложнения, с симптомами заболевания необходимо обратиться к оториноларингологу. Доктор подберет тактику терапии с учетом острой или хронической формы гайморита и его вида. Главные задачи лечения:
- остановить размножение микроорганизмов;
- устранить воспаление;
- купировать боль;
- снять симптомы болезни.
При двухстороннем гайморите у ребенка рекомендуют стационарное лечение.
Это поможет исключить тяжелые последствия. Схема терапии при острой форме и усилении симптомов при хронической предполагает использование таких способов:
- применение лекарственных препаратов;
- промывание гайморовых пазух;
- физиопроцедуры;
- ингаляции раствором соли;
- хирургическое лечение при тяжелой форме болезни.
Хронический гайморит вне обострения лечат следующими методами:
- использование лекарств;
- применение гомеопатических препаратов;
- лечение магнитом;
- лазеротерапия;
- промывание пазух;
- удаление аденоидов и полипов;
- лечение при помощи операции, если другие методы не дают результата.
Медикаментозная терапия
Лекарственные препараты для устранения гайморита:
- Антибиотики. Противодействуют бактериальной инфекции – Амоксициллин, Сумамед, Цефтриаксон.
- Муколитики. Улучшают выведение слизи – Амброксол, Флуимуцил.
- Антигистаминные. Устраняют отеки, признаки аллергии – Лоратадин, Супрастин.
- Противовоспалительные – Ибупрофен, Напроксен.
- Обезболивающие средства – Парацетамол, Нурофен (для лечения ребенка), Баралгин, МИГ 400 (для взрослых).
- Антисептики для промывания пазух – Фурацилин, Мирамистин.
Для борьбы с симптомами воспаления назначают такие виды препаратов в форме капель и спреев:
- Африн, Пиносол увлажняют слизистые оболочки;
- Галазолин, Нафтизин – сосудосуживающие капли, которые облегчают дыхание;
- Авамис, Фликсоназе снимают симптомы аллергической формы болезни;
- Изофра, Полидекса — спреи, которые сужают сосуды, устраняют бактерий.
Физиолечение
Процедуры для лечения гайморита улучшают обменные процессы в тканях, стимулируют кровообращение, снимают воспаление и боль. Популярные методы физиолечения:
- электрофорез с Новокаином;
- магнитотерапия;
- воздействие токами высокой частоты;
- лечение лучами лазера;
- ингаляции;
- светотерапия.
Хирургическое вмешательство
При отсутствии результатов консервативной терапии, тяжелом течении гайморита, назначают хирургическое лечение. Часто применяемый метод – пункция (прокол пазух тонкой иглой). Во время операции происходят следующие процессы:
- Антисептическими растворами вымывают гной и слизь.
- Вводят противовоспалительные препараты и антибиотики.
Хирургическое вмешательство может быть проведено такими методами:
- Интраназальная антростомия. Для промывания синусов делают прокол во внутренней боковой стенке носа.
- Метод Люка-Кодуэлла. Доступ к пазухам выполняют из полости рта, в верхнечелюстной ямке.
- Эндоскопический способ. В синус попадают через естественное отверстие в носу.
Как лечить двухсторонний гайморит в домашних условиях
Можно справиться с заболеванием, если следовать советам врача. Вылечить воспаление гайморовых пазух помогут следующие методики:
- Применение лекарственных препаратов, назначенных врачом.
- Промывание носа растворами морской соли, антисептиками.
- Ингаляции с прополисом, отварами трав, лекарствами.
- Лечение основного заболевания, вызвавшего гайморит.
Народные средства
Домашние лекарства при двухстороннем гайморите – это дополнение к основной терапии. Все рецепты необходимо согласовать с доктором. Чтобы облегчить дыхание, сделайте медовые капли:
- Перемешайте по 1 ч. ложке жидкого меда, сока чистотела и алоэ.
- Закапывайте состав 4 раза в день, по капле в каждый носовой проход.
Вывести гной из пазух поможет такой компресс:
- Разведите 50 г глины до мягкого состояния, сделайте 2 лепешки.
- Подогрейте растительное масло, смочите им хлопчатобумажные салфетки.
- Положите их на область гайморовых пазух, сверху – лепешки.
- Продолжительность процедуры – 1 час.
Для промывания носа приготовьте отвар из сбора трав:
- Смешайте равные части сушеных цветков ромашки и календулы, листьев мать-и-мачехи, перечной мяты, тысячелистника.
- На 2 ст. добавьте 500 мл кипятка.
- Дайте настояться полчаса под крышкой, процедите.
- Промывайте нос 2 раза в день.
Профилактика
Предотвратить гайморит помогут такие рекомендации:
- Вовремя лечите зубы, простудные заболевания.
- Организуйте питание, включающее продукты с витаминами, микроэлементами.
- Повышайте иммунитет – гуляйте на природе, закаляйтесь.
- При появлении симптомов гайморита обращайтесь к доктору.
- Регулярно проводите влажную уборку.
- Во время эпидемий при общении с больными носите маску.
- Принимайте витаминные комплексы.
Источник: https://medlife-mrt.ru/orv/dvuhstoronnij-gajmorit-kak-lechit-ostryj-sinusit-u-vzroslyh-v-domashnih-usloviyah.html
Двусторонний гайморит: признаки, симптомы, диагностика, лечение, препараты, профилактика
Симптоматика двустороннего синусита зависит от стадии заболевания. Для катаральной и экссудативной формы характерны:
- нарушение носового дыхания;
- сильные боли в области гайморовых пазух;
- обильные водянистые выделения из носа.
Лечение двустороннего гайморита должно всегда быть комплексным, если он перешел в гнойную стадию. На начальной стадии врач может назначить симптоматическое лечение, без использования антибиотиков.
Если развился хронический двусторонний гайморит, то потребуется прием антибиотиков. Хроническая форма заболевания возникает чаще всего из-за неправильного лечения или несвоевременного обращения к врачу.
При двустороннем гайморите на ранней стадии нет высокой температуры, что очень опасно. При острой гнойной фазе температура может подняться до 40 ºС и сопровождаться головной болью.
Симптомы гайморита у взрослых проявляются типично. Подозрение на гайморит проявляется через 5 — 7 дней после простуды, гриппа или ангины, когда возникает головная боль и заложенность синуса. В таком случае воспаление синуса при гайморите является осложнением первичного воспалительного процесса. Иногда воспаление от гайморита начинается первично, как самостоятельное заболевание.
Первые признаки заболевания проявляются в следующих симптомах:
- общая слабость, вялость, утомляемость — являются обычными проявлениями любого инфекционного процесса;
- болевой синдром с достаточно четкой локализацией. Неприятные ощущения вначале локализуются в проекции пазухи с одной или двух сторон у крыльев носа. Боль часто отдает в глазницу или нижнюю челюсть. Через некоторое время болевой синдром теряет свою локализацию – «разливается». Пациент жалуется на общую слабость и боли в области переносицы;
- пациенты ощущают боль в глазах, чрезмерное напряжение глаз, чувствительность зубов;
- нарушение носового дыхания. Нос закладывает из-за отека слизистой оболочки как в самой пазухи, так и носовых раковин и выводных путей. Кроме заложенности носа и нарушения дыхательных функций могут наблюдаться гнойные или слизистые выделения из носа разной степени интенсивности. На первых этапах заболевания выделяемая слизь будет водянистой и прозрачной. При развитии воспаления выделений будет все меньше, а сама слизь станет более густой, может окраситься в желтый или зеленый цвет. Это происходит из-за развития бактериальной болезнетворной микрофлоры в синусе;
- повышение температуры. В начале заболевания температура бывает не выше 38 ºС. После попадания в очаг скопления слизи в носу бактериальной флоры, развивается гнойная инфекция, поэтому повышается температура до 40 ºС.
Причины появления двустороннего гайморита
Основной причиной острой формы болезни является вирусная инфекция и переохлаждение. Дополнительным условием может служить снижение иммунитета на фоне бактериального заражения полости носа, аденоидов, искривления или травмы носа.
Хронический двусторонний гайморит возникает в результате не вылеченного острого гайморита, очагов хронической инфекции в носоглотке. Как лечить двусторонний гайморит с гнойными выделениями может рассказать только врач. Начать лечение необходимо при первых признаках болезни.
Если у ребенка на фоне простуды, насморка появились зеленоватые выделения из носа, жалобы на головную боль, температура, то следует сразу обращаться к оториноларингологу.У ребенка острая форма двустороннего гайморита часто переходит в хроническую, намного тяжелее поддающуюся лечению. Если симптомы острого двустороннего гайморита не исчезают в течение 6 недель, то болезнь приобрела хронический характер.
Виды двустороннего гайморита
По характеру течения воспалительного процесса различают двусторонний гайморит следующих типов:
- катаральный;
- экссудативный;
- гнойный.
Катаральный двусторонний острый гайморит считается наиболее легкой формой болезни. Вирус вызывает появление незначительного отека слизистой, выделение бесцветного, тягучего отделяемого без запаха.
Острый двусторонний экссудативный гайморит сопровождается выделением большого количества водянистого слизистого секрета. Слизь, из-за нарушения оттока из синуса, скапливается, что создает условия присоединения бактериальной, грибковой инфекции.
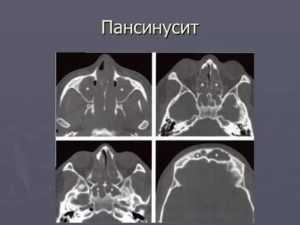
Диагностика заболевания
У взрослых диагностика проводится с помощью:
- рентгенографии;
- риноскопии;
- диагностической пункции;
- ультразвукового исследования.
Для диагностики у детей и беременных рентгенографию обычно не используют. Для обследования применяется безопасный метод диафаноскопии. В ходе этого исследования изучают прозрачность гайморовой полости, помещая в рот специальную лампу Геринга. Своевременная диагностика помогает быстро вылечить двусторонний гайморит. Лечение врач назначает всегда в индивидуальном порядке.
Гнойный острый двусторонний гайморит лечат всегда с помощью приема антибиотиков, которые подбираются врачом индивидуально. Учитывается возраст, состояние здоровья пациента и наличие хронических заболеваний.
Способы лечения
Как и чем лечить двусторонний гайморит, скажет только оториноларинголог после осмотра пациента. Для этого нужно записаться на прием к специалисту, который проведет обследование, сделает все необходимые анализы, выявит этиологию заболевания и подберет эффективные способы лечения, устраняющие двусторонний гайморит и его симптомы.
Если начать лечить двусторонний гайморит на первых этапах у детей и у взрослых, то можно при помощи симптоматического лечения избежать развития гнойной формы и полностью устранить заболевание.
Кроме визуального осмотра может назначаться дифференциальная диагностика гайморита: рентгенологическое исследование, ультразвуковое исследование или КТ. Только тщательное обследование позволит точно определить степень развития болезни, патогенную микрофлору, которая его вызывает, очаги локализации воспаления, эффективное лечение, купирующее гайморит.
После постановки диагноза врач назначает соответствующие лекарственные препараты и схемы их приема. Лечение всегда носит комплексный характер, так как назначаются несколько видов медикаментов:
- антибиотики;
- нестероидные противовоспалительные средств;
- антигистаминные препараты;
- иммуномодуляторы.
Только врач сможет вылечить полностью хронический гайморит, назначив комплексную терапию препаратами разного действия.
Для снятия воспаления и инфицирования носовых пазух проводится следующее лечение гайморита:
- этиологическое, которое устраняет причины возникновения заболевания;
- патогенетическое, которое оказывает влияние на развитие болезни;
- симптоматическое, которое облегчает симптомы заболевания.
Если консервативное лечение не дает положительного результата, проводится пункция гайморовых пазух. В ходе её проведения делается прокол и создается свищ, способствующий оттоку гноя из пазух.
При распространении гнойной инфекции в район головного мозга проводится хирургическая операция. С ее помощью из пазух удаляется скопившаяся слизь.
Прием антибиотиков
На начальном этапе заболевания лечение гайморита врачи рекомендуют проводить местными антибиотиками:
- «Каметон»;
- «Биопарокс»;
- «Полидекса»;
- «Изофра».
При гнойной тяжелой форме лечение воспаленного синуса проводится антибиотиками пенициллинового ряда:
- «Аугментин»;
- «Амикацин»;
- «Верцеф»;
- «Ровамицин».
Антибиотики пациентам всегда назначает только врач, выбирая наиболее безопасные и эффективные антибактерильные препараты. Их нельзя самостоятельно приобрести в аптеках, так как отпускаются они только по рецепту лечащего врача.
Симптоматическое лечение
Для снижения отека слизистой, облегчения дыхания врачи назначают антигистаминные препараты:
- «Беклометазон»;
- «Флутиказон»;
- «Мометазон».
Оториноларинголог назначает противовоспалительные препараты нестероидной группы:
- «Нимид»;
- «Диклофенак»;
- «Нимессил»;
- «Ибупрофен».
Гомеопатические лекарства всегда подбираются в индивидуальном порядке. Практикующие медики считают, что наиболее эффективны препараты:
- «Цинабсин»;
- «Коризалия»;
- «Синуфорте».
Для лучшей работы иммунной системы назначают иммуномодуляторы:
- «Бронхомунал»;
- «Эсбериткос»;
- «Умкалор».
Нельзя самостоятельно принимать нестероидные препараты и иные симптоматические лекарства. Они могут вызывать побочные эффекты и ослаблять эффект антибиотиков, назначенных врачом.
Физиотерапия
В дополнение к медикаментозному лечению врач может назначить специальные виды лечения, такие как:
- УВЧ;
- соллюкс;
- электрофорез.
Только врач может правильно подобрать физиотерапевтические процедуры, исходя из общего состояния пациента и характера течения заболевания.
Для уменьшения головных болей, которые возникают у больных гайморитом, можно воспользоваться травяными отварами для промывания носовых пазух, используя для их приготовления:
- конский щавель;
- весеннюю примулу;
- душицу;
- черную бузину.
Купить лечебные сборы можно в аптечной сети. При использовании народных методов лечения следует помнить, что они должны быть дополнением к основному курсу терапии, назначенной лечащим врачом. Нельзя прогревать нос при двустороннем гайморите, если он протекает в гнойной форме.
Желтоватые густые выделения при остром гайморите у ребенка указывает на то, что болезнь перешла уже в гнойную форму. Теплые компрессы, паровые ингаляции вызовут резкое ухудшение здоровья ребенка.
В домашних условиях при двустороннем гайморите следует проводить ежедневное промывание носа разными растворами:
- фурацилином,
- солевым раствором,
- аптечными средствами, такими как Долфин, Аква Марис, Аквалор.
Опасность самолечения
Опасность самолечения состоит в том, что острая форма может перейти в хроническую. Если на начальном этапе сразу же обратиться к врачу, то можно вылечить заболевание без приема антибиотиков. Важно помнить, что детям и беременным женщинам особенно опасно бесконтрольно принимать антибиотики.
Часто больные начинают прогревать заложенный нос, что только увеличивает его отечность и приводит к развитию гнойной формы заболевания.
Если не лечить гайморит, могут привести к развитию таких патологий как: менингит, менингоэнцефалит и иные заболевания головного мозга, имеющие инфекционный характер.Постоянное присутствие гнойных выделений в околоносовых пазухах может привести к инфицированию иных органов и тканей, вызвать вторичную инфекцию и развитие патологических процессов в разных важных органах:
- глаза;
- зубы;
- костная ткань;
- сердечная мышца;
- головной мозг.
Устранить опасность осложнений поможет только комплексное лечение гайморита, которое назначает врач.
Заключение и выводы
К появлению острого инфекционного двустороннего гайморита обычно приводит не долеченный ринит и хронические простуды, а также наличие кариозных зубов во рту.
Лечение на ранних этапах всех этих заболеваний позволит избежать развития отечности околоносовых пазух и поможет вылечить гайморит до перехода его в хроническую стадию.
Лечение и на этой стадии заболевания должно вестись под наблюдением врача.
Если гайморит принимает острую форму и головные боли в области лба начинают мучить человека, то обращаться за медицинской помощью нужно безотлагательно. Чем быстрее будет начат комплексное лечение, тем быстрее можно будет избавиться от мучительных головных болей.
Если больные затягивают с обращением к оториноларингологу, то избавиться от инфекционного воспаления чаще всего удается только при проведении операции по проколу носовых пазух.
Это сложная хирургическая процедура, требующая длительного восстановительного периода.
Чем быстрее будут выявлены симптомы гайморита и будет начато систематическое комплексное лечение, тем быстрее можно убрать воспаление и вернуть нормальные функции синуса.
Оценка статьи:
(2 5,00 из 5)
Загрузка…
Источник: https://gaimorit.guru/vidy/dvuhstoronny