Железисто плоскоклеточный рак легкого
Плоскоклеточный рак легкого и бронхов
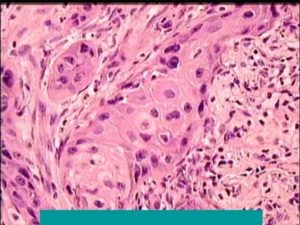
Это злокачественное образование, которое называют карциномой, сформированное из плоских клеток эпителия, окружающих ткани легкого. В тканях самих легких плоские клетки изначально отсутствуют. Изначально плоскоклеточный рак формируется в пищеводе или ротовой полости, попадая ниже вследствие дыхательной функции.
Это провоцирует развитие метаплазии – патологического процесса преобразования одного типа ткани в другой. Кроме дыхательной функции, бронхи также самоочищаются от слизи и вредных примесей с помощью эпителиальных ресничек, находящихся в постоянном движении и проталкивающих скопившуюся мокроту к гортани.
А в результате метаплазии эти реснички замещаются плоскоклеточным эпителием, из клеток которого затем образуются злокачественные опухоли.
Подобрать лечение
Причины возникновения
Плоскоклеточный рак легкого развивается по разным причинам. До сих пор не до конца изучены некоторые их них, но опишем самые основные, с которыми выявлена четкая и прозрачная причинно-следственная связь.
Никотиновая зависимость. Она является самым распространенным фактором риска. По последним данным статистики, около 90 % пациентов с диагнозом рака легких в течение продолжительного времени подвергались воздействию этой пагубной привычки.
Легкие вторые после гортани сталкиваются с негативным воздействием табакокурения на организм. Вызывая гибель легочных альвеол, никотин снижает уровень кислорода в крови.
Остальные ткани и клетки испытывают кислородное голодание, что негативно сказывается на работе всех систем организма, в особенности сердечной мышцы и кровеносных сосудов.
Вредные условия труда. Принцип очень схож с табакокурением. Заражение дыхательных путей из-за длительного воздействия мелкодисперсной строительной пыли приводит к развитию различных патологий. А плоскоклеточный рак легких лишь одна из них.
Экология. Жизнь в крупных мегаполисах, наряду со стрессами, несет в себе опасность попадания в организм через органы дыхания множества токсинов и канцерогенов. Интоксикация бывает настолько сильной, что может запускать необратимые процессы, в том числе и перерождение клеток в злокачественные опухоли.
Радиация. Бывает природного и техногенного характера. В первом случае это проживание в тропическом и субтропическом климате с максимальной солнечной активностью либо в таких местах с тонким озоновым слоем, как Заполярье.
С подобным воздействием также наиболее часто сталкиваются пилоты воздушных судов. А техногенными являются факторы проживания или работы на ядерных электростанциях, подводных лодках.Им подвержены рентген-лаборанты или люди, живущие вблизи зоны отчуждения после ядерных катастроф.
Наследственность. Если подобными патологиями страдали близкие родственники в пределах двух поколений, то статистически подтверждается повышенный риск возникновения онкологических заболеваний.
Бытовая пыль. Ее регулярное вдыхание повышает риск возникновения различных легочных патологий, в том числе и онкологических, более чем в 10 раз. Именно поэтому рекомендуется проводить регулярную влажную уборку в местах проживания, а особенно сна.
Возраст более 50 лет. Именно после этого возраста значительно уменьшается способность организма противостоять развитию патологий. И статистические данные подтверждают, что более половины заболевших плоскоклеточным раком легких перешли этот возрастной порог.
Хронические заболевания. Пневмония, туберкулез и бронхит способны провоцировать метаплазию клеточного эпителия легких и вызывать развитие рака.
Низкий социальный статус. Частое употребление табака, наркотиков и алкоголя значительно снижает способность организма к регенерации и противостоянию инфекциям, что в конечном счете провоцирует токсические изменения и развитие патологий.
Авитаминоз. Длительный недостаток важнейших групп витаминов в организме человека может вызывать снижение способности к восстановлению и обострению хронических заболеваний. Может быть вызван употреблением в пищу продуктов низкого качества, что самой собой провоцирует дополнительную интоксикацию.
Классификация
В международном классификаторе болезней (МКБ) плоскоклеточному раку легких присвоен код С34.
По месту первичной локализации
- центральный – поражаются главные крупные бронхи;
- периферический – в районе альвеол и мелких бронхов;
- медиастинальный – повреждаются лимфатические узлы в начале процесса поражения;
- диссеминированный – образование нескольких, не связанных между собой, мелких очагов, может происходить в обоих легких одновременно;
- массивный – поражает сразу мелкие и крупные бронхи.
По гистологическому строению
Рассматривается состав клеток биопсированного материала. Это является важнейшим методом исследования, позволяющим назначить лечение.
- Плоскоклеточный неороговевающий рак легких – представляет собой несколько разрозненных клеток с развитой цитоплазмой и практически полным отсутствием кератина. Отличается высокой скоростью образования вторичных очагов поражения.
- Плоскоклеточный ороговевающий рак легких – как правило, четко локализуется в корне легкого или на стенках бронхов и подразделяется на высоко-, умеренно- и низкодифференцированный рак, который и представляет самую большую опасность ввиду быстрого перехода к стадии метастазов.
- Железисто-плоскоклеточный рак – чаще всего диагностируется у женщин и формируется из железистой ткани. У него быстрая скорость развития метастазов и довольно большие размеры опухоли.
- Мелкоклеточный рак легких – стремительно развиваются вторичные очаги, является самой агрессивной формой.
Основные симптомы
У плоскоклеточного рака легких нет свойственных только ему симптомов. Более того, подобные одиночные проявления могут быть характерны для ряда хронических заболеваний органов дыхания. Но при одновременном проявлении двух и более симптомов рекомендуется в срочном порядке пройти обследование у врача-онколога. Основными симптомами являются:
- интенсивный кашель сухого и влажного характера;
- одышка после легких нагрузок и даже в состоянии покоя;
- боли в области грудной клетки, чаще в виде резей и возникающие при кашле;
- хроническая усталость даже после продолжительного отдыха;
- потеря аппетита, отсутствие интереса к еде;
- боли в области шеи и плеча;
- слизистые выделения во время кашля, могут быть с вкраплениями крови;
- измененный тембр голоса;
- патологические изменения в работе сердечно-сосудистой системы;
- резкое и трудновосполнимое снижение уровня гемоглобина в крови;
- снижение массы тела;
- субфебрильная температура.
Подобрать лечение
Способы диагностики
Диагностика онкологических заболеваний легких примерно такая же, как и других форм рака. Довольно трудно заметить начальную стадию заболевания из-за практически полного отсутствия выраженной симптоматики, болезнь может удачно маскироваться под иные болезни легких. Как правило, чтобы точно подтвердить диагноз, необходимо провести комплекс диагностических исследований:
- флюорография или рентгенография грудной клетки в двух проекциях – боковой и прямой;
- МРТ (магнитно-резонансная томография) – помогает обнаружить наличие и локализацию метастазов;
- КТ (компьютерная томография);
- метод ПЭТ (позитронно-эмиссионная томография);
- УЗИ органов грудной клетки;
- бронхоскопия – визуальный осмотр опухоли внутри легкого;
- торакоскопия – биопсия образования для гистологического исследования и определения типа рака;
- общеклинические анализы крови, мочи и кала.
От точности диагностики зависит назначение максимально эффективного лечения или облегчения жизни для пациента с подтвердившимся диагнозом.
Стадии заболевания
От верного определения стадии заболевания зависит примерный прогноз продолжительности жизни пациента.
Предраковая. Для нее характерна диагностика начальной метаплазии легочной ткани. Выявление этой патологии не говорит о злокачественности, но имеет высокий риск появления торакального рака в ближайшее время.
Первая. Размер опухоли не превышает 3 см, локализуется четко в пределах одной доли легкого, нет метастазов. Выживаемость составляет 80 %.
Вторая. Диаметр опухоли – не более 6 см. Могут быть выявлены первичные метастазы в лимфоузлах. Начинается угнетение дыхательной функции из-за невозможности доли легкого полноценно выполнять свою функцию. Процент выживаемости – 50.
Третья. Размер опухоли – примерно 6–8 см. Опасность в распространении метастазов по организму. Появляются сопутствующие патологии из-за нарушения функций жизненно важных органов. Выживаемость – около 20 %.
Термальная (четвертая). Опухоль – более 8 см. Весь организм поражен метастазами. Выживаемость – 2 %. На этой стадии пациенты живут не более двух лет.
Лечение
Существует несколько основных методов с доказанной клинической эффективностью. Однако стоит заметить, что современные способы включают в себя целый комплекс мероприятий, включающий как хирургические, так и консервативные методы лечения. Отдавать предпочтение какому-то одному способу не стоит.
Хирургия. Высокая результативность такого вмешательства достигается при отсутствии противопоказаний и проведении операции на 1-й и 2-й стадии. Иссечению подлежит сама опухоль и пораженная часть легкого.
Химиотерапия. Этот метод заключается в введении в кровь пациента препаратов химической фармакологической промышленности – токсинов, для которых характерен эффект разрушения атипических клеток и прекращение их деления. Бывает предоперационная, адъювантная (послеоперационная) и как поддерживающее (паллиативное) лечение на поздних стадиях.
Лучевая (радио-) терапия. Представляет собой воздействие ионизирующей радиации на очаг поражения тканей с целью подавления активности атипичных клеток. Может применяться совместно с химиотерапией.
Иммунотерапия. Основана на блокировании факторов роста новых кровеносных сосудов для питания опухоли.
Симптоматическое лечение. В данном случает терапия направлена на уменьшение проявлений или купировании симптомов, что позволяет немного улучшить качество жизни онкобольного. Применяется на 3-й и 4-й стадиях, т. к. задача вылечить сам рак уже не стоит.
Подобрать лечение
Источник: https://247doc.ru/lechenie/ploskokletochnyj-rak-legkogo/
Плоскоклеточный рак легких
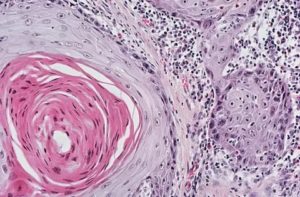
В норме бронхи содержат мерцательный эпителий. Плоскоклеточный рак легкого возникает при трансформации эпителиального покрова с развитием плоских клеток.
Эта метаплазия приводит к нарушениям функционирования бронхиального дерева, что проявляется нарушением дыхания.
Это злокачественное новообразование, способно распространяться и давать метастазы, поэтому важно знать, как оно проявляется, чтобы проводить раннюю диагностику и лечение.
Этиология и патогенез
Единственной теории развития карциномы легких не выделяют. Есть факторы риска, способные привести к атипическим изменениям в эпителии бронхов:
- генетическая предрасположенность;
- длительное курение;
- вдыхание канцерогенов: сера, углерод, азот, формальдегид;
- действие радиоактивных лучей;
- пневмокониозы;
- туберкулез легких;
- хронический бронхит;
- вирусные агенты;
- аутоиммунные заболевания.
Сочетание нескольких факторов значительно повышает риск развития рака.
Под влиянием нескольких патогенных факторов происходит мутация и бесконтрольное деление клеток.
Под действием этих факторов мерцательный эпителий бронхов проходит процесс метаплазии. Это происходит вследствие влияния патогенных агентов на бронхиальную стенку.
Мерцательные клетки не могут бороться с ними и начинают постепенно изменяться до того, как становятся плоскими. Это ненормально для дыхательной системы, поэтому клетки начинают непрерывно делиться с последующей потерей своей структуры.
Таким образом, это ведет к возникновению опухолевого очага с дальнейшим его распространением и разрастанием.
Разновидности
В зависимости от того, настолько дифференцированный рак, выделяют несколько его разновидностей, представленных в таблице:
| Плоскоклеточный ороговевающий рак легкого | Тип опухоли, при которой развиваются роговые жемчужины на поверхности внутренней стенки бронхов |
| Относится к высокодифференцированным | |
| Быстро распространяется в другие органы с током крови и лимфы | |
| Плоскоклеточный неороговевающий рак легкого | Характеризуется развитием плоского эпителия |
| Клетки умеренно дифференцированны, плотно контактируют друг с другом | |
| Способен к раннему метастазированию | |
| Низкодифференцированный плоскоклеточный рак легкого | Клетки этой разновидности опухоли мелкие, недоразвитые, способны к быстрому размножению |
| Наиболее агрессивная опухоль |
Стадии развития
Заболевание имеет четыре стадии, при этом на первой — опухоль небольших размеров, а на последней — дает отдаленные метастазы.
Выделяют:
- 1 стадия — плоскоклеточная карцинома имеет размеры не более 3 см, составляет единственный узел, не распространяется на легочную ткань и не дает метастазы в лимфатические узлы и другие органы.
- 2 стадия — вследствие развития злокачественного процесса, новообразование разрастается до 6 см, прорастает в плевру, закрывает просвет пораженного бронха. На этом этапе выявляют метастазы в регионарных лимфатических узлах, возможен ателектаз легкого.
- 3 стадия — плоскоклеточный рак легкого достигает 8 см и распространяется по дыхательной, костной, лимфатической системе.
- 4 стадия — глубокое поражение практически всех систем организма больного. Процесс обретает значительную злокачественность, дает множественные метастазы. Выявление рака на этой стадии неблагоприятно для дальнейшей жизни пациента.
Симптоматика
Рак легких характеризуется постепенным развитием клинической картины. Больного может длительное время ничего не беспокоить. Это особенно касается курильщиков и больных бронхитом, для которых кашель и выделение мокроты имеет хронический характер.
У пациентов возникает боль в груди, одышка, ухудшение акта дыхания. При физических нагрузках кашель и отхаркивание экссудата увеличивается. Со временем из легких выделяется кровяное содержимое.
Прогрессирование злокачественного процесса сопровождается возникновением легочного кровотечения, пневмонии.
Важно уметь отличить обычный кашель от проявлений новообразования в легких.
Потеря веса является одним из общих симптомов протекания злокачественного процесса в организме.
Общие симптомы включают слабость, снижение трудоспособности, снижение мышечной силы, бледность, быструю потерю веса без явной причины, повышение температуры тела до субфебрильных показателей на протяжении длительного времени. Пациенты жалуются на депрессию, апатическое состояние, кахексию. При метастазировании в другие органы возникает симптоматика нарушения функций пораженных структур.
Как проводится диагностика?
При объективном обследовании врач может выслушать влажные хрипы в месте проекции опухоли. Лабораторные методы включают:
- Общий анализ крови — анемия, повышение СОЭ.
- Биохимическое исследование — указывает на интоксикацию организма продуктами обмена опухоли.
- Цитологический анализ мокроты — показывает, что выделяется из бронхов — кровь, слизь, частички злокачественных тканей.
Инструментальные способы
Проводятся:
Диагностирование патологии включает в себя проведение рентгена, который покажет месторасположение опухоли.
- Флюорография — диагностическое мероприятие, которое способно натолкнуть на возможность рака легких, поскольку каждый человек 1 раз в год должен обследоваться. Если не игнорировать это, можно обнаружить патогенный очаг на ранней стадии.
- Рентген органов грудной клетки — указывает на локализацию опухоли, ее расположение относительно соседних структур, вовлечение в злокачественный процесс регионарных лимфоузлов.
- Бронхоскопия — инвазивная методика, с помощью которой можно визуализировать плоскоклеточный рак легкого, определить его размеры и отношение к другим органам.
- Биопсия — осуществляется при проведении бронхоскопии. Специальным устройством из опухоли извлекается ее часть, которая далее отправляется на гистологическое и цитологическое исследование. Это необходимо для определения стадии и разновидности плоскоклеточного рака.
- МРТ и КТ — послойно обследуют легочную ткань, что дает возможность узнать все физические характеристики образования, особенности кровоснабжения, выявить метастазы.
Оперативный метод
Удаление опухоли необходимо для предотвращения распространения атипических клеток. Объем операции зависит от стадии и разновидности рака. Выполняют лобэктомию — удаление одной или несколько долей, и пневмонэктомию — иссечение целого легкого. Хирургическое вмешательство включает избавление от пораженных лимфатических узлов.
Химиотерапия и облучение
Одним из медикаментов, которые применяются в терапии недуга является Винкристин, направлен на улучшение состояния организма.
Эти методы лечения используются в предоперационном периоде для остановки роста и размножения патологических клеток.
Это способствует улучшению состояния пациента и предотвращает возникновение рецидива. Назначают «Винкристин», «Циклофосфан», «Доксорубицин», «Преднизолон». Лучевая терапия подразумевает воздействие на патогенный очаг радиоактивными волнами.
При 3—4 стадиях эти методы используются, как паллиативная помощь.
Для полноценного лечения и высоких результатов необходимо комплексно применять все методы терапии.
Прогноз на выздоровление
Длительность жизни 5 лет и более при плоскоклеточном раке 1 стадии отмечается у 70% пациентов, 2 — у 40%, 3 и 4 — менее 15%. Сколько живут больные после операции и химиотерапии, значительно зависит от степени дифференциации атипических клеток. Чем она выше, тем более благоприятный прогноз. Ранняя диагностика и лечение повышают шансы на избавление от этой патологии.
Источник: https://InfoOnkolog.ru/tipy/esche/ploskokletochnyy-rak-legkogo.html
Плоскоклеточный рак легкого: лечение химиотерапией, прогноз жизни, симптомы и стадии
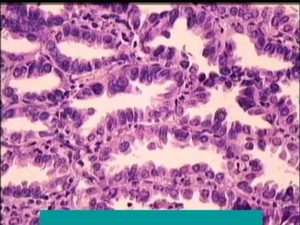
Плоскоклеточный рак легких относится к немелкоклеточному раку легких (НМРЛ). На его долю приходится около 40-50% всех случаев злокачественных новообразований бронхолегочной системы. Как правило, он развивается из эпителия крупных бронхов 2-4 порядка.
Основные формы плоскоклеточного рака легких:
- Центральный рак — это новообразование, которое разрастается из эпителия крупных бронхов 1-4 порядка.
- Периферический рак — эта форма рака легкого поражает мелкие периферические бронхи и альвеолы. Особенностью данной локализации является поздняя симптоматика. Первые признаки заболевания проявляются, когда опухоль начинает прорастать соседние ткани и достигает просвета крупных бронхов, или альвеол. Из-за этого опухоль поздно диагностируется, что неблагоприятно сказывается на прогнозе.
Второстепенные формы злокачественных новообразований легкого:
- Диссеминированный рак — диагностируется несколько опухолевых очагов, которые могут располагаться по всему легкому. Заболевание очень быстро прогрессирует.
- Медиастинальная форма — изначально опухоль имеет внелегочную локализацию, и поражает легкие при метастазировании в медиастинальные лимфатические узлы.
Факторы развития плоскоклеточного рака легких
Главным фактором развития плоскоклеточного рака легкого является курение. В целом у курильщиков риск развития рака легких составляет 17-20%. При отказе от курения, этот показатель снижается, поскольку ткань бронхов восстанавливается.
Особенно опасно курение для женщин, принимающих гормональную терапию, у них риск погибнуть от рака легкого на 60% выше, чем у женщин, не принимающих гормоны.
Помимо этого, рак легкого, развившийся у курильщика, имеет более неблагоприятное и агрессивное течение, чем аналогичное заболевание у некурящего человека.
Также канцерогенным эффектом в отношении рака легких обладают:
- Радон. Является вторым по значимости фактором риска рака легкого. Радон – это природный газ, который образуется при распаде урана, который в тех или иных концентрациях присутствует в земной коре. Концентрация радона зависит от природных особенностей почвы. В целом 100 Бк/м3 увеличивает риск рака легких на 16%.
- Асбест. Данное вещество повышает риск развития многих видов злокачественных новообразований дыхательной системы, в том числе рака легких.
- Некоторые вирусы. Сюда относят вирус папилломы человека, обезьяний вирус, цитомегаловирус и др. Они влияют на жизненный цикл клетки, блокируют апоптоз (запрограммированную гибель клетки), что провоцирует неконтролируемое деление и рост эпителия.
- Пыль. Исследования, проведенные Американским обществом рака, доказали, что увеличение содержания пыли во вдыхаемом воздухе на 1% увеличивает риск развития рака легкого на 14%.
Из эндогенных причин выделяют следующие факторы риска рака легкого:
- Хронические заболевания легких.
- Гормональные нарушения.
- Возраст старше 50 лет.
- Наследственная предрасположенность.
Симптомы плоскоклеточного рака легких
Клиническая картина рака легких зависит от локализации опухоли и стадии заболевания. Симптоматика неспецифична, т. е. все признаки могут обнаруживаться при других заболеваниях органов дыхательной системы.
Все симптомы рака легких делят на 4 группы:
- Первичные. Эти симптомы развиваются из-за воздействия опухоли на бронхи и альвеолы.
- Симптомы, которые развиваются при прорастании опухоли легких на соседние органы.
- Симптомы, развивающиеся, когда опухоль дает отдаленные метастазы. Например, метастазирование в головной мозг может проявляться признаками инсульта или менингита, при обширном поражении печени может развиваться желтуха.
- Симптомы, возникающие из-за системного воздействия рака легких на организм. Сюда относят повышение температуры тела, похудание и истощение, общую слабость и упадок сил.
Первичные признаки
Наличие и проявление первичной симптоматики будет определяться локализацией и/или размерами опухоли. Раньше всего проявляются эндофитные (растущие в просвет бронха) опухоли плоскоклеточного центрального рака легкого. Первым симптомом является кашель.
Сначала он сухой, возникает из-за рефлекторного раздражения стенки бронха. Затем из-за нарушения дренирования неизбежно присоединяется инфекция, и кашель становится влажным. На этом фоне может развиться пневмония.
Антибактериальная терапия приносит облегчение, но неизбежно развивается рецидив.
В ряде случаев обнаруживается кровохаркание. При этом мокрота либо полностью пропитана кровью («малиновое желе»), либо кровь присутствует в виде прожилок. Кровохаркание развивается из-за распада опухоли или изъязвления поверхности бронха. Если опухоль проросла в кровеносные сосуды, может развиться серьезное кровотечение.
При закупорке просвета бронха возникает чувство нехватки воздуха. Если поражен крупный бронх, может возникнуть ателектаз (спадение доли легкого).
Вторичные симптомы
- Боль. Бронхи и альвеолы не имеют болевых рецепторов, поэтому болезненные ощущения возникают при прорастании опухоли в соседние ткани, например, плевру. Также причиной развития боли может стать смещение органов грудной клетки и ателектаз.
- Одышка. Развивается из-за спадения легкого или его доли, при опухолевой обтурации просвета бронха, а также при развитии опухолевого плеврита, гемоторакса и др.
- Также вторичными симптомами является осиплость голоса из-за поражения возвратного нерва, нарушение глотания из-за врастания опухоли в пищевод и др.
Диагностика плоскоклеточного рака
Для диагностики плоскоклеточного рака легких необходимо специальное обследование, поскольку ни анамнез, ни симптомы, ни данные физикального осмотра не позволяют заподозрить диагноз. Могут использоваться следующие методы:
- Рентгенологическое исследование. Не является точным методом диагностики рака легкого, поскольку чаще всего не позволяет визуализировать опухоль. Тем не менее, ее наличие можно заподозрить по ряду специфических признаков, характерных для нарушения вентиляции легочной ткани. Проводится рентгенография в переднезадней и боковой проекциях. Более информативным методом рентгендиагностики является компьютерная томография. Она позволяет выявить даже начальные формы новообразования до возникновения симптомов нарушения вентиляции, а также обнаружить перибронхиальный плоскоклеточный рак.
- УЗИ проводится для обнаружения отдаленных метастазов.
- Биопсия. Для того чтобы определить морфологический и молекулярно-генетический тип опухоли, необходимо исследовать ее фрагмент в лаборатории. Эти данные влияют на тактику лечения пациента и прогноз течения заболевания. Для проведения биопсии, используются различные методы, некоторые опухоли можно пропунктировать через грудную стенку, другие – во время бронхоскопии, биопсию более глубоколежащих новообразований проводят после хирургического удаления опухоли.
Хирургический метод
Основным методом лечения плоскоклеточного рака легкого является хирургическая операция. Ее объем будет определяться размером опухоли и ее взаимоотношением с окружающими тканями.
При периферической локализации плоскоклеточного рака удаляется доля легкого (лобэктомия), при центральном раке — все легкое (пневмонэктомия). Ингода при центральном раке есть возможность сохранить долю пораженного легкого с помощью бронхопластических операций, когда накладываются межбронхиальные анастамозы.
Современное развитие торакальной онкохирургии и анестезиологии позволяет проводить сложные обширные вмешательства при распространенных формах плоскоклеточного рака легких. Например, при прорастании опухоли в грудную стенку, пищевод и одновременно с удалением новообразования проводится резекция пораженных органов.
Также есть технологии, которые позволяют провести стандартные вмешательства с минимальной травматичностью. Например, лобэктомия проводится посредством видеоассистированной торакоскопии — все манипуляции выполняются через небольшие проколы в грудной стенке. Для того чтобы видеть, что происходит внутри, в грудную полость вводится миниатюрная видеокамера.После удаления опухоли, ее отправляют в лабораторию для гистологического и молекулярно-генетического исследования. В зависимости от полученных результатов, будет решаться вопрос о назначении послеоперационной адъювантной химиотерапии.
Химиотерапия плоскоклеточного рака легких
К сожалению, у подавляющего большинства больных на момент постановки диагноза имеется местнораспространенная или метастатическая форма заболевания, поэтому такие пациенты нуждаются в химиотерапии. Ее применяют в следующих случаях:
- Как паллиативное лечение плоскоклеточной формы рака 3b-4 стадии.
- Предоперационная химиотерапия.
- Адъювантная (послеоперационная) химиотерапия.
- Совместно с лучевой терапией для лечения местнораспространенных форм опухоли.
Для химиотерапии плоскоклеточного рака легкого используются следующие двухкомпонентные платиносодержащие режимы:
- Гемзар + цисплатин.
- Таксотер+цисплатин.
- Навельбин + цисплатин.
На второй линии ХТ применяются алимта, доцетаксел, эрлотиниб, этопозид, гемцитабин. В качестве препаратов 3 линии используется эрлотиниб (тарцева).
Иммунотерапия
Иммунотерапия применяется при лечении распространенных стадий заболевания у пациентов, не имеющих драйверных молекулярно-генетических нарушений. Используются препараты пембролизумаб (китруда) при положительной экспрессии PD-LI, и ниволумаб. При назначении ниволумаба в рамках терапии второй линии определение PD-LI не требуется.
Суть действия данных препаратов заключается в следующем:
злокачественные клетки блокируют противоопухолевое действие Т-лимфоцитов путем связывания рецептора PD с его лигандами. Пембролизумаб является моноклональным телом, которое блокирует эту связь, тем самым делая раковые клетки заметными для иммунной системы.
Радиотерапия
Долгое время лучевая терапия была основным методом лечения плоскоклеточного рака легких 3-4 стадии.
Однако его результаты были неудовлетворительными — медиана выживаемости составляла около 10 месяцев, пятилетняя выживаемость не превышала 5%.
В настоящее время используется комбинированное лечение, включающее лучевую терапию в СОД 60-65Гр и двухкомпонентную платиносодержащую химиотерапию. Такое лечение позволило в 2 раза увеличить пятилетнюю выживаемость и медиану жизни.
Симптоматическая терапия плоскоклеточного рака легких
Симптоматическая терапия направлена на облегчение состояния больного и устранение тягостных симптомов заболевания:
- В первую очередь необходимо адекватное обезболивание. Для этого используется паллиативная лучевая терапия, химиотерапия, анальгетики (в том числе наркотические) и другие методы.
- Паллиативная лучевая терапия проводится при кровохаркании и обструкции бронхов.
- Для лечения экссудативного плеврита, который сопровождается одышкой, проводят плевроцентез с эвакуацией выпота и введением в плевральную полость цитостатиков. При массивной экссудате решается вопрос об установке дренажа.
- При развитии легочного кровотечения показано оперативное вмешательство, если его проведение невозможно, выполняют консервативный гемостаз.
- При массивном распаде опухоли встает вопрос о паллиативной операции.
Выживаемость при раке легких
Прогноз выживаемости определяется стадией заболевания. При радикальном хирургическом лечении на начальных стадиях удается добиться 5-летней выживаемости у 50-70% больных. При распространенных формах болезни при отсутствии лечения, средняя продолжительность жизни колеблется в пределах 9 месяцев. Специальное лечение позволяет увеличить этот показатель до 2-х лет.
Записьна консультациюкруглосуточно+7 (495) 151-14-538 800 100 14 98
Источник: https://www.euroonco.ru/oncology/ploskokletochnyj-rak-legkih
Прогноз и методы лечения плоскоклеточного рака лёгких
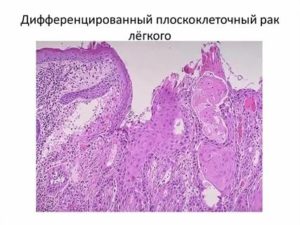
Онкология легких занимает 14% от всех случаев диагностирования злокачественных новообразований. Наиболее часто она проявляется плоскоклеточным раком, которому более подвержены мужчины в возрасте от 70 до 79 лет. Данный вид опухоли вырастает из плоских эпителиальных клеток бронхов и локализуется на различных участках легких.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Прогноз на успешное излечение заболевания зависит от нескольких факторов. В первую очередь, он определяется стадией рака. Также имеет существенное влияние форма опухолевого новообразования, так как некоторые типы обладают большей скоростью развития и метастазирования.
Виды плоскоклеточного рака
Диагноз «плоскоклеточный рак легких» объединяет сразу несколько видов злокачественных новообразований. Они возникают по разным причинам и имеют отличную друг от друга динамику развития и течения. В зависимости от места возникновения опухоли рак разделяют на три вида:
- Центральный. Локализация — промежуточная или долевая часть бронхов. Диагностируется у 2/3 пациентов на фоне длительной пневмонии либо абсцесса. Имеет неясную клиническую картину.
- Периферический. Опухоль образуется в сегментарной части бронхов или в их долях. Симптоматика периферического плоскоклеточного рака бывает смазанной на фоне сопутствующих хронических процессов. Диагностируется на поздних стадиях болезни, когда уже начинают развиваться метастазы.
- Массивный. Данный вид включает две первые формы.
Классификация злокачественного новообразования осуществляется и по виду тканей. Выделяют следующие типы рака:
- неороговевающий;
- ороговевающий.
Данные формы представляют серьезную опасность для жизни и здоровья пациента, но могут быть излечены при раннем обнаружении. Ороговевающий рак диагностируется тогда, когда происходит изменение структуры в шиповатом слое клеток с последующим накоплением креатина. Постепенно опухолевые клетки отмирают, образуя на поверхности желтую корочку, состояющую из креатиновых масс.
Плоскоклеточный рак — довольно распространенное заболевание, которое начинается с перерождения клеток дыхательных путей. Общий прогноз делают с учетом вида опухоли и темпов развития заболевания.
Легочная онкология плоскоклеточного типа развивается сравнительно медленно и не образует метастаз на начальных стадиях. Низкодифференцированный рак отличается быстрым развитием и метастазированием.
Он диагностируетсяв 15% случаях, но представляет наибольшую опасность для жизни, так как процесс развития опухоли с быстрым метастазированием проходит на фоне неясных симптомов.
Также выделяют 3 вида второстепенных форм плоскоклеточного злокачественного новообразования:
- Железисто-плоскоклеточная. Она включает совместное развитие карциномы (злокачественной опухоли железистого эпителия внутренних и наружных органов) и плоскоклеточного рака. Крупные образования располагаются преимущественно на периферии легкого и имеют свойство к развитию метастаз. Согласно исследованиям, в большинстве случаев железисто-плоскоклеточная форма представляется низкодифференцированным крупноклеточным раком.
- Диссеминированная. Злокачественный процесс протекает достаточно прогрессивно, имеет множество очагов по всей легочной ткани и является одним из самых тяжелых форм плоскоклеточного рака.
- Медиастинальная. Медиастальная форма онкологии характеризуется ранним метастазированием в лимфатические узлы.
Симптомы болезни
На клинические признаки плоскоклеточного рака влияют несколько факторов. Характер проявлений зависит от роста опухолевых новообразований, их локализации и размеров, а также скорости метастазирования.
В 10-15% случаях пациенты с онкологией легкого не имеют симптомов на начальных стадиях заболевания, но при этом опухолевые новообразования можно легко обнаружить при флюорографическом обследовании.
Клинические признаки подразделяются на первичные проявления с местным характером и вторичные, возникающие вследствие метастазирования и распространения опухолевых процессов по всему организму.
Первичная симптоматика включает следующие признаки:
- непродуктивный и надсадный кашель;
- интенсивные болевые ощущения в области груди;
- одышка;
- кровохарканье.
Постепенное развитие опухолевых процессов вызывает проявление вторичной симптоматики, которая включает:
- фебрильную лихорадку (длительное повышение температуры тела до 38-39 градусов );
- нарушение глотательных функций;
- хрипоту и сиплость голоса;
- кашель с гнойной и (или) слизистой мокротой;
- нарушение ритма сердечных сокращений;
- повышенную потливость;
- болезненные ощущения в плечевой и шейной области ;
- синдром Горнера (опущение верхнего века из-за недостаточности иннервации мышц глазных тканей).
Выделяют и общую симптоматику, куда входят анорексия и ослабление организма. В большинстве случаев плоскоклеточный рак легкого поражает надпочечники, кости, печень и ткани мозга экстраторакальными метастазами.
Лечение рака
Лечение плоскоклеточного рака зависит от нескольких факторов:
- степени поражения;
- стадии онкологического процесса;
- иных особенностей развития опухолевых новообразований.
Как правило, применяется комплексная терапия, которая включает сразу несколько методик. Оперативное вмешательство выступает в качестве крайней меры.
Для лечения плоскоклеточного рака используют:
- Химиотерапию. Данная методика основана на применении специализированных лекарственных средств, способных ликвидировать опухолевые клеточные структуры. Для этого пациенту вводят цитостатические препараты внутривенно. Химиотерапия имеет ряд побочных эффектов.
- Симптоматическую терапию, которая предполагает устранение клинических проявлений, возникших на фоне осложнений и сопутствующих раку заболеваний.
- Радиотерапию, предполагающую лучевое воздействие на злокачественные образования. Методика позволяет устранить большинство клеточных структур с опухолевым процессом на 3-4 стадиях онкологии.
- Иммунотерапию, являющуюся сравнительно молодой методикой. Иммунотерапия основывается на использовании веществ, задерживающих рост опухолевых новообразований.
Если все эти методики оказываются неэффективными, то проводится оперативное вмешательство. Оно позволяет удалить опухолевые новообразования вместе с пораженными участками легкого.
При проведении хирургического вмешательства на 4 стадии легкое удаляют полностью, а вместе с ним и некоторые операбельные метастазы. После операции пациенту проводят паллиативное лечение, которое направлено на облегчение жизни.
Терапия включает обезболивание и кислородотерапию.
Плоскоклеточный рак легкого имеет неутешительный прогноз. Заболевание занимает лидирующие позиции по числу летальных исходов. Ранее онкология легких встречалась в основном у мужчин, но на сегодняшний день ее часто диагностируют и у женщин.
При плоскоклеточном раке легкого выживает всего лишь 15% пациентов. Если опухолевые процессы были обнаружены на ранних стадиях, то шансы выжить составляют от 60 до 80%. Излечение плоскоклеточного рака возможно только в случае своевременной диагностики заболевания.
Загрузка…
Источник: https://MedBoli.ru/dyhatelnaya-sistema/prognoz-i-metody-lecheniya-ploskokletochnogo-raka-lyogkih