Паратонзиллит лечение
Паратонзиллит – основные симптомы и классификация болезни

Одним из осложнений остро протекающей или хронической ангины может стать паратонзиллит, то есть воспаление клетчатки расположенной вокруг миндалин.
В некоторых случаях паратонзиллит возникает, если длительно протекает кариес зубов, после отитов или в результате травм, способствующих проникновению бактерий в ткани клетчатки.
Не последнюю роль в развитии заболевания отводят снижению защитных сил организма.
Паратонзиллит – основные симптомы
Острый, быстро развивающийся паратонзиллит чаще всего бывает односторонним и развивается он спустя несколько дней после катаральной или гнойной ангины. На фоне улучшения общего самочувствия больного вновь начинают беспокоить некоторые симптомы. Паратонзиллит проявляется:
- Резкой болью в горле с одной стороны, невозможностью нормально проглотить пищу.
- Постепенно болезненность распространяется на зубы и внутреннее ухо. Интенсивность боли настолько велика, что человек боится глотать пищу и даже слюну, которая может стекать тонкой струйкой изо рта.
- Развивается тризм – спазмирование жевательных мышц.
- Острый воспалительный процесс и отечность тканей влияют и на изменение речи, она становится нечленораздельной и гнусавой.
Усиление боли происходит при наклонах и поворотах головы, поэтому больной человек старается держать шею в одном положении.
В лучшем случае гнойник может вскрыться самостоятельно примерно через 5-7 дней и тогда все симптомы постепенно утихают.
Но без хирургического вмешательства вскрытие абсцесса происходит редко, паратонзиллит может захватывать глубоко расположенные ткани и тогда состояние человека ухудшается. Поэтому лечение паратонзиллита необходимо начать как можно раньше.Паратонзиллит вызывает и сильное ухудшение общего самочувствия. Вынужденное голодание, интенсивные боли, снижение работоспособности, нарушение сна приводят к сильному раздражению и эмоциональной подавленности.
Паратонзиллит – классификация болезни
Паратонзиллит принято классифицировать в зависимости от формы болезни и локализации воспалительного процесса.
Паратонзиллит
Паратонзиллит по форме воспаления подразделяется на:
- Отечный паратонзиллит. Проявляется этот вид воспаления отечностью небных душек и мягкого небо, при осмотре также обращают внимание на увеличенные миндалины, бледность и прозрачность слизистой оболочки. Обширность отека редко позволяет точно установить локализацию воспаления. Отечный паратонзиллит встречается в одном случае из десяти.
- Паратонзиллит инфильтративный проявляется гиперемией тканей, окружающих миндалины. В месте воспаления регистрируется выбухание, что приводит к несимметричности мягкого неба. Если отсутствует лечение, то инфильтративный паратонзиллит переходит в паратонзиллярный абсцесс, то есть в гнойную форму воспаления.
- Абсцедирующий паратонзиллит (паратонзиллярный абсцесс) характеризуется появлением в месте воспаления гнойника. Внешне заметно выбухание и просвечивание гноя сквозь слизистую оболочку.
Паратонзиллит по локализации воспаления подразделяется на:
- Самое частое расположение – передний паратонзиллит. Инфекционный возбудитель попадает из верхней части миндалин в рыхлую ткань клетчатки. При осмотре зева заметна асимметрия мягкого неба, отечность миндалины с одной стороны и ее выбухание в этом месте к срединной линии.
- Задний паратонзиллит приводит к воспалению и отечности задней душки.
- При вовлечении в патологический процесс тканей расположенных ниже миндалины развивается нижний паратонзиллит. Внешние симптомы выражены не ярко, наблюдается отечность передней душки в ее нижней части, могут регистрироваться боли в языке со стороны воспалительного процесса.
- Боковой паратонзиллит встречается в очень редких случаях. Рыхлая ткань клетчатки воспаляется снаружи от миндалин.
Выявление формы и локализации необходимо для того чтобы врач верно выбрал лечение
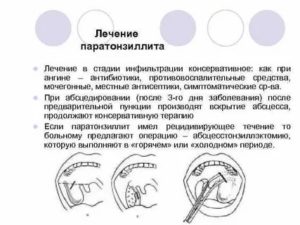
Паратонзиллит – основное лечение
Лечение паратонзиллита начинают с выявления формы и локализации воспаления. При паратонзиллярном абсцессе пациенту обычно предлагают госпитализацию в стационар для вскрытия гнойника и проведения антибактериальной терапии.
- Если паратонзиллит выявлен в отечной или инфильтративной форме, когда острый процесс продолжается не более трех дней и нет данных за образования гнойника, врач назначает антибиотики и чаще всего в инъекциях. Используют Пенициллин, Олеандомицин, Эритромицин. Необходимо полоскание и санация горла антисептическими растворами. Таблетки с антигистаминным эффектом помогают снять отечность тканей. При повышении температуры используют жаропонижающие препараты, для обезболивания назначают анальгетики.
- До образования гнойника назначают и физиотерапевтические процедуры.
- Если паратонзиллит перешел в абсцесс, то его необходимо вскрыть. Хирургическое вмешательство проводят под местным обезболиванием и затем в течение нескольких дней лечение продолжают промыванием дезинфицирующими растворами вскрытой полости.В некоторых случаях назначают физиотерапевтические процедуры
Хирургическое лечение проводится по показаниям, чаще всего назначают абсцесстонзиллэктомию, то есть удаление гнойника вместе с миндалиной. Такое лечение проводится при выявлении следующих показаний:
- Боковом расположении абсцесса, когда затруднительно его вскрыть без осложнений.
- При отсутствии улучшения самочувствия больного после вскрытия абсцесса.
- Разлитом воспалении, когда отмечается вовлечение в патологический процесс тканей горла, шеи, грудной клетки.
- Повторных паратонзиллитах и неоднократных тяжело протекающих ангинах.
В стадию восстановления лечение необходимо продолжить при помощи физиопроцедур, средств, восстанавливающих работу иммунной системы.
Паратонзиллит опасен и из-за возможности развития серьезных осложнений, к их числу относят:
- Флегмону мягких тканей шеи. Проявляется это осложнение ухудшением общего самочувствия, повышением температуры до высоких цифр.
- Медиастинит – воспаление пространства в отделах грудной клетки, соприкасающихся с легкими и сердцем.
- Сепсис возникает, когда инфекция проникает в общий кровоток.
- Сильная отечность может охватывать все ткани гортани, что приводит к ее стенозу и ухудшению дыхания вплоть до удушья.
Отсутствие лечения и распространение инфекции на обширном участке не редко приводит к смертельному исходу. Вылеченный паратонзиллит при сопутствующих условиях может развиться вновь. Чтобы этого не допустить необходимо закаляться, всегда лечить хронические очаги инфекции и принимать на протяжении восстановительного периода иммуномодуляторы и витаминные комплексы.
Источник: https://medlor.ru/zabolevaniya-gorla/tonsilitt/paratonzillit-osnovnye-simptomy-i-klassifikaciya-bolezni/
Паратонзиллит

Воспалительные заболевания в области гланд, при выраженном поражении мягких тканей, провоцируют обострение состояния — острый паратонзиллит. Часто развитие болезни происходит на фоне хронической формы тонзиллита, или ангины. Отсутствие своевременной, адекватной терапии приводит к образованию и накоплению в миндалинах гнойного содержимого, вызывая паратонзиллярный абсцесс.
В большинстве случаев, поражение локализируется с одной стороны. Крайне редко распространение инфекции приводит к двустороннему воспалению. Наиболее подвержены заболеванию люди в возрастной категории от 20 до 30 лет. Паратонзиллярный абсцесс требует хирургического лечения, во избежание угрожающих жизни состояний.
Виды и причины паратонзиллита
Существует определенная классификация заболевания по форме и области локализации воспалительного процесса. Паратонзиллит по месту расположения бывает:
- передним (распространенная форма патологии, поражающая небную миндалину, обычно в передне-верхней области);
- задним (выраженная гиперемия тканей локализуется между дужкой и миндалиной);
- боковым (редкая форма, иногда наблюдается внешнее проявление односторонней отечности боковой части шеи);
- нижним (поражение тканей нижней области мягкого неба, отечность вызывает интенсивные болевые ощущения).
Определение формы патологии поможет установить диагноз и назначить эффективное лечение. Различают основные стадии болезни:
- Отечный паратонзиллит. Редкой форме патологии характерна односторонняя отечность мягкого неба и дужек. Сопутствующими признаками выступает гиперемия язычка, побледнение слизистой оболочки. Выраженная отечность затрудняет определение локализации поражения.
- Инфильтративный паратонзиллит. Наблюдается интенсивная гиперемия. Ткани окружающие небную миндалину приобретают насыщенный ярко-красный цвет. Возле очага воспаления образуется с одной стороны выбухание. Мягкое небо становится несимметричным. Отсутствие своевременной терапии может спровоцировать переход стадии в гнойный абсцесс.
- Паратонзиллярный абсцесс. Симптомы носят интенсивный болевой характер. В области воспаления образуется гнойник, в котором при нажатии заметно содержимое. Опасность состояния заключается в высокой вероятности распространения инфекции по всему организму.
Паратонзилярный абсцесс, не подразумевает лечение в домашних условиях, ввиду возможных осложнений и стремительного ухудшения состояния пациента. Причинами тонзиллита могут выступить:
- Ангина, вызванная стрептококковой инфекцией. Нарушение рекомендаций врача лора, с преждевременным завершением курса лечения, часто становится причиной скрытых патологических процессов. Провоцирующим фактором может выступить простое переохлаждение при ангине.
- Хронический тонзиллит. Очагом распространения инфекции является миндалина.
- Частичное удаление миндалины. После операции возможно развитие паратонзиллита при неполном иссечении гланд.
- Кариес. Выраженные поражения зубов нижней челюсти могут выступить источником инфекции.
- Заболевания, связанные со снижением иммунных свойств организма (СПИД, синуситы, диабет).
- Внешние факторы. Вредные привычки, неблагоприятные условия жизни, способствуют развитию патологии.
Вылечить гнойниковый абсцесс, в острой форме, такой как паратонзиллярный тонзиллит, довольно трудно. Потребуется хирургическое вмешательство и терапия в условиях стационара. Паратонзиллярный абсцесс не заразен, являясь гнойным воспалительным осложнением острой, или хронической формы ангины. Угрозу для окружающих могут нести тонзиллиты, выступающие источником распространения инфекции.
Симптомы и диагностика
Паратонзиллярный абсцесс горла отличается выраженной симптоматикой и сопутствующим болевым синдромом. Важно выявить патологию на стадии острого тонзиллита для своевременного лечения заболевания.
Признаками паратонзиллита выступают:
- острая боль с нарастающей интенсивностью (болезненные ощущения чаще всего проявляются с одной стороны, сопровождаясь отдачей в ухо, или челюсть);
- гипертермия тела (значения достигают показателей 39-40°);
- отечность, ощущение кома в горле, затрудненный рефлекс глотания;
- общая слабость, повышенное потоотделение, ломота в суставах и мышцах;
- гиперемия лимфатических узлов;
- расстройство речи (невнятность, гнусавость), судорожная скованность при открытии рта;
- нарушение сна (нарастание симптоматики в ночное время);
- усиление секреции слюнных желез;
- устойчивый неприятный запах изо рта.
Пациент чувствует скованность в движениях. Даже незначительный поворот шеи вызывает острую боль. В редких случаях самостоятельного нарыва гнойника в гортани, наступает заметное облегчение.
Обычно требуется хирургическое вскрытие абсцесса. Отсутствие адекватной терапии, способно вызвать глубокое воспаление тканей.
Главными признаками тонзиллита выступает гиперемия и развитие сильной отечности.
Независимо от области локализации, паратонзиллярный абсцесс слева, или правостороннее поражение, требует тщательной диагностики, основанной на общих сведениях заболевания и инструментально-лабораторных методах исследования.
Врач-отоларинголог первоначально произведет осмотр гортани, выяснит анамнез заболевания. Важно установить причину осложнения недавно вылеченного острого воспаления миндалин для определения стадии развития паратонзиллита.
Диагностика состояния пациента при общем осмотре включает пальпацию лимфоузлов, степень тонических судорог жевательных мышц при открытии рта. Перитонзиллярный абсцесс горла может потребовать проведения специального осмотра с использованием фарингоскопии, ларингоскопии, для исключения воспалительных процессов в тканях снизу, или сзади миндалины.
Независимо от области поражения, паратонзиллит с левой, или правой стороны, требует повышенного внимания и проведения диагностических процедур.
В обязательном порядке производится общий анализ крови, лабораторное изучение жидкости, полученной при пункции, бактериальные посевы слизистой носа, зева.
При необходимости врач может назначить дополнительные процедуры исследования состояния (УЗИ, рентгенография, томография шеи).Важно произвести дифференциацию патологии с другими заболеваниями, исключив развитие других заболеваний (дифтерии, сифилиса, гемангиомы, остеомиелита шейных позвонков, рожистых поражений и злокачественных новообразований).
Как лечить медикаментами
После постановки диагноза инфильтративный паратонзиллит, в зависимости от стадии патологии, врач назначит консервативный курс терапии, или установит необходимость хирургического вмешательства. Начальные стадии заболевания поддаются лечению антибиотиками, антисептическими средствами для орошения, полоскания больного горла.
Также показано применение антигистаминных препаратов для устранения отечности. Медикаментозное лечение в зависимости от состояния пациента может дополнительно включать: обезболивающие, жаропонижающие и гормональные лекарства. После устранение острой формы патологии, на этапе восстановления целесообразно выполнение физиотерапевтических процедур.
Развитие гнойного абсцесса не подразумевает терапию острого паратонзиллита в домашних условиях. Требуется произвести вскрытие инфильтрата хирургическим способом в условиях стационара медицинского учреждения. Во время проведения операции применяется общее обезболивание. Область иссечения обрабатывается антисептиком, устанавливается дренаж и накладывается стерильная салфетка.
Некоторые случаи требуют помимо устранения гнойника, удаления миндалины. Показанием для операции выступают:
- труднодоступное месторасположение для вскрытия абсцесса;
- отсутствие улучшения, или заметное ухудшение состояния после оперативного вмешательства;
- обширные поражения грудной клетки, стремительное распространение инфекции;
- рецидивирующий паратонзиллярный абсцесс.
Лечащий врач при паратонзиллярном абсцессе, после проведения операции назначит курс антибиотикотерапии во избежание вторичного инфицирования. Предварительно производится исследование устойчивости патогенной микрофлоры к действующему веществу антибактериального препарата. Длительное восстановление и заживление может являться признаком недостаточного дренирования области гнойного поражения.
Прогноз и осложнения
Осложнения и негативные последствия острого паратонзиллита часто развиваются на фоне отсутствия адекватной терапии, или преждевременного прекращения курса лечения. Гнойный абсцесс может иметь тяжелые последствия:
- сепсис (инфекционное поражение со стремительным распространением через общий кровоток);
- флегмона мягких тканей шеи (острое гнойное воспаление);
- стеноз гортани (выраженная отечность, вызывающая сужение просвета, дыхательную дисфункцию);
- медиастенит (распространение инфекционного воспаления на грудную полость);
- тромбофлебит, некроз тканей;
- летальный исход.
Прогноз заболевания при правильном лечении благоприятный и завершается выздоровлением. Важно учитывать иммунные свойства организма и вирулентность патогенной микрофлоры. Паратонзиллярный абсцесс горла требует применения эффективных антибиотиков. Целесообразно назначение препаратов цефалоспоринового ряда четвертого поколения.
Дозировка и длительность курса лечения назначается врачом, учитывая индивидуальные особенности организма, возможные противопоказания и побочные влияния. Применяется комплексная терапия, включающая применение местных антисептических средств и иммуностимулирующих медикаментов.
Дополнительно могут использоваться рецепты народной медицины. Натуральность составов и безопасность травяных сборов в составе отваров, паровых ингаляций, помогут ускорить выздоровление.
Предварительно следует проконсультироваться с лечащим врачом. Также рекомендовано сбалансированное диетическое питание.Потребуется исключить из рациона продукты, вызывающие раздражение слизистых оболочек (острая, твердая, горячая, соленая пища).
Профилактика
Профилактикой развития паратонзиллита выступает выполнение несложных рекомендаций:
- своевременное лечение воспалительных заболеваний лор-органов (носа, носоглотки, горла, полости рта);
- укрепление иммунитета, корректировка состояния при наличии хронических заболеваний (СПИД, сахарный диабет);
- сбалансированное питание, режим дня;
- умеренные физические нагрузки, занятия спортом, прогулки на свежем воздухе;
- избавление от вредных привычек (отказ от курения, алкоголя);
- водные процедуры, достаточное воздействие солнечного света.
Важно строго придерживаться назначений врача при лечении антибиотиками. Даже после наступления улучшения, следует завершить курс терапии. Ранняя диагностика поможет избежать осложнений и усугубления состояния.
(2 5,00 из 5)
Загрузка…
Источник: https://nasmork.net/paratonzillit/
Симптомы и лечение паратонзиллита и паратонзиллярного абсцесса
Бактериальный инфекционный процесс в глотке, в нормальной ситуации (при сохраненных миндалинах) задерживается лимфоидной тканью и локализуется.
То есть, распространение стафилококков или стрептококков, вызвавших ангину или обострение тонзиллита, не происходит за пределы миндалин.
Однако, существуют ситуации, когда барьерная функция миндалин ослабевает, и воспалительные изменения распространяются на ткани, окружающие миндалины.
- Паратонзиллит
- Паратонзиллярный абсцесс
- Исходы
Паратонзиллит
Когда речь идет о воспалении, не ограниченном строгими рамками, говорят о паратонзиллите. Дословно это обозначает воспаление в околоминдальных тканях. Как при всяком воспалении, имеются покраснение, отечность и боль в горле.
Появляются проблемы с открыванием рта и жеванием из-за спазма жевательной мускулатуры и отека. Миндалины при этом покрыты гнойными наложениями, располагающимися в лакунах или в виде фолликулов (лакунарная или фолликулярная ангина).
Так как имеется выход инфекционных агентов и продуктов их распада в кровь, есть подъем температуры тела (иногда очень значительный, превышающий 39 градусов Цельсия) и явления общей интоксикации: слабость, разбитость, миалгии. Головные и суставные боли, снижение работоспособности.
Обязательно реагируют регионарные лимфоузлы, так как именно они становятся сдерживающим фактором на пути распространения инфекционного процесса и предотвращают септические осложнения.
Отмечается увеличение и болезненность подчелюстных и разных групп шейных лимфатических узлов. Сразу стоит заострить внимание, что лимфаденит может сохраняться довольно продолжительное время даже после излечения основного процесса.
Характер воспаления при паратонзиллите
Воспаление при паратонзиллите – это различные модификации экссудативного процесса.
Оно может быть катаральным, то есть поверхностным; гнойным, когда идет деструкция тканей инфекционными агентами, которые в свою очередь гибнут под действием лейкоцитов.
Возможно даже некротическое расплавление с полным отмиранием паратонзиллярных участков. Объем поражения и его характер определяется двумя факторами: агрессивностью микробов и состояние иммунитета (клеточного и гуморального).
Если воспаление спровоцировано бактериями, которые уже давно живут у данного пациента и выработали нечувствительность ко многим антибиотикам, можно ожидать более выраженных воспалительных явлений.
Также и в случаях, когда иммунная система человека ослаблена белковым голоданием, частыми инфекциями, опухолью, СПИДом. Есть проблемы с иммунным ответом у беременных, младенцев и стариков.Понимание механизмов, от которых зависит перитонзиллит, важно для осознания необходимости двух важных направлений лечения.
Лечение
На фото хорошо виден паратонзиллит с левой стороны
Терапия паратонзиллита проводится консервативно, то есть с применением лекарственных препаратов и физиолечения. Самостоятельное лечение паратонзиллита недопустимо. Проблемой должен заниматься грамотный отоларинголог. Он не просто подбирает препараты, но и отслеживает результаты терапии, а также проводить при необходимости коррекцию лечения.
Препараты, применяемые для лечения паратонзиллита.
1. Антибиотики
- Предпочтение отдается пенициллиновому ряду (бензилпенициллин, поусинтетические: амоксициллин, флемоксин, ампициллин, оксациллин; ингибиторозащищенные: флемоклав, амоксиклав, панклав, сульбактам, уназин; комбинированный ампиокс). Эти препараты не только подавляют стафилококковую и стрептококковую флору, но и предотвращают возможные осложнения на сердце после ангины, паратонзиллита или абсцесса.
- Макролидные антибиотики: джозамицин. Кларитромицин, азитромицин, сумамед. хемомицин. азитрал. Второй ряд антибактериальных средств.
- Фторхинолоны: офлоксацин, норфлоксацин, левофлоксацин, спарфлоксацин. Предпочтительны при стафилококковом происхождении воспаления.
- Аминогликозиды. Предпочтителен амикацин.
- Цефалоспорины второго (цефуроксим), третьего (цефтриаксон, цефиксим) и четвертого (цефепим) поколений.
2. Нестероидные противовоспалительные средства. Используются в качестве обезболивающих, противовоспалительных и обезболивающих. Парацетамол, фенацетин, нурофен, диклофенак, мелоксикам, индометацин, вольтарен.
3. Антисептики в растворах для полоскания.
- Хлорсодержащие: мирамистин, хлоргексидин, элюдрил.
- Нитрофураны: фурацилин.
- Йодсодержащие: йодинол, раствор Люголя.
- Содержащие гексетидин: гексорал, гивалекс, гексетидин.
- Таблетки для местного применения и спреи: септолете, граммидин, фарингосепт, гексализ, ларипронт, суприма-лор, аджисепт, стоп-ангин, себидин, лизобакт.
Паратонзиллярный абсцесс
Ассиметрия, боль и утруднение при открывании рта при паратозиллярном абсцессе
Этим термином обозначают ограниченное гнойное воспаление в тканях вокруг миндалины. Очаг гнойного расплавления тканей, заключен в капсулу и окружен защитным лейкоцитарным валом, который препятствует распространению инфекции вширь и вглубь.
Паратонзиллярный абсцесс может быть как исходом паратонзиллита, так и формироваться сразу возле миндалин, пораженных стрептококками или стафилококками во время ангины или обострения хронического тонзиллита. К казуистическим случаям относится развитие абсцедирования возле уже удаленной миндалины, когда осталась ее культя, то есть обрывки лимфатической ткани.
Симптомы абсцесса – это разлитая краснота, отек, который смещает миндалину к центру зева. Боль более выражена в период формирования абсцесса, когда гибнут ткани.
К моменту полного гнойного расплавления болевые рецепторы гибнут, и боль несколько уменьшается. Также как и при паратонзиллите, выражен лимфаденит, общая температурная реакция и проявления интоксикации.
Абсцесс хорошо виден при осмотре.
Что делать и как лечить?
Анестезия 2% лидокаином во время вскрытия абсцесса
Паратонзиллярный абсцесс подлежит хирургическому лечению, то есть, вскрытию и дренированию. Гной должен получить отток в любом случае. Если он не будет выпущен наружу, то может прорваться через образовавшийся свищевой ход вглубь тканей или стать причиной отсевов микробов в другие органы и ткани с развитием заражения крови (сепсиса).
Рассекают гнойник скальпелем, или зондом, или иглой. В любом из вариантов после удаления гноя никакие швы не требуются, спавшаяся полость заживает самостоятельно.
После вскрытия абсцесса назначают те же группы препаратов, что и при паратонзиллите, борясь с инфекцией, воспалением, болью и жаром. Также важно бороться с нарушениями в иммунном статусе пациента.
Препараты, стимулирующие иммунитет, должны подбираться с учетом иммунограммы.
: Нужно ли удалять миндалины?
Исходы
Как правило, исходы своевременно леченных паратонзиллита и паратонзиллярного абсцесса благоприятные. После того, как процесс излечен, остается вопрос: “Удалять ли миндалины?”.
Так как при хроническом тонзиллите сохраняется очаг инфекции и есть риски осложнения на сердце после ангины, есть смысл обсудить с врачом вопрос тонзилэктомии.
К тому же, паратонзиллярный абсцесс – это одна из ситуаций, которая входит в число показаний к удалению миндалин.
Источник: https://tonsillit.ru/kak-lechit-paratonzillit-i-paratonzillyarnyj-abscess.html
Паратонзиллит лечение в домашних условиях | Портал о народной медицине

Чем опасен паратонзиллит: причины, симптомы и лечение патологии.
При ослаблении местного иммунитета глотки возрастает вероятность развития серьезного воспалительного процесса. Такое заболевание называется паратонзиллитом. Есть несколько предпосылок к его развитию.
Поражение охватывает ткани, которые располагаются под небной зоной миндалин.
При своевременном выявлении и грамотно подобранной терапии для пациента складывается наиболее благоприятный прогноз к дальнейшему выздоровлению.
Паратонзиллит: клинические проявления
При возникновении воспаления тканей около небной миндалины пациенту ставят диагноз паратонзиллит. Данное заболевание может являться осложнением при ангине или тонзиллите, когда патологические процессы происходят в самих миндалинах. Подобное воспаление мягких тканей при отсутствии должного лечения может привести к летальному исходу.
В международной классификации болезней МКБ-10 паратонзиллиту присвоен код J36. Клиническая картина развития проявляется в повышении температуры тела и выраженном интоксикационном синдроме. Анализ крови показывает увеличение содержания СОЭ, нейтрофелез и лейкоцитоз.
Основные причины и симптомы заболевания
Возбудителями болезни являются различного рода грибки и бактерии, которые приводят к ослаблению защитных функций иммунной системы.
Это могут быть кишечные палочки, клебсиеллы, стрептококки, которые начинают паразитировать и размножаться на мягких тканях полости рта. Чаще всего паратонзиллитом болеют подростки 14-15 лет, а также взрослые до 35 лет.
В группе риска находятся люди, страдающие от хронической или острой формы тонзиллита. Паратонзиллит может быть следствием кариеса нижней челюсти и любого заболевания, снижающего иммунитет. Вовремя распознать болезнь помогают характерные симптомы:
- Резкое повышение температуры тела
- Сильная боль при сглатывании
- Слабость и мигрени
- Повышенное слюноотделение
- Бледность кожных покровов
При заболевании у пациента ощущается появление неприятного запаха изо рта. Боли могут распространяться к уху с той стороны, с которой начался воспалительный процесс. Гортань при этом отечна, имеет ярко-красный окрас и немного выпирает вперед.
Заразиться инфекцией можно при контакте с больным или при наличии заболеваний полости рта (кариес, стоматит). Даже инородные тела, как, например, рыбная кость, в гортани могут стать причиной развития воспалительного процесса, который приведет к паратонзиллиту. Спровоцировать его могут переохлаждение и повышенная чувствительность к основным возбудителям болезни.
Что такое паратонзиллит, смотрите в нашем видео:
Диагностика
При проявлении первых признаков паратонзиллита необходимо в обязательном порядке посетить ЛОРа. В историю болезни кроме данных визуального осмотра и опроса больного заносятся результаты:
На фото горло при паратонзиллите
Основные методы лечения
В зависимости от степени и наличия осложнений при паратонзиллите ЛОРом назначается наиболее подходящий курс лечения. Это может быть консервативная терапия: прием антибиотиков, антигистаминных препаратов, витаминов. Лекарства назначаются внутривенно, внутримышечно или перорально (через рот).
При неэффективности такой методики на протяжении 1-1,5 недель может быть назначена операция по удалению миндалин. Дополнительными мерами по борьбе с воспалением являются тепловые процедуры для горла и полоскание его дезинфицирующими средствами. При необходимости производится госпитализация больного.
Консервативное лечение
Это наиболее распространенный метод лечения заболевания. Его эффективность на практике доказана на начальных этапах развития паратонзиллита. Устанавливаемая дозировка препаратов для больного назначается в зависимости от тяжести воспаления. Ему назначаются:
- Антибиотики
- Жаропонижающее
- Местные антисептики
- Согревающие компрессы
- Антигистаминные средства
- Прогревание лампами Соллюкс
Также пациенту рекомендовано обильное питье и прием витаминных комплексов для восстановления сил и укрепления иммунной системы. Самолечение не только неэффективно в данном случае, но и опасно для здоровья. При сильном отеке может прекратиться подача воздуха в легкие, и больной просто задохнется.
Отзывы, рекомендации и методы лечения паратонзиллярного абсцесса:
Хирургические методы
К концу первой недели при паратонзиллите в полости слизистой могут появиться гнойниковые образования. При надавливании на них содержимое выходит на поверхность. Делать это самостоятельно категорически запрещается. Вскрытие производится хирургически.
После оперативного вмешательства места, где были гнойниковые воспаления, промывают и обеззараживают раствором.
Эта процедура проводится систематически на протяжении нескольких дней, чтобы исключить вероятность рецидива появления гноя. Нередко производится удаление таких образований вместе с пораженными миндалинами. Показаниями к этому является:
- Боковое расположение гнойника, при котором не удается его вскрыть.
- Отсутствие положительной динамики у больного после вскрытия гнойников.
- Распространение воспалительного процесса на шейные и грудные ткани.
- Рецидив заболевания в течение нескольких лет.
Хирургическое вскрытие абсцесса
Физиотерапевтические процедуры
Дополнительным методом при лечении паратонзиллита является проведение физиопроцедур. Они ускоряют процесс восстановления больного. Применяется несколько основных методик:
- Ультравысокочастотная терапия (УВЧ): оказывается воздействие волнами электромагнитного поля. Под действие попадают миндалины, лимфатические узлы и мягкие ткани.
- Ультразвуковая терапия: под влиянием ультразвука снимается воспаление миндалин, синтезируются иммуноглобулины. Процедура достаточно болезненная и применяется нечасто.
- Облучение ультрафиолетом: применяется в сочетании с УВЧ для уменьшения отечности.
- Облучение лазером: подвергаются воздействию непосредственно миндалины. Улучшается их кровоснабжение и уменьшается отек.
Источник: https://zdorovyavsem.ru/bolezni/paratonzillit-lechenie-v-domashnih-usloviyah
Паратонзиллит — что представляет собой, его проявления и способы лечения

Паратонзиллит – серьезная патология, часто требующая госпитализации. Болезнь вызывает тяжелые симптомы и очень опасна своими осложнениями, особенно в детском возрасте.
Паратонзиллит классифицируют на несколько форм по локализации очага – передний, верхний, задний и боковой. Как правило, абсцесс формируется только с одной стороны, поэтому отдельно выделяют правосторонний и левосторонний паратонзиллит.
По характеру воспаления выделяют три вида паратонзиллита:
- Отечный – встречается реже всего и требует тщательной диагностики. Отечность распространяется по мягкому нёбу, язычку и небным дужкам, что затрудняет определение локализации гнойника.
- Инфильтративный – характеризуется выраженной гиперемией тканей, расположенных возле миндалин, выпуклостью с одной стороны и асимметрии мягкого нёба.
- Абсцедирующий – в области воспаления формируется полость, заполненная гноем. При визуальном осмотре наблюдается припухлость с бледной точкой, на месте которой впоследствии возникнет прорыв гнойника.
Острый паратонзиллит возникает через 2-3 дня после тонзиллита, но при правильном лечении выздоровление наступает не позднее, чем через 10 дней. Но при хронических заболеваниях носоглотки, наблюдается часто рецидивирующий паратонзиллярный абсцесс или хронический паратонзиллит.
Особенности развития паратонзиллита у детей
Паратонзиллит у детей встречается крайне редко и преимущественно в подростковом возрасте. У ребенка заболевание развивается стремительно, обычно гнойник формируется за 1-2 дня.
Очень часто паратонзиллит у детей развивается после тонзиллэктомии – операции по удалению миндалин. Это происходит, когда после вмешательства были удалены не все участки лимфоидной ткани.
Паратонзиллит у детей требует срочного медицинского вмешательства и часто – госпитализации, особенно при развитии болезни ребенка дошкольного возраста. Самолечение и отсутствие адекватной терапии приводит к тяжелым последствиям, вплоть до заражения крови.
Развитие паратонзиллита у взрослых?
Паратонзиллит у взрослых развивается так же, как и у детей, но протекает в более легкой форме. Исключение составляют люди с иммунодефицитными и тяжелыми хроническими заболеваниями.
Горло при паратонзиллите
У взрослых людей среднего возраста паратонзиллит встречается гораздо чаще, так как развитие абсцесса в околоминдаликовых тканях влияют вредные привычки и тяжелые условия труда, связанные с вдыханием промышленной пыли и токсических испарений. По этим же причинам у взрослых чаще регистрируется хронический паратонзиллит.
Лечение взрослых может проводиться в амбулаторных условиях, если состояние больного удовлетворительно и наблюдаются слабовыраженные признаки интоксикации.
От чего возникает паратонзиллит?
В большинстве случаев паратонзиллит возникает после острого тонзиллита бактериального происхождения. Самые частые возбудители заболевания – стафилококки, стрептококки, клебсиеллы и пневмококки. Если паратонзиллит вызывают вирусы или грибки, то высокий риск присоединения бактериальной микрофлоры.
Основные причины паратонзиллита:
Паратонзиллит чаще возникает у людей со сниженным иммунитетом и системными заболеваниями, поэтому можно выделить провоцирующие факторы:
- Иммунодефицитные болезни — ВИЧ, СПИД.
- Нарушение обмена веществ.
- Болезни эндокринной системы.
- Аутоиммунные нарушения.
- Нарушение кровообращения.
- Наличие вредных привычек.
- Неполноценное питание.
- Дефицит витаминов.
- Частое переохлаждение организма.
- Длительный прием гормонов и иммуносупрессоров.
На развитие паратонзиллита могут влиять психоэмоциональные и тяжелые физические нагрузки, а так же внешние факторы – загрязненный воздух, наличие плесени, редкая уборка в квартире.
Симптомы паратонзиллита
Паратонзиллит вызывает острые симптомы, как и при ангине, которые с прогрессированием воспалительного процесса продолжают прогрессировать. Первые симптомы – сильная боль в горле, сопровождающаяся высокой температурой тела. Мучительная боль в горле, отдает в ухо или нижнюю челюсть со стороны воспаления (при правостороннем паратонзиллите — справа, при левостороннем – слева).
Важно! Паратонзиллит без температуры – крайне редкое явление. Но, в тоже время опасное, так как пациенты часто откладываю посещение врача.
Специфические симптомы паратонзиллита:
- Припухлость и отечность шеи со стороны абсцесса.
- Усиленное слюноотделение.
- Спазмы жевательных мышц.
- Боль, усиливается при глотании и повороте головы.
- Невозможность приема пищи.
- Гнусавость и неразборчивость речи.
- Гнилостный запах изо рта.
- Невозможность полностью открыть рот.
- Уплотнение шейных лимфоузлов.
Паратонзиллит всегда сопровождается сильной интоксикацией, которая особенно выражена у детей раннего возраста. При интоксикации появляются неспецифические симптомы паратонзиллита, характерные для многих инфекционных заболеваний – слабость, боли в голове, лихорадка, головокружение, бессонница.
Диагностика и возможные исследования
При жалобах больного на высокую температуру и боли в горле, врач проводит опрос и осмотр пациента. Чтобы правильно поставить диагноз, необходимо выяснить, что предшествовало этим симптомам, и какие заболевания были перенесены в последнее время.
Диагностика паратонзиллита включает в себя следующие обследования:
- Внешний осмотр и прощупывание лимфоузлов.
- Фарингоскопия.
- Общий анализ крови.
- Бактериологическое исследование.
- Рентгенография.
Если диагностика затруднена, то используют ультразвуковое исследование и компьютерную томографию, чтобы с большей точностью определить локализацию и размер очага воспаления.
Лечение паратонзиллита
Лечение паратонзиллита подбирается по результатам обследований и бактериологического исследования. Как как формирование абсцесса подразумевает наличие бактериальной инфекции, то антибиотики при паратонзиллите – самые главные препараты.
Длительность антибактериальной терапии не менее 7 дней. При необходимости курс лечения может быть продолжен по усмотрению лечащего врача. Чаще назначают антибиотики пенициллиновой, цефалоспориновой или группы макролидов. Препараты выбора – Цефиксим, Амоксиклав, Иксим Люпин, Кларитромицин и Амоксициллин.
Острый паратонзиллит требует комплексного лечения, поэтому в схему терапии входят самые различные препараты. Обязательно назначают полоскание горла антисептическими растворами — Мирамистином, Йоксом, Стопангином, настойкой календулы, Фурацилином или ОКИ. Полоскание проводится до и после вскрытия абсцесса, до полного снятия воспаления.
Спреи для горла назначают с осторожностью, чтобы не возник ларингоспазм:
- Стрепсилс Плюс.
- Гексэтидин.
- Ингалипт.
- Люголь.
- Биопарокс.
- Орасепт.
- Октинесепт.
Подавить воспалительный процесс и уменьшить гиперемию помогают антигистаминные средства – Супрастин, Цетиризин, Зодак, Лоратадин. При выраженной отечности, мешающей дыханию, назначают кортикостероиды – Преднизолон, Дексаметазон. Температура при паратонзиллите сбивается с помощью нестероидных противовоспалительных средств – Миг, Кеторолак, Парацетамол, Некст, Нурофен.
На начальных стадиях заболевания прибегают к физиотерапии, позволяющей ускорить созревание абсцесса и уменьшить выраженность воспалительного процесса — электрофорез, УФО, УВЧ. Паратонзиллит в стадии инфильтрации показано вскрывать, чтобы ускорить отхождение гноя.
После вскрытия полость гнойника промывают антисептиками и продолжают дальнейшую антибактериальную терапии и полоскания горла.Хронический паратонзиллит требует удаления миндалин, но это метод не всегда полностью избавляет от заболевания, но позволяет снизить частоту рецидивов.
Лечение паратонзиллита у детей
Лечение паратонзиллита у детей на ранних стадиях подразумевает антибиотикотерапию, прием жаропонижающих препаратов, антигистаминных средств и иммуностимуляторов.
Ребенку необходимо обильное теплое питье, постельный режим, полноценное питание и снижение ых нагрузок, чтобы избежать развития осложнений и ускорить выздоровление.
Список лекарств для лечения паратонзиллита у детей:
- Антибиотики – Аугментин, Панцеф, Сумамед, Азитромицин, Флемоксин.
- Жаропонижающие – Ибупрофен, Нурофен, Панадол, Цефекон.
- Антигистаминные – Фенкарол, Фенистил, Супрастин, Зиртек.
- Иммуностимуляторы – Интерферон, Виферон, Генферон, Полиоксидоний.
- Спреи – Мирамистин, Тантум Верде, Люголь, Ингалипт.
- Пастилки для рассасывания – Фарингосепт, Лизобакт, Стрепсилс.
- Полоскание горла – Фурацилин, Мирамистин, Гексорал.
Физиолечение назначают по показаниям – УВЧ, УФО, электрофорез, лазеролечение, но если абсцесс уже созрел, то необходимо хирургическое вмешательство до его самопроизвольного вскрытия. Паратонзиллит у детей вскрывают в условиях стационара, после чего ребенка на несколько дней оставляют под наблюдением специалистов.
Народное лечение
Лечение паратонзиллита с помощью нетрадиционных средств должно проводиться только после консультации лечащего врача. Но народные методы допустимы только в сочетании с антибиотиками, а после вскрытия гнойника их применение нежелательно.
Как лечить паратонзиллит народными средствами:
- Полоскать горло травяными отварами – зверобоем, календулой, листом малины, эвкалиптом, тысячелистником.
- Настоять в стакане оливкового масла несколько измельченных зубчиков чеснока. Использовать для смазывания слизистой оболочки до созревания абсцесса.
- Смазывать слизистую оболочку смесью персикового масла и настойки прополиса, взятых в пропорциях 2 к 1.
- Принимать внутрь отвар элеутерококка, эхинацеи и липы, чтобы поддержать иммунитет и вывести токсины.
Полоскание горла при паратонзиллите
Лечение паратонзиллита у детей народными средствами нежелательно, так как в детском возрасте болезнь очень быстро прогрессирует и вызывает неблагоприятные последствия.
Возможные осложнения и последствия
Паратонзиллит при правильном и своевременном лечении имеет благоприятный прогноз. Но если болезнь запустить или не соблюдать врачебных рекомендаций, то развиваются осложнения паратонзиллита, часто опасны для жизни.
Возможные осложнения:
- Флегмона шеи.
- Образование свища.
- Разрыв сосудов слизистой оболочки.
- Эрозивные язвы.
- Заражение крови.
- Менингит.
- Ревматологические заболевания.
- Гнойный отит.
- Медиастенит.
- Стеноз гортани.
При самопроизвольном вскрытии абсцесса гнойные массы попадают в нижние дыхательные пути и вызывают такие воспалительные заболевания, как бронхит или воспаление легких.
Профилактика
Паратонзиллит – это очень тяжелое и опасное заболевание, которое очень сложно предупредить. Все что может сделать пациент, это соблюдать правила гигиены, избегать контактов с инфицированными людьми и укреплять иммунную систему.
Меры профилактики:
- Прием поливитаминов.
- Регулярное пребывание на свежем воздухе.
- Занятие спортом.
- Закаливание организма.
- Дыхательная гимнастика.
- Проветривание и увлажнение комнаты.
- Отказ от курения и злоупотребления алкоголем.
- Регулярное посещение стоматолога.
Также профилактика паратонзиллита заключается в пролечивании хронических заболеваний, избегании переохлаждений и полноценном питании, подразумевающем исключение любой раздражающей пищи.
Источник: http://lor-24.ru/gorlo/chto-predstavlyaet-soboj-paratonzillit-ego-proyavleniyai-sposoby-lecheniya.html