Острый средний серозный отит у детей
Серозный отит у детей и взрослых причины, симптомы, лечение — Частная детская поликлиника в Магнитогорске
Рассказать ВКонтакте в Одноклассниках в
Если взрослый человек стал хуже слышать, не надо сразу винить возраст. Причиной тугоухости может быть экссудативный отит – хроническая патология органов слуха. Болезнь долго протекает бессимптомно, поэтому человек не лечится. Отит чаще случается у детей, чем у взрослых. Выявить его у новорожденного еще сложнее – он не может объяснить, что его беспокоит.
Что такое серозный отит
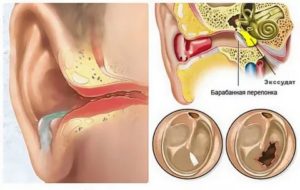
Слуховой орган состоит из трех отделов. Наружное ухо принимает звуковые сигналы от внешних источников, внутреннее – передает вибрацию мозгу, где происходит звуковосприятие. Между двумя этими отделами находится среднее ухо, которое преобразует колебания звука, поступающие снаружи внутрь.
Среднее ухо состоит из слухового канала и барабанной полости, разделенных непроницаемой мембраной – барабанной перепонкой. В полости находятся звуковые косточки. Вибрация звука из наружного отдела органа слуха поступает на барабанную перепонку, а дальше – через слуховые косточки во внутреннее ухо.
Если человек простудился или заразился инфекцией, у него может развиться воспаление уха. Начинается оно в месте, где слуховая труба соединяется с носоглоткой.
Когда слизистая оболочка уха воспаляется, она выделяет экссудат – серозную жидкость. Без лечения заболевание распространяется вглубь уха, вплоть до барабанной полости.
Очаг инфекции увеличивается, появляется отек слухового канала. Сужается проход, через который среднее ухо снабжается воздухом. Из-за отсутствия воздушного потока экссудат не выводится из барабанной полости, накапливается. Так возникает острый серозный отит – дегенеративное изменение среднего отдела уха, обусловленное воспалительным процессом.Воспаление может протекать в двух формах – хронической и острой.
Человек чувствует заложенность уха, снижение слуха, резонанс своего голоса. В любом возрасте можно заболеть отитом, но чаще от него страдают дети. Статисты утверждают, что 80% малышей хотя бы раз переносили воспаление среднего уха.
Чем опасен
Средний отит часто не имеет симптомов. Больной обращается к врачу, когда в ухе уже происходят дегенеративные изменения:
- В барабанной полости возникают рубцы и спайки.
- Слуховые косточки теряют подвижность.
- Больной неправильно воспринимает звук.
- Отит принимает гнойную форму.
- Возникает лабиринтит – воспаление внутреннего отдела уха.
Спайки снижают двигательную способность барабанной перепонки, слуховых косточек. Искажается звуковая вибрация, поступающая во внутреннее ухо и далее – в мозг. Человек плохо слышит, неправильно воспринимает звук.
Очень опасно при отите образование гноя – он может проникнуть в мозг, стать причиной неврита лицевого нерва, системного воспаления (сепсиса), менингита.
Стадии развития
Различают 4 фазы развития хронического отита среднего уха:
- Начальная – возникает воспалительный процесс. Евстахиева труба сужается, нарушается вентиляция барабанной полости.
- Секреторная – экссудат постепенно заполняет всю полость среднего уха. Фаза длится около года.
- Мукозная – серозное отделяемое барабанной полости становится густым, вязким, образуется гной.
- Фиброзная – разрушаются слуховые косточки, перепонка уплотняется, теряет способность вибрировать. Происходит необратимая потеря слуха.
Симптомы серозного отита
На протяжении первого месяца болезнь часто остается незамеченной. Барабанная перепонка незначительно меняет цвет, но это может увидеть только оториноларинголог при осмотре. Небольшое снижение слуха больной часто не замечает, болезненности не чувствует.
Когда в полости накапливается серозный секрет, вид барабанной перепонки изменяется, она становится синей. Человек понимает, что слышит хуже. Его беспокоят чувство набухания и боль в ухе даже в состоянии покоя. Если больной изменяет положение головы, то чувствует всплески воды.
На мукозной фазе патологии врач определяет отек барабанной перепонки. Больной ощущает прогрессирующее ухудшение слуха, острые, стреляющие боли в ушах.
Экссудат через повреждение в барабанной перепонке может выйти наружу. Эта фаза часто сопровождается повышенной температурой.
На последней стадии болезни человек полностью теряет слух. Разрушительные процессы на слизистой уже не поддаются традиционному лечению. Вернуть способность слышать можно только оперативным путем, если надрезать барабанную перепонку или выполнить пункцию.
Причины заболевания среднего уха
Отит не является самостоятельной патологией. Он возникает при воспалении слизистой носоглотки. В группу риска входят люди, склонные к простудам и не имеющие иммунитета к инфекциям. Отит у детей случается чаще, чем у взрослых, потому что у них нет устойчивого иммунитета. Среднее ухо малыша может воспалиться при банальном насморке.
Виновниками отита являются разные виды кокков, палочек, вирусы гриппа, парагриппа и др.
Когда человек чихает, кашляет, сморкается, болезнетворные микробы проникают в слуховую трубу и дальше – в барабанную полость. С кровью или через дефект барабанной перепонки болезнетворные бактерии в среднее ухо проникают редко.
В любом возрасте острый отит возникает при наличии следующих факторов:
- развитие бактериальных инфекций, вирусов;
- иммунные нарушения;
- хронический ринит, тонзиллит, синусит, гайморит;
- искривление носовой перегородки;
- опухоли верхнего отдела респираторного тракта;
- аденоиды.
Диагностика
Чтобы выявить заболевание, больному назначают общие анализы. Врач проводит полный осмотр лор-области, анализирует анамнез. Достоверно выполняет диагностику отита современное видео–эндоскопическое оборудование. С его помощью оториноларинголог может увидеть уровень жидкости за барабанной перепонкой. Эффективными способами определения отита являются:
- Отоскопия – исследование состояния слухового прохода с применением специальных медицинских инструментов.
- Тимпанометрия – определение степени функциональности мембраны и подвижных слуховых косточек путем создания давления воздуха в слуховом канале.
- метрия – оценка способности человека воспринимать звуки с использованием камертонов или аудиометра.
У детей воспаление выявить сложнее.
Родители должны считать симптомом отита поведение ребенка, когда он постоянно трогает ушко, капризничает, отказывается есть, плачет без видимой причины. Когда у малыша болит ухо, он во время сна может тереться им о подушку, подкладывать под него руку. Если грудничок не реагирует на громкие звуки или не отзывается на свое имя, у него можно заподозрить снижение слуха.
Лечение отита среднего уха
Прежде всего врачи устраняют факторы, вызывающие острый средний серозный отит у взрослых. Для этого выполняется систематическая санация верхних органов дыхания, продувание, очистка слухового прохода, удаление аденом у детей, выравнивание носовой перегородки и др.
Медикаментозное лечение дополняется физиотерапией. Чтобы избежать аллергии, больному прописывают антигистаминные лекарства.
Врач прокалывает барабанную перепонку, чтобы облегчить удаление гноя. При этом делают анестезию: взрослым – местную, детям – общую. Чтобы привести в норму давление в евстахиевом проходе, выполняют шунтирование (ввод катетера). Современным методом устранения воспаления и очага инфекции во время обострения является лазерная терапия.Хронический отит среднего уха лечится сложнее, чем острый. Восстановить слух во многих случаях можно только при помощи операции. Если просто удалить рубцово-спаечные образования, результат получится временный. После хирургического вмешательства спайки появляются снова. Устойчивый эффект дают операции по замене слуховых косточек на искусственные.
У взрослых
Лечение острого отита у взрослого больного будет эффективным при соблюдении постельного режима. Врач выбирает метод терапии в соответствии с клинической картиной, состоянием больного. Эффективны при лечении воспаления уха следующие подходы:
- удаление гнойных отложений из уха с помощью специальных мазей;
- лечение антибиотиками (амоксициллин, аугментин и др.);
- местное лечение маслами, каплями, мазями с использованием ватной или марлевой турунды (тампона);
- грязелечение, электрофорез, УВЧ;
- снятие отека носоглотки с помощью назальных капель;
- пневмомассаж барабанной перепонки;
- лечение противовоспалительными, обезболивающими, жаропонижающими средствами;
- стимуляция иммунитета витаминными и минеральными комплексами.
У детей
Малышей следует лечить щадящими методами. Подбирать антибиотики им надо осторожно, учитывая возраст и степень воспаления. Чтобы не повредить кишечную микрофлору, детям показаны Лактобактерин и Бифидобактерин. Ушные капли Отипакс хорошо снимают боль и воспаление в детском возрасте.
Во время лечения ребенка надо кормить тогда, когда он захочет есть. Рацион малыша должен включать богатые витаминами овощи и фрукты.
Лекарственными травами лечить отит можно на первой фазе воспаления. При этом надо контролировать течение болезни, регулярно посещая врача. Испытанными народными рецептами снятия воспаления в ухе являются следующие:
- Отрезать кусочек свежего репчатого лука, вставить в ухо, прикрыть ватным тампоном. Подождать 20 минут, вынуть лук, ухо снаружи протереть салфеткой, смоченной в воде. Лечение луком проводить 2 раза за день, по утрам и вечерам.
- Луковицу репчатого лука запечь в духовом шкафу, остудить, отжать через марлю. Несколько капель полученного сока закапать в ухо, которое беспокоит.
- 5 лавровых листов залить стаканом горячей воды, вскипятить и варить на медленном огне 10 – 15 минут. Отвар снять с огня, накрыть крышкой, настаивать 2 часа. 8-10 капель закапывать в больное ухо. Повторять процедуру 2-3 раза за день.
Профилактика
Предупредить воспаление уха можно. Для этого следует следить за своим здоровьем, блокировать факторы, способствующие развитию инфекции в организме:
- Тепло одеваться в холодную погоду, избегать переохлаждения.
- Вовремя лечить простуду.
- Не контактировать с очагами инфекций.
- Не допускать хронического течения заболеваний носоглотки.
- Полноценно питаться.
- Принимать витаминные и минеральные комплексы.
- Заниматься физкультурой.
- Принимать антибиотики только по назначению врача.
- Отказаться от вредных привычек, оградить детей от пассивного курения.
- При подозрении на воспаление уха сразу обращаться к врачу.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Источник:
Серозный отит у детей и взрослых: причины, симптомы, лечение
Воспаление среднего уха, для которого характерно накопление серозной жидкости в барабанной полости, называется серозный отит.
Заболевание сопровождается нарушением слуха, возникновением чувства давления и заложенности в ушной раковине. Ушные болезни весьма распространённое явление для человека.
Поэтому отитом успевают переболеть до 60% людей ещё в грудном возрасте, но большинство из них сталкиваются с заболеванием в дошкольный период.
Врачи во время осмотра определяют наличие заболевания по внешнему виду перепонки. Иногда бывает, что этого недостаточно, поэтому прибегают к специальной процедуре, позволяющей объективно оценить состояние больного.
Самый распространённый возраст, когда особенно беспокоит острый средний серозный отит — это с 3 до 7 лет. Подростки до 15 лет также могут страдать от этого заболевания, но куда реже.
Появление симптомов у взрослых – это единичные случаи, но всё же такая вероятность не исключается.
Лечение, как у детей, так и у взрослых протекает с помощью медикаментов. Но в особо тяжёлых случаях требуется хирургическое вмешательство. Отит опасен тем, что протекает скрыто, распознать его на ранних стадиях сложно, особенно человеку, далёкому от медицины. В результате болезнь может принять хроническую форму, стать причиной полной потери слуха.
Поэтому крайне важно своевременно обращаться к врачу при малейших жалобах ребёнка на боли в ушах. А также не заниматься самолечением, что может привести к серьёзным осложнениям даже во взрослом возрасте.Источник: https://kinder-medcentr.ru/bolezni-uha/seroznyj-otit-u-detej-i-vzroslyh-prichiny-simptomy-lechenie.html
Лечение острого среднего серозного отита у детей и взрослых
Острый средний серозный отит характеризуется скоплением в слуховом канале одного или обоих ушей серозного экссудата. Это заболевание очень серьёзное, так как способно вызвать тяжёлые осложнения.
Симптоматика его схожа с другими видами отита, из-за чего значительно осложняется диагностика болезни. По статистике каждый третий ребёнок в возрасте до года хотя бы раз перенес ушные болезни. А серозный отит появляется часто именно в детском возрасте.
Давайте разберёмся, каковы симптомы серозного отита, почему он чаще всего возникает, как диагностируется и лечится.
Причины возникновения болезни
Самыми частыми причинами серозного отита специалисты считают такие:
- нарушения анатомии и работы евстахиевой трубы;
- аллергические реакции, затрагивающие органы дыхания;
- хронические болезни дыхательных путей;
- вирусные, вирусно-бактериальные и бактериальные заболевания ушей;
- не до конца сформированная и ослабленная иммунная система.
Евстахиева труба – канал, соединяющий полость уха и глотки. Он выполняет самые разные функции: защитную, вентиляционную, дренажную. И любые анатомические аномалии и нарушения функционирования этого участка чаще всего и становятся причиной развития серозного отита. Нарушения прохождения воздуха в евстахиевой трубе часто сопровождаются развитием и размножением патогенной микрофлоры.
В детском возрасте серозный отит возникает гораздо чаще, чем во взрослом. Вызвано это анатомическим строением евстахиевой трубы: она более короткая и располагается горизонтально.
К тому же, именно дети чаще всего имеют ослабленный или формирующийся иммунитет, часто болеют вирусными и бактериальными заболеваниями.
А малыши, страдающие от аллергий и аллергических ринитов, вообще находятся в группе риска данной патологии.
Также низкий иммунитет и возможность заболеть серозным отитом вызваны и частым переходом с грудного молока, в котором масса антител и полезных веществ, на искусственные смеси, частый приём детьми антибиотиков, скудность рациона, так как дети едят далеко не всё, что взрослые. Ещё одна причина отита в детском возрасте – разрастание аденоидов.
Важно! Узость ходов в носу, проблемы с носовыми перегородками и другие анатомические нарушения, препятствующие нормальному воздухообмену – ещё одна причина возникновения серозного отита.
Симптомы
Особенных симптомов у серозного отита во взрослом и в детском возрасте нет. Специалисты отмечают такие признаки этого заболевания:
- боль в ухе различной интенсивности;
- заложенность уха и снижение слуха;
- появление жидкости из слухового прохода;
- воспаление наружного прохода;
- аутофония, когда человек слышит собственный голос;
- изменение цвета и формы барабанной перепонки;
- нарушение координации и ориентации в пространстве;
- тошнота, рвота, головокружения и обмороки;
- повышение температуры тела (до 37,5°С у взрослых и более высокая в детском возрасте, но не всегда).
Стадии развития и формы
Специалисты выделяют 4 стадии развития серозного отита:
- Первая стадия. Часто эта степень тяжести серозного отита не сопровождается выраженной симптоматикой. Происходит нарушение проходимости и функционирование евстахиевой трубы, изменяется оттенок слизистых и начинается воспалительный процесс. Отхождение жидкости нарушается, перепонка немного прогибается внутрь. Из-за этого человек начинает проявляться аутофония.
- Вторая стадия. Через 7-14 дней после начала заболевания первая стадия перерастает в секреторную. За барабанной перепонкой происходит скопление слизи. Человек начинает испытывать дискомфорт в ухе, слышит звуки, похожие на плеск. Возникает чувство тяжести и давления. На этой стадии происходят первые ухудшения со стороны остроты слуха. В некоторых случаях эта стадия затягивается на несколько месяцев (вплоть до года).
- Третья стадия — мукозная. Жидкость и слизь, скопившиеся за барабанной перепонкой, густеют. Проходит звук плеска в ушах, но чувство сдавленности только увеличивается. Человек начинает жаловаться на быстрое снижение слуха. В некоторых случаях загустевшее содержимое полости уха за барабанной перепонкой способствует её разрыву. Часть густого экссудата вытекает, а мембрана утолщается. Длительность течения этой стадии серозного отита варьируется в пределах 6-24 месяцев.
- Четвёртая стадия. Если за время протекания предыдущих трёх стадий отита не было принято необходимых мер по восстановлению нормального функционирования уха, то болезнь перетекает в четвёртую стадию – фиброзную. В этом случае выделения постепенно прекращаются. Начинается некроз и другие разрушающие ткани, и анатомические образования процессы. Это ведёт к необратимой потере слуха.
Важно! Чем скорее будет обнаружено заболевание и приняты меры по его устранению, тем меньше риск развития осложнений. Особенно важно это в детском возрасте.
Лечение
Лечение серозного отита у детей и у взрослых всегда носит комплексный характер. Успешность терапии и риск осложнения этого заболевания зависит от того, насколько своевременно она была диагностирована.
Самая главная задача, которая стоит при этом перед медиками – восстановление нормальной проходимости евстахиевой и слуховой трубы. В большинстве случаев для начала проводится промывание ушей, которое сочетается с одновременным пневмомассажем барабанной перепонки в поражённом ухе.
Также применяется медикаментозная терапия и в некоторых случаях народные рецепты.
Медикаментозное лечение
Для снижения риска развития осложнений и скорейшего выздоровления человека применяется комплексная терапия, включающая в себя приём таких медикаментов:
- антибиотики, которые предотвращают размножение и уничтожают патогенную микрофлору;
- обезболивающие средства, снимающие симптоматику и облегчающие самочувствие больного;
- глюкокотикостероидные медикаменты, содержащие гормоны и дающие сильный противовоспалительный эффект;
- протеолитические средства, способствующие расщеплению некротических масс, улучшающие отток содержимого слухового канала, снимающие воспаление и отёчность.
Некоторые из препаратов вводятся в слуховой канал, а часть – непосредственно в евстахиеву трубу при помощи специального катетера. Также параллельно с самой терапией для улучшения состояния носоглотки и слизистых применяются полоскания рта и сосудосуживающие капли для носа.
Если острый серозный отит спровоцирован аллергическими реакциями, а также для снятия отёчности в месте воспалительного процесса специалист может назначить приём антигистаминных препаратов. А для восстановления иммунитета и скорейшего выздоровления человека применяются иммуномодуляторы, витаминно-минеральные комплексы и другие общеукрепляющие препараты.
Если в течение 10-14 дней не наблюдается положительная динамика выздоровления человека, то врач принимает решение провести хирургическое вмешательство.
При этом применяется техника шунтирования, позволяющая устранить серозное содержимое уха.
Также может быть проведена миринготомия, когда делается надрез на барабанной перепонке для облегчения оттока экссудата и доступа лекарств в очаг воспаления.Важно! Выбор дозировки и лекарственных средств осуществляются специалистом с учётом индивидуальных особенностей больного и степени сложности серозного отита.
Народными средствами
Рецепты народной медицины можно использовать только по одобрению доктора.
Для лечения серозного отита применяется также и народная медицина. Но чаще всего она используется в комплексе с традиционной терапией и служит лишь для снижения интенсивности симптоматики болезни. Особенно эффективными среди народных целителей считаются такие народные рецепты:
- Репчатый лук с семенами тмина. Запеките в духовке среднюю лучину с семенами тмина. В таком виде прикладывайте к больному уху.
- Отвар лаврового листа. Несколько крупных листьев сушёного лаврового листа залить 1-1,5 стаканами кипятка. Закапывать процеженный и остуженный отвар нужно по 4-5 капель в больное ухо в сутки.
- Сок подорожника. Турунды, смоченные соком подорожника, закладываются в ушной проход на несколько часов для предотвращения развития гнойников.
Применение народных рецептов при серозном отите не может заменить полноценного лечения с приёмом антибиотика и не всегда безопасно. Поэтому перед их выбором и использованием обязательно проконсультируйтесь с врачом.
Важно! Категорически запрещается острую форму серозного отита лечить тепловыми компрессами, особенно если поднялась температура тела и человек испытывает озноб. Также запрещено глубоко в слуховой проход вводить ватные палочки и турундочки, самостоятельно пытаться избавиться от серозного содержимого, вливать препараты, не назначенные специалистом.
К какому доктору обратиться
Все заболевания ушей, в том числе и серозный отит, диагностирует и лечит врач-отоларинголог, то есть ЛОР. В некоторых случаях для исключения наличия других проблем со здоровьем может потребоваться педиатр или терапевт, иммунолог, аллерголог, инфекционист и некоторые другие специалисты. В детском возрасте иногда требуется консультация у аудиолога.
Серозный отит: лечение острого и среднего типа
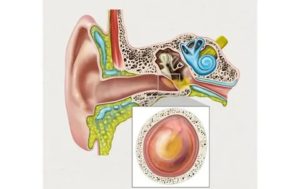
Серозный отит – это вялотекущее воспаление среднего уха, вызванное образованием и скоплением жидкости (транссудата) в барабанной полости. В медицинской литературе встречаются и другие названия, термин «серозный» больше распространено в европейской ЛОР – практике, в то время как в нашей стране врачи предпочитают диагноз «Экссудативный средний отит».
Серозный отит
Подобное заболевание чаще встречается у детей дошкольного возраста (от 3 до 7 лет), реже – у подростков до 15 лет, и в единичных случаях – у взрослого человека. Подобная патология опасна скрытым течением, склонностью к переходу в хроническую форму и может закончиться потерей слуха, на поздних стадиях единственным способом терапии является хирургическое вмешательство.
Причины и механизм развития заболевания
Чтобы разобраться в схеме лечения среднего серозного отита и определить необходимость операции, вкратце остановимся на патогенезе этого заболевания.
В развитии воспаления подобного рода основную роль играет нарушение воздухообмена в евстахиевой трубе. В норме во время каждого глотательного движения приподнимается небная занавеска.
Таким образом выравнивается давление в структурах внутреннего уха.
Однако при обструкции евстахиевой трубы при различных острых и хронических заболеваниях носоглотки, этот процесс нарушается. Отсутствие вентиляции приводит к усиленному выделению экссудата, слизи.
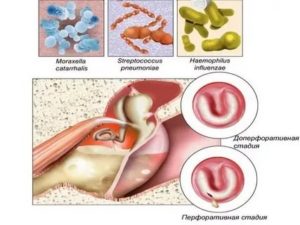
Кроме того, ухудшается работа факторов местного иммунитета. Это вызывает размножение патогенной микрофлоры и возможное присоединение бактериальной инфекции.
Так, в посеве серозной жидкости из полости среднего уха выявляют:
- пневмококки (Streptoccocus pneumoniae);
- гемофильную палочку (Haemophilus influaezae);
- моракселлу (Moraxella catarrhalis).
Не последнюю роль играют и вирусы. Чаще всего обнаруживают возбудителей гриппа, парагриппа, адено-, энтеро- и респираторно – сентициальные вирусы.
Но основным фактором, который провоцирует серозный отит среднего уха, является стойкое нарушение носового дыхания, которое, в отличие от обычного насморка, продолжается дольше 2 – 3 недель. Это аденоидит, синусит.
Часто с подобной проблемой сталкиваются дети и взрослые с анатомически обусловленной узостью носовых ходов.
Что происходит при серозном отите: стадии развития заболевания
Воспалительный процесс обычно продолжается длительное время, что сопровождается изменениями в реологии накопившегося экссудата и структуры клеточной стенки внутренних отделов органа слуха.
Так, в течении заболевания различают несколько стадий. Первая, острый средний серозный отит, возникает при резком нарушении вентиляции евстахиевой трубы.
Давление внутри нее нарастает, что приводит к накоплению экссудата.
На появление очага воспаления организм реагирует, «направляя» к нему лейкоциты и лимфоциты. Кроме того, отсутствие воздухообмена влечет и усиление работы желез. Средняя форма серозного отита начинается со второй (секреторной) стадии. Описанные выше процессы продолжаются, но изменяется структура эпителия. В нем появляется больше выделяющих слизь бокаловидных клеток.
Отит — Школа доктора КомаровскогоОтит среднего уха — причины, симптомы, лечениеНаружный отит. Как не оглохнуть
Третья стадия (мукозная) характеризуется изменением реологических свойств экссудата. Из-за скопления лейкоцитов и других белковых соединений он становится более вязким и густым. На этом этапе развитие заболевания «замирает» на 1 – 2 года. Затем начинается завершающая (фиброзная) стадия среднего серозного отита.
Слизистый эпителий перестает функционировать и замещается фиброзной тканью. В дегенеративные процессы вовлекаются также слуховые косточки и другие расположенные рядом структуры.
На данной стадии не только консервативное, но и хирургическое лечение серозного отита у детей и взрослых может не принести ожидаемого результата.
Клиническая картина серозного отита
Такие формы воспаления уха, как острый серозный, острый гнойный отиты непохожи по симптомам. В отличие от клинической картины бактериальной инфекции, накопление экссудата долгое время протекает без каких-либо признаков. Особенно подобные процессы незаметны у ребенка раннего возраста. Симптомами серозного отита служат:
- чувство заложенности, как будто в слуховой проход попала вода;
- снижение слуха;
- шум в ушах;
- при наклоне головы появляется ощущение оттока жидкости (плеск) и способность хорошо слышать на какое-то время восстанавливается.
Иногда возможно самостоятельное разрешение острого среднего серозного отита, в таких случаях из слухового прохода появляется прозрачное или мутное отделяемое. Размножение бактериальной микрофлоры сопровождается «классическими» симптомами воспаления уха. Это сильная боль, повышение температуры.
Консервативные методы терапии серозного отита
Метод лечения острого или хронического серозного отита определяют на основании результатов осмотра барабанной перепонки, наружного слухового прохода пациента. Также оценивают способность ребенка или взрослого воспринимать звуки разной громкости.
Для выявления сопутствующего заболевания носоглотки обязательна риноскопия (определяют возможное наличие и степень аденоидита), при подозрении на синусит – рентгенографию пазух носа.
Остановимся более подробно на методах консервативного лечения серозного отита у детей и взрослых.
Выжидательная тактика, продувание слуховых труб
Регулярное наблюдение и осмотр у ЛОР – врача рекомендуют при вялотекущем процессе, когда существует вероятность самостоятельного выздоровления.
На каждой консультации доктор оценивает слух, состояние барабанной перепонки и общее самочувствие пациента. Но многие специалисты являются противниками подобной тактики и рекомендуют другие способы лечения серозного отита.
Врачи предупреждают, что в таком случае либо сам больной либо родители ребенка несут ответственность за возможные последствия.
При продувании евстахиева труба, соединяющая среднее ухо и носоглотку, открывается за счет повышения давления в носовой полости. Иногда это достигается путем форсированного выдоха с закрытым ртом и носом. Также применяют продувание слуховых труб по Политцеру специальным баллоном. С его помощью поток воздуха через ноздри подается в ухо. Кроме того, прибегают к катетеризации слуховых труб.
Медикаментозная терапия
Как отмечают доктора, лечение среднего серозного отита при помощи различных капель или таблеток неэффективно и носит лишь симптоматический характер.
Выраженный противовоспалительный эффект оказывают препараты на основе глюкокортикоидов. Их системное применение нецелесообразно из-за высокого риска различных осложнений.
Поэтому прописывают капли в уши, которые содержат стероидные гормоны. Это:
Дозировка составляет по 3 – 4 капли в каждое ухо 2 – 3 раза в день. При соблюдении инструкции по применению этих риск влияния на организм в целом отсутствует. При бактериальной инфекции прописывают антибиотики пенициллинового ряда. Чтобы снять отек, необходимы антигистаминные средства. Заложенность носа устраняют сосудосуживающими каплями.
Хирургическое лечение серозного отита
Из хирургических методов лечения острого серозного отита чаще всего пациентам предлагают миринготомию. Ее также называют парацентезом или тимпанотомией.
Во время операции врач специальной иглой с копьевидным лезвием на конце делает разрез на барабанной перепонке длиной в несколько миллиметров.
Эта же процедура позволяет вводить в полость уха различные антисептические лекарственные препараты. В современных клиниках манипуляцию осуществляют при помощи лазера.
Другим вариантом лечения острого среднего серозного отита является шунтирование.
Часто этот метод также применяется при повторном образовании избыточного экссудата или при отсутствии эффекта от проведенной ранее миринготомии.В барабанную перепонку устанавливают вентиляционные трубки для восстановления давления и улучшения оттока скопившейся жидкости. Также через этот дренаж вводят растворы дл промывания полости.
Общие рекомендации
Серозный отит – это заболевание, возникающее при появлении препятствия для нормального воздухообмена. Поэтому перед началом медикаментозного или хирургического лечения необходимо устранить именно эту причину. При аденоидите второй, а тем более третьей степени, показана аденоидэктомия.
В некоторых случаях этой операции достаточно для полного восстановления слуха и нормального функционирования структур барабанной полости. Взрослым может потребоваться радикальное хирургическое вмешательство на среднем ухе.
По общепринятым стандартам ВОЗ при подозрении на потерю слуха рекомендуют наблюдение у ЛОРа в течение трех месяцев. Если ситуация не улучшается, а тем более усугубляется, предлагают на выбор хирургическое или медикаментозное лечение.
В тяжелом случае показана тимпанотомия с установлением шунтов, их убирают через полгода. Контроль результата осуществляется через 2 недели после удаления, а затем через месяц.
Таким образом серозный отит у детей лечится практически во всех европейских странах.
Нетрадиционные методы терапии
Для улучшения кровообращения в полости барабанной перепонки и устранения воспалительного процесса рекомендуют ежедневно делать простой комплекс упражнений, который будет полезен как для ребенка, так и для взрослого.
Выполнять его следует сразу после пробуждения. Указательными пальцами плотно закройте слуховые проходы ушей, затем резко их вытащите. Движение повторить 10 – 20 раз. Потом столько же раз крепко приложите ладони к ушным раковинам и быстро уберите руки.
Повторять также 10 – 20 раз.
Потом помассируйте все ухо круговыми движениями по часовой стрелке на протяжении 1 – 2 минут. Подергайте пальцами за мочку, верхнюю часть ушной раковины. Затем несколько раз нажмите на козелок. В лечении среднего серозного отита у детей и взрослых также помогут и лекарственные растения:
- измельчить в порошок высушенные листья гинкго двулопастного, принимать по 200 мг дважды в день, запивая большим количеством теплой воды в течение двух месяцев;
- сушат в тени корневище аира, растирают его и принимают три раза в день по 1 чайной ложке;
- ежедневно съедать 1 ч.л. порошка морской капусты, кусочек корня солодки (приблизительно размером с фасоль) и 5 г живицы сосны (ее можно заменить двумя листами алоэ, перетертых с медом);
- взять стеклянную емкость объемом 100 мл, насыпать до половины ягоды можжевельника и залить доверху водкой. Настаивать три недели в темном прохладном месте, взбалтывая один раз в три дня. Капать по 3 капли в каждое ухо;
- добавить в стакан горячего молока 1 ч.л. березового дегтя, принимать такой напиток трижды в сутки между приемами пищи в течение полутора месяцев;
- столовую ложку лукового сока смешать 3 ст.л. растопленного гусиного жира, капать в слуховой проход три раза в день на протяжении 2 недель, при помощи этого рецепта можно вылечить острый серозный отит у ребенка.
Для профилактики заболевания важно укрепление иммунной системы. Для этого рекомендуют пить смесь соков в такой пропорции: 6 частей морковного, 3 части свекольного и 4 части огуречного. Также полезно (при отсутствии аллергии) съедать в день четверть лимона с кожурой. Большое значение имеет регулярная санация носоглотки. Советуют полоскать горло настойкой или отваром календулы, ромашки.
Источник: https://kakiebolezni.ru/otolaringologiya/otit/seroznyj-otit.html
Острый отит среднего уха
Рассказывает Анна Махова,
оториноларинголог, врач высшей категории
Серозный отит — воспалительный процесс, который протекает в среднем ухе, за барабанной перепонкой. В барабанной полости накапливается жидкость. Это так называемый начальный отит, который в дальнейшем может перейти в гнойный отит. Гной может выйти через барабанную перепонку, и разовьется уже следующая стадия заболевания.
Серозный отит – одна из наиболее часто встречающихся ЛОР-патологий у детей. Чаще всего возникает в дошкольном возрасте – до 6-7 лет.
Причины развития заболевания
причина развития серозного отита – это насморк, который может быть связан как с наличием вирусной инфекции, так и с аденоидами (у детей).
Так как органы слуха напрямую связаны с носоглоткой, евстахиева труба (которая соединяет полость среднего уха с глоткой) при насморке может переполниться слизистыми выделениями и перестать выполнять свои функции.
Жидкость в этом случае накапливается в полости среднего уха, не может выйти естественным путем и становится причиной воспаления.Ещё одна причина – патология непосредственно евстахиевой трубы. Нарушения прохождения воздуха в евстахиевой трубе часто сопровождаются развитием и размножением патогенной микрофлоры.
Признаки серозного отита
Заложенность или боль в ухе.
Серозный отит у детей развивается достаточно остро и быстро. Обычно это происходит ночью, ребенок плачет, показывает на больное ухо. Такие симптомы — повод для незамедлительного обращения к педиатру или оториноларингологу.
Можно ли самостоятельно начинать применять ушные капли?
Если у ребенка заболело ухо, и из него ничего не вытекает, можно закапать капли с анальгизирующим и анестезирующим действием. Но лучше как можно быстрее показать ребенка врачу. При необходимости можно дать обезболивающее – Ибупрофен или Парацетамол.
Что нельзя делать при серозном отите
При серозном отите нельзя прогревать ухо (синими лампами, вареными яйцами и пр.), делать компрессы. Прогревание может быть эффективно только на начальной стадии, до 1 суток, но эту стадию крайне редко удается «поймать».
Что происходит при серозном отите: стадии развития заболевания
Начальная стадия. Не сопровождается симптоматикой. Нарушается проходимость слуховой (евстахиевой) трубы. У детей происходит бессимптомно, сразу диагностируется вторая стадия, острая боль.
Вторая стадия. Через 4-7 дней. Появляется заложенность в ухе, боль.
Третья стадия. Появляется жидкость за барабанной перепонкой. Она начинает сильнее давить на перепонку и вызывать более выраженные болевые ощущения.
Четвертая стадия. Если лечение не назначено, жидкость может переходить в гной, который обладает более выраженным воспалительным эффектом. У детей иногда встречаются внутричерепные осложнения, такие как менингит, абсцесс мозга.
Диагностика
Диагностировать серозный отит может врач общей практики, педиатр, оториноларинголог при осмотре с помощью отоскопии.
ЛОР-врачи проводят тимпанометрию – измерение давления за барабанной перепонкой. Пациент слышит в ухе некий звук, а врач получает информацию о наличии жидкости в полости среднего уха и о её характере при наличии. Чаще всего это исследование применяется у детей. У взрослых зачастую жидкость видно при визуальном осмотре.
Лечение серозного отита у детей и взрослых
У детей развитие заболевания протекает очень быстро, поэтому при возникновении боли в ухе ребенка обязательно незамедлительно показывать врачу – педиатру или оториноларингологу.
Детям до 1 года при серозном отите обязательно назначается антибактериальная терапия (антибиотики) вне зависимости от того, присутствует ли интоксикация, высокая температура или нарушения в показателях клинического анализа крови. Это связанно с особенностями анатомии ребенка, со скоростью протекания воспалительного процесса, который в течение часа может перейти в другую стадию.
Отиты у взрослых не всегда требуют терапии с помощью антибиотиков. Серозный (катаральный) отит у взрослых может быть вылечен с помощью ушных и назальных капель. В период заболевания не рекомендуются перелеты из-за перепадов давления, которые могут негативно повлиять на состояние барабанной перепонки.
В зависимости от стадии отита и возраста пациента лечение может быть консервативным (медикаментозным) и хирургическим.
Медикаментозное лечение включает:
- лечение носоглотки, чтобы разгрузить слуховую трубу, снять отек;
- иногда назначаются местные капли в ухо;
- если назначается антибактериальная терапия, в ушных каплях обычно уже нет необходимости;
- можно добавить гимнастику для слуховой трубы, жевание жевательной резинки, продувание т.д.
Если эффективность консервативного лечения у ребенка отсутствует, а именно, сохраняется интоксикация, болевой синдром, остается жидкость в ухе, применяется хирургическое лечение.
У детей наличие жидкости мы можем наблюдать и консервативно лечить в течение 1-1,5 месяцев. За это время жидкость не загустеет и не будет препятствовать движению слуховых косточек, которые находятся в ухе.
Операция заключается в проколе барабанной перепонки под микроскопом и установке дренажа – шунта, трубочки. Они силиконовые и позволяют добиться оттока жидкости из среднего уха.
Суть лечения в том, чтобы в полости уха появился воздух, и у ребенка не было снижения слуха. Трубочки находятся в ухе в течение разных промежутков времени времени – от одного месяца до года, и даже дольше.Иногда они выпадают сами, когда уходит воспаление и функция уха восстанавливается. Либо мы их вынимаем через некоторое время самостоятельно.
Серозный отит у детей и его лечение: потрясающий способ
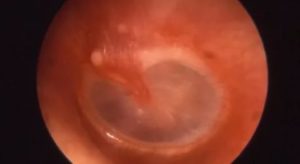
Серозный отит – заболевание среднего уха, характеризующееся сосредоточением серозно-слизистого экссудата в барабанной перепонке. Воспалительный процесс протекает вяло, практически бессимптомно. У больных отмечается понижение слуха, чувство заложенности в слуховом проходе.
Серозный отит – это заболевание, характеризующееся скапливанием в полости уха серозной жидкости
Встречается во всех возрастных группах, но чаще страдают дети. Согласно статистике, 90% малышей до трехлетнего возраста перенесли воспаление в ухе. Апогей заболеваемости приходится от 6–18 месяцев. В этом возрасте болезнь не диагностируют до тех пор, пока не подключается вторичная инфекция. Дети постарше жалуются на давление и неприятные ощущения в ухе.
Вентиляция слухового прохода осуществляется 3–4 р./минуту, когда слуховая труба открыта. При нарушении этой функции, давление в проходе понижается, что создает условия для скопления серозного выпота и снижения слуха.
Признаки отита
Несмотря на то, что симптомы среднего отита у детей выражены слабо, заболевание определяют по следующим признакам:
- жалобы на заложенность и давление в ухе;
- ослабление слуха.
У малышей отит такого характера выявить сложно. Симптомы проявляются, когда подключается вторичная инфекция и болезнь начинает прогрессировать.
При осмотре у отоларинголога выявляют желтоватую жидкость, частичную неподвижность мембраны. В запущенных случаях на тимпанической пленке появляются белые пятна, она утолщается и втягивается.
Резкое нарушение подвижности мембраны, повышение вязкости экссудата приводит к «склеенному уху».
Важно! При длительном нарушении секреторной функции возможны осложнения после отита у детей в виде поражения вестибулярного аппарата или тугоухости.
Для подтверждения диагноза назначают тимпанометрию, которая выявляет неподатливость мембраны. Взрослым проводят дополнительно осмотр носоглотки, чтобы исключить наличие злокачественных новообразований.
Причины заболевания
Медики выделяют несколько факторов, провоцирующих воспаление среднего уха:
- аллергия различной этиологии;
- инфекция в носоглотке;
- новообразования;
- гипертрофия аденоидов;
- обструктивные перемены в слуховом отверстии;
- атопический дерматит;
- недостаточность секреторных IgA;
- увеличение секреторных образований.
Причина серозного отита — болезнетворный микроорганизмы
Как показали исследования, у 80% пациентов выздоровление наступает после устранения аллергена. У детей до 2-х лет это может быть пищевая аллергия на молоко. Частые простудные заболевания, особенно затяжной насморк, провоцируют развитие отита.
Острая форма серозного отита
Средний острый серозный отит развивается при попадании микроорганизмов через слуховое отверстие из носоглотки или носа в результате обострения воспалительного процесса. Защитная функция слизистой нарушается, и микроорганизмы проникают в среднее ухо.
Обычно заболевание проходит без признаков серьезного воспаления, но иногда воспалительный процесс проходит достаточно бурно, вызывая тяжелую реакцию организма. В любом случае болезнь оставляет после себя спаечные образования, которые сопровождаются тугоухостью. При хронической форме возможны более серьезные осложнения.
Медики отмечают, что в последнее время заболевание носит вялотекущий характер на начальных стадиях. Отит у ребенка грудного возраста часто проходит бессимптомно.
При обострении малыш капризничает, прикрывает больное ухо рукой, не может уснуть, отказывается от груди. В детском возрасте возможны рецидивы. Симптомы острого среднего отита зависят от формы воспалительного процесса.
Основными признаками при слабом течении болезни являются:
- снижение слуха;
- в барабанной области наблюдается скопление тягучего секрета янтарно – желтого цвета.
При тяжелом воспалительном процессе симптомы отита у ребенка проявляются в более выраженной форме:
- повышенная температура тела;
- сильные болевые ощущения в ухе, отдающие в голову, зубы;
- рвота.
Начальная стадия острого отита длится от двух часов до двух суток. Постепенно количество экссудата сокращается. Серозная жидкость становится вязкой и приобретает гнойный характер. Фаза длится до 7 дней.
Воспаление может затрагивать не только среднее ухо, но и надкостницу. В запущенных случаях возможно распространение инфекции в черепную коробку, что приводит к внутричерепным осложнениям.
Лечение серозного отита у детей и взрослых
Терапия носит комплексный характер, зависит от формы течения и причины заболевания. Своевременное обращение к ЛОРу, назначение правильного лечения устраняют неприятные проявления, и повышает шанс на полное выздоровление без последствий. В случае самолечения заболевание может вызвать развитие отоантрита. Для быстрейшего выздоровления рекомендуется
- увлажнить воздух в помещении с помощью увлажнителя;
- уменьшить риск попадания влаги в ухо;
- устранить аллергены.
Лечение отита у детей, вызванного аллергической реакцией, начинают с приема антигистаминных препаратов. Дополнительно назначают сосудодосуживающие средства в нос, которые уменьшают отечность слизистой: Санорин, Нафтизин, Тизин.
Лечение серозного отита
Чтобы предупредить распространение инфекции в барабанную полость, больному не рекомендуется слишком сильно высмаркиваться. Слизь удаляют поочередно из каждой ноздри, не прикладывая чрезмерных усилий.
Если в носоглотке присутствуют воспалительные изменения, проводится катетеризация слухового прохода. Для этого в углубление в ухе вставляется специальная трубка, по которой вводится 0,1% дексаметазона или адреналина.
Выздоровление наступает через несколько дней, при условии удаления инфекции из носоглотки, околоносовых пазух. В случае если ребенок плохо слышит после отита, проводится продувание ушей по методу Вальсальвы или Политцера.
Важно! Процедура не проводится при ринорее или простудном заболевании, которое провоцирует воспаление носоглотки.При появлении гнойных выделений, повышении температуры, ухудшении состояния, лечение острого среднего отита у детей проводят с антибиотиками. В этом случае назначают:
- Эритромицин;
- Ампицилин;
- Цефаклор.
Подходящее средство подбирают с учетом аллергологической чувствительности. Лечение острого отита у взрослых зависит от разновидности инфекции, которая вызвала воспаление. В тяжелых случаях возможен одновременный прием нескольких антибиотиков. При повторных проявлениях отита, выписывают Эритромицин детям в качестве профилактики.
Следует учесть, что антибактериальные средства назначают с осторожностью для людей пожилого возраста. Особенно нежелательно принимать лекарства при беременности.
Однако многочисленные исследования показали, что некоторые антибиотики, хотя и действуют на микроорганизмы медленнее других препаратов, но более безопасны и приостанавливают действие бактерий.
Поэтому при необходимости назначают Эритромицин при беременности. Дополнительно больному назначают физиотерапевтические процедуры:
- УВЧ;
- пневмомассаж барабанной перепонки;
- УФО;
- лазеротерапию.
Если консервативная терапия не эффективна, рекомендуется хирургическое вмешательство.
Операция необходима при увеличенных аденоидах, когда не происходит восстановление функции слуха, экссудат не рассасывается.
При своевременном обращении к врачу и назначении правильного лечения, выздоровление наступает достаточно быстро с полной ликвидацией воспалительного процесса и восстановлением слуха.
Источник: http://nasmorkoff.ru/ear/seroznyj-otit-u-detej-i-ego-lechenie-potryasayushhij-sposob/