Как определить пневмонию без рентгена
Как распознать воспаление легких — план диагностики
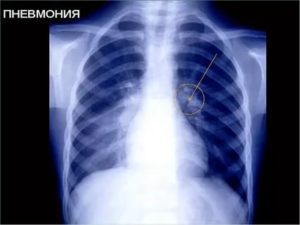
Чтобы найти ответ, как распознать пневмонию, предлагаем читателям ознакомиться с диагностическими алгоритмами, которые использует пульмонология для выявления заболевания. Они основаны на осмотре пациента, результатах клинико-диагностических методов исследования и лабораторных анализах.
Для постановки диагноза врачу необходимо:
- Подтвердить, что внутрилегочная патология – это действительно воспаление;
- Выявить причины заболевания;
- Определить степень тяжести патологии.
Лабораторные и инструментальные методы
Для выявления воспаления легких применяются следующие методы диагностики пневмонии:
- Общий анализ крови с определением содержания лейкоцитов;
- Биохимический анализ крови на выявление С-реактивного белка, уровня глюкозы и печеночных ферментов (АЛТ, АСТ);
- Взятие и исследование мокроты по Грамму на определение чувствительности возбудителя к антибиотикам;
- Микробиологическое исследование крови на выявление анаэробных и аэробных микроорганизмов;
- Серологические тесты при подозрении на атипичные пневмонии: легионелла, хламидии, микоплазма;
- Перкуссия – простукивание границ легочных полей, которые уплотняются при воспалительных процессах в легочной ткани;
- Определение концентрации газов в артериальной крови у больных с признаками дыхательной недостаточности;
- Бронхоскопия мокроты с использованием бронхоальвеолярного лаважа и защищенной «браш-биопсии». Применяется при неэффективности лечения у людей со сниженными функциями иммунной системы.
Как выявить болезнь по клинической картине
Первоначально признаки воспалительных изменений в легочной ткани можно предположить на основе анализа клинической картины заболевания у пациента. Чтобы диагностировать патологию, необходимо выявить 2 из 4 нижеперечисленных признаков:
- Повышение концентрации лейкоцитов в анализе крови более 10 на 10*8 на литр;
- Кашель с выделением мокроты;
- Лихорадка вначале заболевания с температурой более 38 градусов;
- Одышка и затруднение дыхания.
Для студентов медицинских ВУЗов существуют простые рекомендации, как распознать пневмонию или бронхит (воспалительные изменения в бронхах) при первичном осмотре пациента:
- Вначале необходимо собрать анамнез, в котором зафиксировать информацию о переохлаждении, перенесенных недавно простудных заболеваниях;
- Затем осмотреть носогубный треугольник и состояние грудной клетки. Если прослеживается синюшность кожных покровов или западение межреберных промежутков, высока вероятность воспаления легких.
Перкуссия и аускультация в процессе диагностического обследования
С помощью пальцев руки глухими ударами по грудной клетке устанавливается область расположения легочных полей, а также воздушность ткани. Чтобы диагностировать бронхит или пневмонию при использовании этого метода диагностики, необходимо знать характеристики перкуторного звука, которые существуют у человека в норме
Следующий этап плана диагностики – аускультация. Она предполагает «выслушивание» дыхания с помощью специального медицинского прибора – фонендоскопа. При пневмонии аускультация позволяет выявить следующие симптомы:
- Влажные, звучные мелкопузырчатые хрипы. Они появляются из-за скопления экссудата в просвете альвеол. Диагностическое значение данного симптома возрастает при наличии одновременно нескольких признаков утолщения легочной ткани (бронхофония, ослабление звука);
- Сухие, распространенные хрипы разного калибра свидетельствуют о хроническом бронхите;
- Отсутствие хрипов свидетельствует о том, что воспалительных изменений стенки бронхов и альвеол не имеется.
Вышеперечисленные аускультативные критерии работают только при поражении нескольких альвеол одновременно. Если у человека очаговая пневмония, аускультация может не выявить патологических симптомов. Перкуссия и аускультация – ведущие методы диагностики заболевания у детей, так как рентгенодиагностику органов грудной клетки для них врачи назначают только в крайних случаях.
У взрослых стандартная диагностика воспаления легких всегда опирается не только на результаты клинической картины, но и на данные рентгенографии органов грудной клетки.
План обследования легких у пульмонологов
В практике пульмонологов встречаются случаи, когда результаты внешнего осмотра пациента свидетельствуют о подозрении на пневмонию, а рентгеновский снимок не подтверждает такую информацию.
Рентгенологическое обследование легких не выявляет мелкую инфильтрацию легочной ткани, которая наблюдается при начале патологического процесса.
Причины рентген негативной картины пневмоний:
- Множество наложений и артефактов (инородных теней), которые затрудняют интерпретацию картины;
- Обезвоживание организма, снижающее интенсивность теней на снимке легких;
- Низкий практический уровень рентгенолога.
Томограммы лёгких проводят при подозрении на связь патологического процесса с корнями легких. Методика предполагает получение послойного изображения органов грудной клетки на определенных уровнях (наиболее часто срез выполняется на уровне корней). Она помогает понять связь патологического образования с анатомическими структурами.
Бактериологическая диагностика воспалительных инфильтратов
Бактериологическая диагностика воспалительных инфильтратов в легочной ткани предполагает выявление возбудителя заболевания путем посева на питательные среды. В последующем при росте колоний можно будет определить их чувствительность к антибиотикам, чтобы проводить направленное лечение.
Для бактериологического исследования собирается мокрота и смывы из слизистых верхних дыхательных путей. Затем в лаборатории материал помещается на специальные питательные среды.
Ожидать роста колоний можно через 2 недели, что существенно ограничивается применение метода.
Если диагностировать болезнь лишь с помощью бактериального метода, пациент погибнет, так как классическая очаговая пневмония в среднем вылечивается при использовании антибиотиков широкого спектра действия в течение 10 дней. Вследствие этого тест на чувствительность возбудителей к антибиотикам при пневмонии утрачивает смысл.Его рациональность незаменима при длительно текущих воспалительных процессах в легочной ткани. Тест на выявление чувствительности микроорганизмов к антибактериальным препаратам всегда проводится при туберкулезе.
Способы лучевой диагностики
Рентгенологические методы являются основой для определения пневмонии на ранних стадиях у взрослых и последующего динамического наблюдения за состоянием их дыхательной системы в процессе лечения.
У детей лучевая диагностика проводится только в крайних случаях. Она позволяет обнаружить экссудативный плеврит (скопление жидкости в плевральной полости), хотя его можно выявить также применением ультразвука.
Как определить пневмонию рентгеновскими методами:
- Обзорная рентгенография органов грудной клетки (ОГК) в прямой и боковой проекциях;
- Компьютерная томография легких выполняется при низкой интенсивности рентген снимка легких или необходимости дифференцировки между различными формами патологии дыхательных путей. Такая диагностика рациональна при неэффективности консервативной терапии патологии.
Ультразвуковое обследование плевральной полости применяется для диагностики плевритов (воспаление плевральных листков).
Что показывает рентгеновский снимок легких
Рентгеновская диагностика позволяет выявить следующие изменения:
- Определить увеличение лимфоузлов средостения;
- Выявить дополнительные тени;
- Оценить причину деформации корней и легочного рисунка;
- Обнаружить прикорневую инфильтрацию.
Компьютерная томография дает более подробную информацию, но она сопровождается высокой лучевой нагрузкой на пациента, поэтому применяется в основном для изучения состояния легочной ткани при пневмониях, которые не лечатся антибактериальными препаратами.
Изменения на рентгенограмме при воспалении легких прослеживаются обычно к 3 дню заболевания. Раньше этого срока можно выявить только усиление легочного рисунка, но оно встречается при множестве заболеваний, поэтому не является специфичным для пневмонии.
Динамическая рентгеновская диагностика пациента в процессе лечения позволяет оценить эффективность терапии. К примеру, если на протяжении недели инфильтративное затемнение не исчезает, можно предположить грибковое или вирусное поражение ткани.
Рентген снимок обычно повторяют через месяц после лечения, что позволяет исключить раковую природу инфильтрата, а также оценить успешность консервативной терапии заболевания.
Вышеперечисленные критерии позволяют пульмонологам узнать о состоянии легочной ткани и определить правильную тактику лечения заболевания.
Рентгенологическая диагностика у детей
Рентгенологическая диагностика пневмоний базируется на выявлении следующих особенностей легочных полей на снимке:
- Наличие очаговых, долевых или сегментарных затемнений;
- Деформация легочного рисунка;
- Усиление корней легких за счет лимфаденита (при вирусном поражении);
- Плевральные изменения (воспалительные изменения плеврального листка);
- Скопление жидкости в реберно-диафрагмальном синусе (при экссудации).
Несмотря на высокую достоверность рентгенологической диагностики заболевания, она не является совершенной. Ее применение у детей ограничено высокой лучевой нагрузкой и низким коэффициентом полезного действия. В молодом возрасте крупные инфильтративные очаги появляются редко, а тени до 2 мм на снимках отображаются плохо.
На рентгенограмме лёгких бронхит вообще не визуализируется. У детей о его наличии по снимкам вообще говорить невозможно, так как деформации легочного рисунка (косвенный признак бронхиальных воспалительных изменений) у них не прослеживается. Клиническая картина болезни в юном возрасте обусловлена множественными мелкими инфильтратами в нескольких альвеолах.
Как на рентгене ОГК выявляется атипичная пневмония
Типичные пневмонии локализуются преимущественно в нижних долях обоих легких. Это связано с тем, что данные отделы богаты сосудами и кислородом, который необходим для жизнедеятельности большинства возбудителей заболевания (аэробных микроорганизмов). Анаэробные бактерии поражают преимущественно верхние отделы легких (к примеру, туберкулез).
Возбудители атипичных пневмоний (хламидии, легионеллы, микоплазмы) являются аэробными, поэтому также поражают нижние доли легких. Вследствие этого по рентгенологическим данным сложно отличить их от инфильтративных очагов, обусловленных типичными бактериальными инфекциями – стрептококковой, стафилококковой и пневмококковой.
У детей атипичные пневмонии характеризуются быстрым прогрессированием, поэтому требуется не только аускультация, перкуссия, выполнение клинико-инструментальных методов, но и бактериологическая диагностика.
Общий план обследования пациента
Существует план обследования заболевания, позволяющий врачам с высокой степенью достоверности определить патологию (бронхит и пневмонию):
- На начальном этапе необходимо провести осмотр и аускультацию пациента.
Типичные симптомы пневмонии при аускультации: укорочение звука над областью локализации воспалительного инфильтрата, бронхиальное дыхание, мелкопузырчатые хрипы, инспираторная крепитация (специфический звук в момент выдоха).
- При наличии признаков воспалительного изменения в легочной ткани назначается общий анализ крови и рентгенография органов грудной клетки.
В общем анализе крови при бактериальном воспалении в легких выявляется увеличение лейкоцитов, повышение количества сегментоядерных или палочковидных форм (при наличии интоксикационного синдрома).
При повышении температуры и наличии влажных хрипов в проекции легочных полей пациент отправляется в первую очередь на рентгенографическое обследование легких, а затем ему выполняются другие клинико-диагностические методы.
- Микробиологическая диагностика проводится при отсутствии эффекта от консервативной терапии антибактериальными препаратами широкого спектра действия в течение первой недели после выявления патологического процесса;
- Для анализа на возбудители собирают мокроту до начала антибиотикотерапии.
Бактериоскопическая диагностика мазка, окрашенного по Грамму, в настоящий момент подвергается дискуссиям, так как в нем кроме возбудителей воспаления в легких обнаруживаются микроорганизмы, присутствующие на слизистой оболочке верхних дыхательных путей.
В пульмонологическом стационаре всем пациентам рекомендовано бактериологическое исследование крови. Достоверность данного метода составляет только 11%, но при наличии воспалительного процесса в легочной ткани, он помогает скорректировать лечение в условиях стационара.
- Серологические тесты не помогают в терапии пневмоний, но имеют большее значение для анализа вероятности появления повторных рецидивов. При них обнаруживают высокое количество иммуноглобулинов в крови, что отражает состояние иммунной системы у детей и взрослых;
- Существуют экспресс методы выявления микроорганизмов в моче. С их помощью можно обнаружить Legionella pneumophila, которая часто приводит к гибели пациента с воспалением легких;
- Биохимический анализ крови при пневмонии назначается для оценки степени тяжести патологического процесса. Он позволяет также узнать о сопутствующей патологии, которая может затруднять терапию заболевания;
- Согласно европейским рекомендациям по лечению пневмоний от 2005 года, при воспалительных изменениях в легких следует определять уровень С-реактивного белка, который отражает прогноз болезни;
- Дополнительная диагностика с помощью ультразвука помогает выявить экссудат в плевральной полости, который появляется при осложнениях заболеваниях.
Отвечая на вопрос, как распознать пневмонию у детей и взрослых на основе вышеприведенной информации, очевидно, что медицина располагает богатым арсеналом средств для своевременной диагностики заболевания. Тем не менее, очень важно, чтобы пациент своевременно обратился к лечащему врачу. Только так можно предотвратить грозные осложнения патологии.
Источник: https://pneumonija.com/inflammation/diagnostika/kak-opredelit-diagnostirovat.html
Диагностика пневмонии — как обнаружить воспаление легких, симптомы и признаки — Стоп Простуда
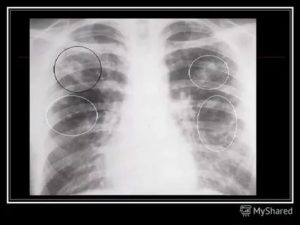
Несмотря на современные научные достижения в области медицины, пневмония остается одним из самых опасных заболеваний. Высокая летальность при данной болезни отмечается у маленьких детей — до двух лет и у пожилых людей — старше 65-70 лет.
Но уметь вовремя поднимать тревогу, знать, как определить воспаление лёгких, необходимо каждому человеку, потому что ситуация из умеренно-тяжелой может в любой момент перейти в критическую стадию, когда счет пойдет на часы, а подобрать эффективное лекарство будет не так просто.
Что такое пневмония?
Воспаление лёгких, или пневмония, — это воспаление легочных тканей в результате проникновения в клетки органа болезнетворных бактерий, штаммов вирусов. Реже встречаются формы, вызываемые протозойными инфекциями — простейшими, спорами плесневых грибов.
Реакцией на проникновение возбудителей становится симптомокомплекс, характерный для воспаления лёгких. Человеку без медицинского образования может быть трудно отличить заболевание от плеврита, бронхита, поэтому окончательный диагноз должен ставить опытный специалист.
Причины развития воспаления лёгких
С банальными инфекциями верхних дыхательных путей сталкивается каждый ребёнок и взрослый, практически ежегодно. Однако в протекании обычных простуд кроется риск развития осложнений. Воспаление лёгких может развиваться по следующим причинам.
- Осложнение острых респираторных вирусных инфекций. По какой-либо причине иммунитет человека оказывается неспособен победить вирус, и тот «спускается» ниже по дыхательным путям. Зачастую «цепочка» начинается с ангины или ринита, далее переходит в фарингит, затем наступает черед бронхита, и только после этого воспаляется легочная ткань.
- Заражение характерными возбудителями — чаще всего это бактерии из рода Streptococcus pneumoniaе. Заболевание может передаваться воздушно-капельным, бытовым путем.
- Присоединение бактериальной инфекции на фоне вирусной. В этом случае пневмония развивается через несколько дней после перенесенного ОРВИ или ангины. Вторичная инфекция особенно опасна для людей с изначально ослабленным иммунитетом.
- Застойная пневмония. Характерна для лежачих больных. Специфическая группа риска — старики, перенесшие перелом шейки бедра, и другие люди, вынужденно находящиеся в одной позе долгое время. Отсутствие должной вентиляции в лёгких способствует развитию патогенной микрофлоры.
- Поражение больничными инфекциями. Этот вид пневмонии признан наиболее опасным, поскольку возбудители, как правило, являются суперинфекцией, плохо поддаются лечению антибиотиками.
Необходимо помнить, что вне зависимости от вида болезнь относится к тяжелым. Первые признаки могут начать проявляться уже спустя несколько суток после заражения, а иногда заболевание развивается в течение более долгого времени. Чтобы избежать тяжелых последствий, надо принимать меры и знать симптомы воспаления лёгких.
Классификация пневмонии
Классификация видов болезни используется докторами для того, чтобы определять источник инфекции, возбудителя, способ развития и степень поражения ткани легкого. Важными данными становятся характер протекания, сопутствующие осложнения. Тяжесть болезни влияет на выбор методов лечения, прогноз для конкретного больного.
Все вместе позволяет врачам наиболее эффективно подходить к терапии каждого конкретного случая заболевания воспалением лёгких.
На основе эпидемиологических данных
Данная классификация необходима для определения источника инфекции. Эти данные важны с точки зрения возможной резистентности возбудителя болезни к лекарственным препаратам. Классификация на основе эпидемиологических данных указывает следующие виды воспаления лёгких.
- Внегоспитальные инфекции — возникают за пределами больницы. Врачами признаются, как правило, за относительно «легкие» случаи.
- Внутригоспитальные инфекции. Опасны тем, что возбудитель практически всегда является суперинфекцией. Такие бактерии нечувствительны к обычным антибиотикам, поскольку штаммы развивают защиту против основных действующих веществ. Современные направления медицинской науки предлагают использование бактериофагов.
- Спровоцированные иммунодефицитными состояниями. В группах риска по развитию пневмонии у взрослых — лежачие больные, ВИЧ-инфицированные, пациенты с онкологическими диагнозами. Пневмонии при иммунодефицитном состоянии всегда подразумевают осторожный прогноз.
- Атипичные пневмонии. Протекают с измененной клинической картиной, спровоцированы недостаточно изученными возбудителями.
По возбудителю
Выявление типа возбудителя влияет на выбор лекарственных препаратов. Выделяют следующие типы инфекций:
- бактериальная — наиболее распространенный тип;
- вирусная;
- грибковая;
- протозойная;
- смешанные.
По механизму развития
Источник появления болезни позволяет определиться со стратегией лечения. Выявляют такие формы развития:
- первичные — самостоятельное заболевание;
- вторичные — появляются на фоне других болезней;
- посттравматические — вызываются механическим поражением легочной ткани и вторичной инфекцией;
- постоперационные;
- пневмонии после инфаркта — развиваются из-за частичного нарушения проходимости легочных вен.
По степени вовлеченности легочной ткани
Уровень поражения ткани влияет на стратегию вмешательства и на прогноз. Бывают такие степени:
- одностороннее воспаление;
- двустороннее;
- тотальное поражение — включает прикорневые формы, крупозные, сегментарные.
По характеру протекания
| Острые | Возникают спонтанно, излечиваются в среднем за 10-14 дней. |
| Острые затяжные | Болезненное состояние сохраняется от 20 дней и более. |
| Хронические | Постоянно рецидивирующие, плохо поддающиеся лечению. |
С учетом осложнений
| Простые | Протекают без осложнений |
| Осложненные | Могут осложняться плевритом, отеками, токсическим шоком, вызванным жизнедеятельностью бактерий, абсцессами, миокардитом. |
По тяжести течения
| Легкая | Средняя | Тяжелая |
| Интоксикация не выражена, пациент сохраняет сознание, температура не превышает 38,5 °С. Тахикардия менее 90 ударов/мин. На рентгене небольшой очаг. | Пациент в сознании, но ослаблен, повышена потливость, температура до 39,5 °С. ЧСС — до 100 ударов/мин. Рентген выявляет инфильтрацию. | Пациент частично или полностью обездвижен, лихорадка превышает 40 °С, спутанность сознания, одышка в состоянии покоя, сильная тахикардия. Рентген демонстрирует развитие обширных осложнений. |
Симптомы заболевания
Воспаление легких симптомы демонстрирует разные, но всё вместе они складываются в определенную клиническую картину. Некоторые из них общие, другие — зависят от конкретного течения заболевания. Пациенту или его родственника следует обратить внимание на следующие проявления.
- Высокая температура, которая плохо поддается действию жаропонижающих средств.
- Потливость, одышка даже в состоянии покоя. Слабость, иногда — спутанность сознания, этот симптом указывает на тяжелое двустороннее или крупозное поражение лёгких.
- Кашель — может быть сухим или с мокротой. При очаговой пневмонии мокрота зеленоватого оттенка, имеет запах гноя. Для крупозной пневмонии характерно выделение окрашенной в кровянистый цвет слизи, это один из важных симптомов опасного состояния. Кашель не приносит облегчения.
- Боль в грудине при дыхании, особенно при физических нагрузках.
- Крупозная пневмония сопровождается тяжелой интоксикацией, поэтому наблюдаются высыпания в районе носогубного треугольника.
Без специального грамотного лечения состояние пациента будет ухудшаться. Народные методы не являются действенными при этом серьезном заболевании, поэтому необходимо обращаться к помощи врача. При тяжелых состояниях рекомендовано вызывать скорую помощь.
Методы диагностики
Правильная постановка диагноза включает не только выявление патологического процесса, протекающего в лёгких, но и уточнение дополнительных деталей. Учитывается возбудитель, степень тяжести и другие данные, которые помогают определиться с назначением препаратов и дополнительных процедур.
Способы диагностики включают следующие:
- визуальный первичный осмотр, оценка состояния пациента;
- взятие мокроты на анализ — выявляет возбудителя инфекции;
- общий анализ крови — определяет степень интоксикации;
- рентгенография;
- УЗИ плевральной полости.
Рекомендуется полный комплекс диагностических процедур для установления как можно более точного диагноза. УЗИ рекомендуется проводить несколько раз — для выявления эффективности проводимого лечения, своевременного обнаружения осложнений.
Лечение воспаления лёгких
Лечение пневмонии подразумевает правильный выбор лекарственной терапии, направленный на уничтожение патогенной микрофлоры, в сочетании с препаратами, способствующими восстановлению легочной ткани и поддержанию состояния пациента.
Домашнее лечение пневмонии недопустимо, больному показана госпитализация в пульмонологическое отделение для проведения комплексных процедур.
Стандартная схема лечения подразумевает следующие мероприятия.
- Назначение антибиотикотерапии. Врачи рекомендуют начинать ее как можно раньше, используя препараты нового поколения, не тратя время на выявление конкретного возбудителя. При необходимости препараты корректируют и комбинируют в процессе лечения. Курс лечения продолжается до 14 дней.
- Обеспечение пациенту постельного режима в теплом, хорошо проветриваемом помещении. Рекомендовано особое питание — легкое, но высококалорийное, с большим количеством витаминов.
- Назначение жаропонижающих, отхаркивающих, антигистаминных препаратов. Эти лекарства способствуют снятию интоксикации, улучшению общего состояния пациента, уменьшают нагрузку на почки и сердце.
- При обширных поражениях лёгких и затрудненном дыхании рекомендовано использовать кислородные маски.
- После снятия острой фазы пневмонии добавляются физиотерапия (электрофорез с йодидом калия), ингаляции, лечебная физкультура для восстановления поврежденного очага легкого.
При правильном подходе к лечению симптомы пневмонии уменьшаются уже спустя три-четыре дня, а полное выздоровление наступает через 15-21 день.
Профилактика и прогноз
Воспаление лёгких у взрослых возникает при пренебрежении методами профилактики этого заболевания. Для предотвращения заболевания, рекомендуется вести здоровый образ жизни, отказаться от курения и употребления алкогольных напитков.
Закаливание и усиление иммунитета с помощью правильного питания, богатого витаминами и полезными микроэлементами, — тоже прекрасный способ «не допустить» бактериальные или вирусные инфекции до нижних дыхательных путей.
В сезон ОРВИ и гриппа не рекомендуется переносить болезнь «на ногах» — лучше отлежаться три-четыре дня, чем потом получить такое серьезное осложнение.
Прогноз для здоровых взрослых благоприятный. В 80 % случаев при грамотном лечении наблюдается абсолютное восстановление легочной ткани в течение двух-трех месяцев. Иногда может наблюдаться частичное перерождение пораженного очага — карнификация, тогда потребуются дополнительные меры для восстановления после болезни.
Сомнительный и неблагоприятный прогноз при тяжелом течении у лиц с ВИЧ-инфекцией, страдающих онкологическими заболеваниями.
Заключение
Воспаление лёгких — болезнь, которую не стоит недооценивать. Помните, что до изобретения антибиотиков от нее умирал каждый третий заболевший.
Достижения современной медицины сделали пневмонию не столь опасной, но квалифицированное лечение возможно только с помощью профессионалов, в условиях стационара.
Нетрадиционные и народные методы могут стать дополнением к основной терапии, но не основой лечения.
Источник: https://solsalut.ru/gajmorit/diagnostika-pnevmonii-kak-obnaruzhit-vospalenie-legkih-simptomy-i-priznaki.html
Как распознать пневмонию у взрослых в домашних условиях — как определить воспаление легких дома, как понять и выявить, как диагностировать
Пневмония, или воспаление легких, – одно из самых частых инфекционных заболеваний легких. Оно требует своевременной диагностики и правильно подобранного лечения, поэтому очень важно вовремя определить болезнь.
Пневмония – тяжелое заболевание дыхательных путей.
Пневмонией могут заболеть люди любого возраста. Но в группе риска находятся в первую очередь малыши и пожилые. Чем старше человек, тем больше вероятность возникновения воспаления легких, и тем хуже прогноз.
Данное заболевание нельзя лечить самостоятельно. Но нужно знать методы лечения пневмонии, а также, как ее диагностировать.
Определение заболевания и причины возникновения
Пневмония – это воспалительное заболевание, которое поражает альвеолярные участки легких и сопровождается накоплением экссудата в альвеолах.
В зависимости от обстоятельств и места заражения больного пневмония бывает нескольких видов:
- Внебольничная. Заражение происходит дома, на работе, в транспорте и других подобных местах.
- Нозокомиальная. Заражение происходит через несколько дней после поступления в больницу. Раньше такой вид воспаления легких назывался госпитальным.
- Аспирационная. У больного возникают симптомы макроаспирации при потере сознания, травме и так далее.
- Пневмония у людей, страдающих тяжелым иммунодефицитом.
Возбудителями заболевания являются микоплазмы, стафилококки и вирусы. Симптоматика заболевания зависит от типа микроорганизмов. Подробнее о распространении заболевания читайте тут.
При пневмонии воспалительный процесс развивается в альвеолах и бронхах и приводит к появлению патологических изменений в них.
Следует помнить, что пневмония может возникать не только при попадании бактерий и вирусов в организм. Она встречается у лежачих больных при нарушении легочного кровообращения. Чтобы этого избежать, необходимо чаще переворачивать человека. В таком случае не будут образовываться пролежни, которые провоцируют попадание инфекции в кровь.
Пневмония – воспалительный процесс в легких.
Основные симптомы воспаления легких:
- Кашель. Он бывает сухой или влажный (с выделением гнойной или слизисто-гнойной мокроты). Очень опасно, если в мокроте присутствуют прожилки крови. При наличии крови в мокроте необходимо сделать рентгеновский снимок легких.
- Повышение температуры.
- Боли в груди, под лопаткой, возникающие во время дыхания и кашля. Этого симптома может и не быть.
- Ощущение нехватки воздуха.
- Боль в мышцах и суставах.
При наличии хотя бы одного из этих симптомов нужно как можно скорее обратиться к врачу.
Ускоряет заболевание слабый иммунитет. Течение пневмонии усугубляют такие вредные привычки, как курение и употребление алкогольных напитков.
К другим причинам развития заболевания можно отнести: хирургические вмешательства, хронические заболевания сердца и сосудов, эндокринные нарушения, неправильное питание, плохую экологическую обстановку.
Эмиль
надо срочно вызвать врача и он назначит уколы
Марфа Абрамовна
Пенициллин и посоветую, а что, уколов боишься?
Ирина Трейель
Сейчас тебе тут насоветуют. Иди лучше к врачу, в больницу куда угодно, При воспаление полюбому уколы надо делать.
Личный Кабинет Удалён
Нужны антибиотики в комплексе с бактериями для желудка, чтобы хоть его не посадить. Травки и аспирин тут не помогут. Конкретные препараты должен назначить врач
Mai
Антибактериальное лечение, в частноти пенициллином-это главное лечение. Кроме этого вспомогательная терапия, посиндромная направленная на устранение воспалит. изменений в легких, восстановление реактивности организма. Покой, тепло в комнате, питание https://www.rlsnet.ru/Search/SiteResults.php?w=%EF%ED%E5%E2%EC%EE%ED%E8%FF&all=1&fst=0 почитай здесь
Тыслик
Если есть интернет значит не в нижнезасранске, без антибиотков никак, голословно советовать название лекартсва нельзя ( воспаление бывает разное). Ищите хорошую аптеку или хор. врача.
Денис Кузьменко
обратись к хорошему пульмонологу,вся опасность в том что воспаление легких дает тяжелые ослажнения практически на все органы и системы организма.Тебе надо интенсивно лечиться,самое главное кушать больше фруктов и овощей,не употреблять героин,кокаин,лсд,фен,Е,марихуану.
,не пить,не курить,если обратишся к нормальному спецу ,он назначит тебе курс антибиотикотерапии,это необходимо так как воспаление легких возникает вследствии ослабевания имунного ответа организма на чужеродные агенты,тоесть вирусы.
Вооебщем тебе надо лечиться!ЖЕЛАЮ КРЕПКОГО ЗДОРОВЬЯ!
Len:-)Ok
Воспаление легких нужно лечить в стационаре, под постоянным наблюдением врача. Не хочу Вас пугать, но я потеряла двоих близких мне людей, подруга не долечилась, через год умерла от рака легких, а отчим жил тоже в мухосранске и вообще не пошел к врачу, умер. Я хочу сказать, что это очень серьезно.
Генадий Васильев
Очень эффективен курс лечения антибиотиком из группы цефалоспоринов РОЦЕФИНОМ (внутримышечно 7-10 дней) или СУМАМЕДОМ.
Как диагностировать
Клинические симптомы пневмонии зависят от степени поражения легочных тканей и возраста человека. У детей и людей пожилого возраста это заболевание протекает наиболее тяжело.
Один из характерных симптомов – болезненные ощущения при кашле. Редкие покашливания через какое-то время переходят в мучительный кашель.
Также происходит резкое повышение до 39–40 градусов температуры тела, сопровождающееся лихорадкой. Появляются боли в груди и животе при вдохе, чиханье и кашле.
При пневмонии беспокоят боли за грудиной, высокая температура и сухой кашель.
Одышка
Данный клинический симптом развивается практически у каждого пациента с пневмонией средней или тяжелой степени. Она обусловлена наличием патологического процесса в легочной ткани, который препятствует нормальному газообмену. Особенно часто одышка является симптомом вирусной пневмонии.
В случае с данным заболеванием у пациента может развиваться дыхательная недостаточность. Степень ее выраженности определяют в том числе и по частоте дыхания. Данный показатель увеличивается при одышке. В результате выделяют следующие степени дыхательной недостаточности:
- 1-я — характеризуется частотой дыхания, находится в пределах 21-25 в минуту;
- 2-я — выставляется в случае, если человек дышит с частотой 26-30 в минуту;
- 3-я — характеризуется повышением показателя частоты дыхания более 30 в минуту.
В случае наличия дыхательной недостаточности 2-й или 3-й степени пациент с пневмонией должен находиться на лечении в отделении реанимации и интенсивной терапии. При этом врачи на постоянной основе должны контролировать уровень сутурации кислорода в крови и частоты дыхания.
Диагностика пневмонии в больнице
По мере прогрессирования заболевания все время присутствуют ноющие боли за грудиной, дыхание становится чаще. Мокрота содержит примеси гноя. Она приобретает желтый или бурый цвет. При повышении температуры кожа становится сухой и начинает шелушиться. Развивается интоксикация организма, которая сопровождается учащенным сердцебиением и головной болью.
Другие симптомы пневмонии: снижение аппетита, нездоровый румянец на щеках, стоматит, высыпания на губах, моча темного цвета.
Источник: https://bugmk.ru/lor-zabolevaniya/kak-ponyat-chto-u-tebya-pnevmoniya.html
Как определить воспаление легких в домашних условиях, можно ли узнать воспаление легких дома
- 1 Можно ли выявить пневмонию дома
- 2 Методы домашней диагностики
Пневмония – очагово-инфильтративный недуг, при котором происходит деструктуризация легочной ткани.
Он может быть вызван вирусами, грибками и бактериями. В зоне поражения оказываются как верхние, так и нижние сегменты главного органа дыхательной системы. При запущенной форме болезнь захватывает все легкое.
Определить воспаление легких в домашних условиях довольно сложно.
В клинической картине взрослых и детей (вне зависимости от этиологии пневмонии) присутствуют легочные и внелегочные симптомы. При их игнорировании у грудничков, подростков и других пациентов развиваются необратимые патологические изменения. Для подтверждения дифференциального диагноза в стационарных условиях больному назначают дополнительные клинические исследования.
Посредством их определяют тип возбудителя пневмонии, скорость оседания красных кровяных телец, затемнения в легочной ткани. Обязательным этапом диагностического обследования становится консультация терапевта и пульмонолога. При атипичной пневмонии возникают трудности с выявлением точной причины.
Можно ли выявить пневмонию дома
Симптомы, которые появляются при воспалении легких, схожи с признаками других простудных заболеваний. Клиническая картина напрямую зависит от возбудителя. Бактериальная пневмония может протекать остро и постепенно. Если недуг был спровоцирован микоплазмой, его проявления отличаются малой интенсивностью.
Посредством дифференциальной диагностики исключают вероятность развития острого бронхита, ОРВИ, туберкулеза, гриппа, ларингита и иных инфекционных патологий дыхательной системы. Несмотря на схожесть у каждого из них есть свои особенности.
При прогрессировании бронхита наблюдаются умеренная лихорадка, сильный кашель (сначала сухой, потом влажный), приступы, в результате которых отделяется вязкая мокрота.Обструкция бронхов часто сопровождается першением и болезненными ощущениями в горле, насморком.
Туберкулез провоцирует кровохарканье, чрезмерную потливость, снижение массы тела, общую слабость. Часто фиксируют увеличение лимфатических узлов.
К признакам ларингита причисляют осиплость голоса и лающий кашель. Для устранения воспалительного процесса, возникающего при пневмонии, используют медикаменты, физиотерапевтические процедуры и народные методы.
Инфузионную терапию прописывают в особо тяжелых случаях.
Дифференциальная диагностика является необходимым этапом. Благодаря ей назначенное лечение даст максимальный эффект. При прохождении клинического исследования врач пошагово исключает простудные патологии, признаки которых не были выявлены. Доктор учитывает сведения, указанные в карте, выслушивает жалобы пациента.
Делать диагностику самостоятельно не рекомендуется, так как слишком высока вероятность ошибки.
В больнице пневмонию определяют посредством рентгена, УЗИ и компьютерной томографии. При пневмонии изменяется интерстициальный рисунок на поверхности легких. Нарушения этого типа отсутствуют только на начальной стадии пневмонии. В этом случае возникает необходимость в дополнительном исследовании.
Узнать, присутствует ли воспаление легких, в домашних условиях без инструментального обследования не получится. При работе с переносной аппаратурой требуются специальные навыки.
Без врача невозможно провести полноценную диагностику. При прогрессировании инфильтративных отклонений состояние пациента существенно ухудшается.Повышение интенсивности клинических проявлений свидетельствует об отсутствии эффективной терапии.
Методы домашней диагностики
Чтобы распознать пневмонию в домашних условиях, необходимо следовать диагностическому алгоритму. Больной должен уделить внимание всем возникшим симптомам. При воспалении легких у пациента в клинической картине присутствуют:
- гипертермия;
- болезненные ощущения в области груди;
- покраснение кожных покровов;
- снижение трудоспособности;
- постоянная усталость;
- диспепсическое расстройство;
- диспноэ;
- сильный влажный кашель;
- озноб;
- слабость во всем теле.
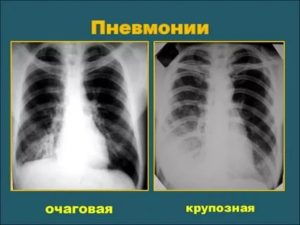
Существует несколько разновидностей пневмонии. При очаговой форме недуг развивается медленно. Зона поражения ограничивается определенными сегментами. Температура обычно не превышает 38 градусов. В мокроте присутствуют вкрапления крови и гноя. Дискомфорт появляется при вдохе и во время приступов кашля.
Под крупозной пневмонией подразумевают двухстороннее поражение легких. Этот тип заболевания считается самым опасным. Инфекционный недуг также бывает правосторонним, левосторонним, застойным, долевым, аспирационным и атипичным.
Последняя форма отличается появлением специфических клинических проявлений. Аспирационная пневмония протекает скрыто, поэтому обнаружить ее в домашних условиях категорически запрещено. Степень тяжести пневмонии определяют, ориентируясь на интенсивность признаков.
Поэтому не следует отказываться от помощи узкопрофильных специалистов.
Патогенные микроорганизмы дают толчок развитию воспалительного процесса. Ситуация усугубляется негативным воздействием внешних и внутренних факторов, среди них:
- переохлаждение;
- хронические заболевания;
- ослабленная иммунная система;
- физическое и (или) эмоциональное перенапряжение;
- травмы механического характера;
- отсутствие своевременной терапии.
Дома больной, страдающий от пневмонии, может воспользоваться только двумя диагностическими методами. Посредством физикального осмотра обнаруживают:
- нарушение дыхания со стороны пораженного органа;
- сильную дрожь в голосе;
- хрипы в легких;
- признаки лихорадки;
- укорочение перкуторного звука в поврежденных сегментах;
- токсический шок;
- плевральные шумы;
- тяжелое поверхностное дыхание.
У несовершеннолетних пациентов пневмонию вызывают пневмококки и хламидии. Атипичное воспаление легких вызывает увеличение лимфатических узлов и дискомфорт в области мышц. Перкуссию и аускультацию нужно осуществлять в полном соответствии со стандартными правилами.
При отсутствии знаний и опыта проводить их самостоятельно категорически запрещено.
Хрипы появляются в процессе дыхания. Их пузырчатость зависит от просвета пораженных бронхов. Влажный кашель развивается из-за накопления бронхиального секрета.
У здоровых людей при прослушивании легких можно обнаружить только ясные звуки.
Даже на начальных этапах воспалительного процесса в дыхательных путях схема диагностики состоит из нескольких стадий. Среди них сбор анамнеза, физикальное обследование, лабораторные анализы, инструментальное исследование. Поэтому при появлении тревожных симптомов следует незамедлительно обратиться в медицинское учреждение.
Пневмония – опасное заболевание, сопровождающееся крепитацией. Так называют процесс, в результате которого в альвеолах появляется жидкая субстанция. Из-за этого ухудшается газообмен, возникает кислородное голодание. Частичная дисфункция легких вызывает нарушения в работе остальных жизненно важных органов.
Для постановки диагноза недостаточно данных, которые получают при использовании физикальных методов исследования и внешнем осмотре. Медицинское обследование – обязательное условие, при несоблюдении которого нельзя определить точную причину недомогания. Полноценную диагностику можно провести только в стационаре при наличии необходимого оборудования.
Источник: https://pulmohealth.com/pnevmoniya/kak-opredelit-vospalenie-legkih-v-domashnih-usloviyah/