Эпиглоттит у детей симптомы
Эпиглоттит: у детей, взрослых, симптомы, лечение
Обновление: Декабрь 2018
Эпиглотитт – это воспаление надгортанника и рядом расположенных тканей, приводящее к нарушению нормальной проходимости воздухоносных путей. Для того, чтобы был понятнее механизм возникновения недуга и причины появления тех или иных симптомов (признаков) эпиглотитта, рассмотрим строение гортани.
Гортань – остов, состоящий из хрящевой, мышечной, слизистой ткани, формирующий вход в трахею. Надгортанник – подвижный хрящ гортани, внешне напоминающий цветочный лепесток, исполняющий функцию клапанного механизма между трахеей и глоткой.
Он не допускает попадания пищевого комка в трахею. При акте глотания надгортанник заслоняет просвет в трахею, и пища свободно перемещается в пищевод. Именно благодаря этому мы не умеем одновременно говорить и глотать.
Если мы не кушаем, надгортанник слегка приподнимается и вход в трахею становится открытым.
При воспалении надгортанника, он отекает, суживая или полностью перекрывая проход в трахею. Так формируется закупорка дыхательных путей при эпиглотитте.
Острый эпиглотитт чаще наблюдается у 2-5 летних детей, но могут страдать и более старшие ребятишки, и даже взрослые.
Причины
При простуде чаще всего возбудителем эпиглотитта является гемофильная палочка тип В, вызывающая еще воспаление легких (пневмонию) и мягкой мозговой оболочки (менингит). Путь передачи – воздушно-капельный. Возможно бессимптомное носительство патогенной палочки в носоглотке. В неблагоприятных условиях она активизируется и вызывает развитие заболевания.
Эпиглотитт могут вызывать и другие микробы:
- пневмококк, возбудитель воспаления легких и мягкой мозговой оболочки (менингита);
- стрептококки А, В, С, являющиеся причиной гнойничковых заболеваний, ангины, ревматизма;
- дрожжеподобный грибок рода кандида, приводящий к молочнице;
- вирус варицелла-зостер, возбудитель ветрянки (ветряной оспы).
Помимо простуды, эпиглотитт может развиться после:
- травмы с повреждением надгортанника (в том числе механического повреждения, например, рыбной костью),
- ожога (при употреблении чрезмерно горячей пищи, питья, при воздействии химических веществ, чаще всего кислот и щелочей),
- курении кокаина или других наркотических веществ.
В начале и середине XX века эпиглотитт был достаточно распространен, особенно среди детей 2-7 лет. После повсеместной иммунизации детского населения от гемофильной палочки в ходе прививочной компании, которая стартовала в 1985 году, количество случаев эпиглотитта существенно снизилось.
Факторы риска эпиглотитта:
- Пол. У мужчин заболевание встречается чаще, чем у женщин.
- Раса. Темнокожие люди больше подвержены заражению.
- Социальный статус. Меньшая доступность медицинской помощи, в том числе вакцинация у населения, находящегося за чертой бедности, приводит к большей распространенности эпиглотита.
- Принадлежность к организованному коллективу. Чаще болеют дети, посещающие детские сады, школы, различные секции. Среди взрослых риск заболеть выше у офисных работников, трудящихся заводов, фабрик, чем у ИЧП.
- Уровень иммунной защиты. При ослаблении иммунитета повышается восприимчивость к болезням.
Патологические изменения в организме
Под влиянием вирусов происходит набухание, разрыв капилляров, кровоизлияние в области эпителия. Нарушение эпителиального слоя способствует проникновению бактерий, дальнейшему развитию отека и воспаления.
Клиника
Эпиглотитту у детей и взрослых обычно предшествует инфекция верхних дыхательных путей. При быстром прогрессировании клинических проявлений уже в течение 2-5 часов может произойти полная блокировка воздухоносных путей из-за отека и воспаления надгортанника.
Симптомы эпиглотитта:
- рост температуры;
- шумное, свистящее дыхание;
- покраснение, болезненность в горле;
- взволнованность, раздражительность;
- слюнотечение;
- приглушенность голоса, определяемая при разговоре;
- посинение носогубного треугольника, губ (этот признак указывает на недостаточное поступления в организм кислорода);
- учащение частоты сердечных сокращений (компенсаторный механизм, включающийся из-за дефицита кислорода в крови);
- затруднение при глотании.
Для облегчения состояния ребенок интуитивно принимает вынужденное положение, которое хоть как-то позволяет ему дышать: сидит, нагнувшись вперед, вытянув шею, открыв рот и высунув язык. При попытке произвести вдох видно участие вспомогательной мускулатуры (раздувание крыльев носа, втяжение межреберий, надключичных ямок).
Особенности у детей
Заболевание вызывается гемофильной палочкой типа В, в случае иммунодефицита возможен эпиглоттит, вызываемый грибками рода кандида.
Чем младше ребенок, тем стремительнее развиваются симптомы заболевания. В возрасте 2-5 лет клиника нарастает в течение нескольких часов. В более старшем возрасте основные проявления болезни появляются за 1-2 дня.
Эпиглоттиту у детей обычно предшествует ОРВИ, грипп. На этом фоне клиника стремительно нарастает, в течение 4-6 часов может произойти закупорка дыхательных путей.
У детей характерно 3 основных признака: затруднение дыхания, слюнотечение, дисфагия (затруднение глотания). Боль в горле напоминает боль при тонзиллите, дети поперхиваются, жалуются на боли в ушах, шее, сухость в горле. Нарушается голос, по мере сужения гортани, усиливается сердцебиение, одышка, синюшность кожных покровов.При остром эпиглоттите у детей абсцедирующей формы может развиться возможно эмпиема плевры, медиастинита, формирование абсцесса. Высока вероятность смертельного исхода из-за нарушения проходимости дыхательных путей.
Особенности у взрослых
Чем старше возраст, тем больше вероятных возбудителей эпиглоттита. Помимо гемофильной палочки это могут быть B – гемолитический стрептококк групп А, В, С, пневмококк, вирусы гриппа и простого герпеса, клебсиеллы, псевдомоны.
Начало заболевание менее острое, чем у детей. Клиника развивается медленнее. Осложнение в виде нарушения проходимости воздухоносных путей встречается редко, так как у взрослых значительно шире их диаметр. Основные признаки эпиглоттита у взрослых: боли в горле, синюшность губ, слюнотечение, одышка.
Отечная форма проявляется:
- проявляется болью при глотании
- признаками интоксикации – попадании в кровь продуктов распада и обмена микробов (вялость, сонливость),
- болезненность, определяемая при пальпации (один из методов обследования – определение патологических отклонений путем ощупывания) шеи,
- рост температуры до 37-390С,
- яркое покраснение слизистой оболочки надгортанника.
Патологии нижележащих отделов гортани не отмечается. В ОАК отмечается увеличение СОЭ (скорости оседания эритроцитов), повышение количества лейкоцитов (лейкоцитоз). Эти признаки неспецифичны, указывают на наличие воспаления.
Инфильтративная и абсцедирующая форма
При инфильтративной и абсцедирующем вариантах острого эпиглотитта общее состояние больного тяжелое.
- Температура при этом повышается до 38-390C,
- беспокоит невыносимая боль в горле,
- чувство нехватки воздуха, затруднение вдоха.
- На языке – грязновато-серый налет, надгортанник отечный, красный, отек распространяется на грушевидные синусы и складки между черпаловидным хрящом и надгортанником.
- При абсцедирующей форме сквозь отечную слизистую оболочку просвечивает гной.
Осложнения
При запоздалом лечении могут появиться осложнения в виде:
- полной непроходимости дыхательных путей (если в этом случае не принять экстренных мер, то возможен смертельный исход);
- Перекрытие дыхательных путей воспаленным надгортанником;
- воспаления легких (пневмонии);
- шейного лимфаденита (увеличение лимфатических узлов на шее);
- перикардита (воспаления оболочки сердца);
- плеврита (скопления жидкости в плевральной полости).
Диагностика
Диагноз эпиглоттит можно заподозрить уже во время осмотра, при виде ребенка, принявшего вынужденное положение, свойственное для этого заболевания.
При осмотре горла нужно быть предельно осторожным, так как это исследование может привести к блокировке дыхательных путей.
Ни в коем случае нельзя давить на корень языка шпателем, стимулируя рефлекторное закрытие просвета гортани (ларингоспазм).
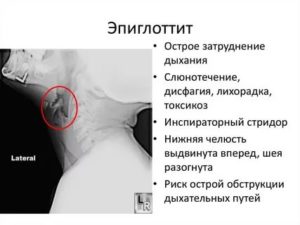
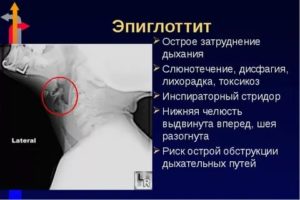
Для проведения дальнейшей диагностики может потребоваться проведение рентгена горла для выяснения уровня распространения отека.
Рентгенологически в боковой проекции определяется увеличенный в размерах надгортанник (симптом большого пальца).
Необходимо помнить, что отсутствие этого признака не снимает диагноза эпиглоттит, а проведение этого исследования может отсрочить проведение мероприятий, восстанавливающих проводимость дыхательных путей.
Осмотр надгортанника выполняют при помощи специального прибора – фиброларингоскопа. В операционную транспортируют ребенка и в положении сидя производят осмотр. Учитывая возможность развития ларингоспазма, должно быть все приготовлено для проведения операции по восстановлению проходимости дыхательных путей:
- трахеостомии (создание сообщения – стомы между трахеей и внешней (окружающей) средой, выполняется путем вскрытия трахеи и подшивания края разреза трахеи к коже);
- трахеотомии (вскрытие трахеи с введением в разрез трубки);
- интубации трахеи (введение в трахею трубки).
Этапы интубации
У взрослых пациентов при подозрении на эпиглоттит также проводят боковую рентгенографию и осмотр с помощью фиброларингоскопа. Выполняется в операционной с готовностью проведения вмешательства, восстанавливающее дыхательную проходимость.
При о. эпиглоттите из глотки у больных высевают гемофильную палочку и другие возбудители заболевания.
Дифференциальную диагностику проводят со всеми заболеваниями, вызывающими нарушение проходимости дыхательных путей. Во время приступа бронхиальной астмы больной так же занимает вынужденное положение сидя, чуть наклонившись вперед. Дыхание шумное, свистящее. В отличие от эпиглоттита затруднен не вдох, а выдох.Одышка при рините вызвана заполнением слизью носовых ходов. Дыхание через рот свободное. При освобождении носовых ходов от слизи восстанавливается носовое дыхание.
Лечение
Основные клинические рекомендации при подозрении на эпиглоттит сводятся к скорейшей госпитализации больного. Транспортировка на своем автомобиле опасна тем, что в это время у пациента может возникнуть смертельно опасное осложнение — состояние полного нарушения проходимости дыхательных путей. Лучше не рисковать, а вызвать скорую, и поехать вместе с больным в качестве сопровождающего.
В каких случаях родителям стоит бить тревогу? Должно насторожить резкое изменение в поведении ребенка: он может проснуться среди ночи или будет днем корчить болезненные гримасы, жаловаться на сильные боли в горле. Клиника заболевания развивается стремительно.
При эпиглоттите ребенок старается не лежать, а сидеть, чуть наклонившись вперед, вытянув голову. Он, как рыба, выброшенная на сушу, будет хватать ртом воздух. Язык будет высунут, отмечается затруднение вдоха, одышка, может появиться слюнотечение.
Температура поднимается до 37-400.
В этой ситуации главное не теряться, а успокоиться самим и попытаться утешить ребенка. Не стоит пытаться самостоятельно разглядеть больное горло, надавливая на язык или пытаться изменить положение ребенка на более привычное для вас. Все эти попытки только усугубят состояние больного и могут привести к полной закупорке дыхательных путей воспаленным надгортанником.
Вы должны по мере возможности ободрять ребенка: «Потерпи родной, скоро тебе будет легче. Врачи помогут тебе. Дыши медленно, ровно».
Ваше спокойствие передастся ребенку и ему будет легче пережить непривычную для него ситуацию.
При транспортировке, для облегчения состояния больного откройте форточку и усадите ребенка так, чтобы ему было легче дышать. Тесная одежда не должна стеснять дыхательные пути: расстегните ворот рубашки.
Не стоит закутывать его в это время в теплые одежды, включать печку в машине. Это может привести к пересыханию слизистых дыхательных путей. Главное в этой ситуации — не мешать ребенку. Он сам интуитивно подберет наиболее удобную для дыхания позицию.Лечение эпиглоттита проводят в отделении реанимации и интенсивной терапии. Здесь осуществляется восстановление проходимости дыхательных путей одним из перечисленных способов: (трахеотомия, трахеостомия, интубация трахеи). Дальнейшая помощь заключается в комплексной терапии, включающей следующие основные компоненты:
- Антибиотикотерапия для уничтожения микробов, ставших причиной заболевания. Проводится с учетом пробы на чувствительность. Гемофильная палочка наиболее восприимчива к антибиотикам из группы цефалоспоринов (цефазолин, цефалексин, цефтриаксон, цефепим) и аминопенициллинов (амоксициллин, амосин, флемоксин, оспамокс, ампициллин). Предпочтительнее внутривенный путь введения. Курс 7-10 дней.
- Глюкокортикоиды (дексаметазон, гидрокортизон) для уменьшения отека, снятия других признаков воспаления надгортанника в виде ингаляций и внутривенного введения.
- Внутривенное введение иммуноглобулинов, питательных веществ, жидкости для питания больного, седативные средства.
- Постановка на шею компрессов с димексидом.
- Для предупреждения высыхания слизистых оболочек дыхательных путей пользоваться увлажнителем в комнате больного.
- При инфильтративной форме на слизистой надгортанника выполняются насечки в областях наибольшего отека. Если возник абсцесс надгортанника производится его вскрытие, что улучшить дыхание и уменьшить натяжение тканей.
Профилактика
Для предупреждения эпиглотитта детям проводят вакцинацию против гемофильной палочки – наиболее частого возбудителя заболевания. При заболевании одного из членов семьи, остальным проводят профилактическое лечение антибиотиками.
Селезнева Валентина Анатольевна врач-терапевт
Источник: http://zdravotvet.ru/epiglottit-u-detej-vzroslyx-simptomy-lechenie/
Эпиглоттит у детей и взрослых: причины, симптомы и лечение
Эпиглоттит относится к воспалению надгортанника и близлежащих структур.
Надгортанник представляет собой хрящевую структуру, которая является частью гортани, органа, который, в свою очередь, принадлежит нижним дыхательным путям и выполняет 3 важные функции:
- Разрешить проход воздуха из легких в полость рта и наоборот.
- Разрешение фонообразования: во время выдоха ые связки, содержащиеся в гортани, подвергаются вибрации, что позволяет испускать звуки и произносить слова.
- Защитите трахею, а затем и легкие во время глотания: эта последняя функция выполняется благодаря надгортаннику.
Надгортанник имеет особую анатомическую форму, которая позволяет ему «открывать и закрывать» движениями:
- Разрешить прохождение воздуха и, если необходимо, фонацию во время фазы открытия.
- Защищайте дыхательные пути от частиц пищи во время глотания во время закрытия. На этом этапе неспособность закрыть надгортанник может привести к тому, что частицы пищи выберут неправильный путь. или надземная трахея, а не пищеварительная пищевод. Как следствие – сильный кашель с риском удушья и пневмонии ab ingestis (пневмония, вызванная наличием частиц пищи в легких).
Как и другие структуры дыхательных путей, надгортанник также может поражаться воспалением, основной причиной которого является бактериальная инфекция Haemophilus influenzae и других бактерий, таких как пневмококк и стафилококк.
Основными симптомами эпиглоттита являются:
- лихорадка и боль в горле ,
- глотая боль ,
- Доступ кашель с трудом nell’espettorare слизи,
- астения и общее недомогание с псевдо-гриппом.
Диагностика часто достигается путем распознавания симптомов, но в свете высокого респираторного риска (особенно у детей) часто требуется проведение фиброларингоскопии.
Лечение эпиглоттита включает использование антибиотиков и противовоспалительных средств; в тяжелых случаях может быть необходимо, особенно в детстве, защитить проходимость дыхательных путей путем эндотрахеальной интубации.
В случае эпиглоттита может возникнуть респираторная обструкция, которая в наиболее серьезных случаях может даже привести к смерти из-за дыхательной недостаточности; благодаря разработке вакцины против Haemophilus influenzae прогноз эпиглоттита, тем не менее, значительно улучшился, причем наиболее серьезные случаи становятся все более редкими.
причины
Основными причинами эпиглоттита являются бактериальные инфекции, вызванные такими патогенными микроорганизмами, как:
- Haemophilus influenzae типа B,
- Streptococcus pneumoniae (пневмококк),
- Золотистый стафилококк (стафилококк),
- другие бактерии.
Haemophilus influenzae долгое время была бактерией, наиболее вовлеченной в патогенез эпиглоттита, особенно у детей, у которых появились даже довольно серьезные респираторные картины.
Перед введением вакцины эпиглоттит показал высокую частоту, особенно в возрастной группе от 2 до 7 лет; сегодня заболевание преобладает в противоположном направлении во взрослом возрасте, с менее требовательной клинической картиной или у непривитых детей.
Иногда также можно обнаружить грибковый или вирусный эпиглоттит, особенно у людей с ослабленной иммунной системой.
Другие причины
Даже физические оскорбления могут вызвать эпиглоттит ; среди возможных причин, которые мы упоминаем, например,
- травма горла,
- гореть от горячих или едких жидкостей,
- курить от веществ злоупотребления, таких как или конопли .
симптомы
Клиническая картина эпиглоттита является батареей довольно распространенных симптомов инфекций дыхательных путей:
- кашель и боль в горле,
- дисфагия (глотательная боль) и одинофагия (боль при глотании),
- более или менее высокая температура,
- сиалорея (увеличение выработки слюны),
- ощущение, что его с трудом откашливают в горле,
- астения и общее недомогание.
На самых серьезных снимках могут появиться первые симптомы удушья и дыхательной недостаточности :
- цианоз (синюшное окрашивание кожи и слизистой оболочки вследствие гипооксигенации крови),
- тахипноэ (увеличение дыхания) с поверхностным дыханием и не очень эффективным,
- одышка (чувство нехватки воздуха с затрудненным дыханием),
- дыхательный стридор (патологический респираторный шум),
- картина сепсиса с очень серьезной бактериальной инфекцией, которая может распространиться на другие органы и системы,
- Симптомы церебральных страданий у детей:
- отсутствие визуального контакта,
- плохая бдительность ,
- раздражительность и безутешный плач,
- ретракция кожи в надключичной, надстернальной и яремной областях, что указывает на большее дыхательное усилие.
У взрослых симптомы имеют незначительную выраженность, и только в редких случаях может возникнуть риск асфиксии и дыхательной недостаточности: это связано с большим калибром областей взрослой зоны и с большей эффективностью иммунной системы в борьбе с инфекциями. ,
диагностика
Эпиглоттит обычно подозревается врачом на основании клинической картины и, следовательно, по признаку характерных симптомов; инструментальные обследования подтверждают диагноз и позволяют начать раннее и эффективное лечение.
Особенно у детей дифференциальный диагноз между эпиглоттитом и другими патологическими состояниями имеет решающее значение:
- ларингит ,
- бронхит ,
- общая боль в горле (гораздо менее опасная, чем эпиглоттит),
- трахеит ,
- круп ,
- пневмония ,
- наличие инородного тела в дыхательных путях.
Основным инструментальным обследованием, которое обязательно нужно запрашивать в наиболее серьезных случаях, является фиброларингоскопия; через гибкий инструмент, снабженный камерой и источником света, расположенным на его конце, человек проникает через ноздри дыхательных путей и может непосредственно визуализировать надгортанник и любые признаки воспаления.
уход
Лечение эпиглоттита предполагает по существу фармакологический подход с использованием:
- противовоспалительные препараты, такие как НПВП(кетопрофен, ибупрофен , ацетилсалициловая кислота , парацетамол )
- антибиотики: с учетом тяжести патологии первоначально проводится эмпирическая терапия на основе пенициллинов или цефалоспоринов.
В наиболее тяжелых случаях, когда существует риск асфиксии и дыхательной недостаточности, может возникнуть необходимость:
- использование маски и воздушного шара для создания эффективной вентиляции,
- эндотрахеальная интубация,
- трахеотомии.
Источник: https://dogerli.ru/jepiglottit-u-detej-i-vzroslyh-prichiny-simptomy-i-lechenie/
Эпиглоттит у детей и взрослых: симптомы и лечение

Симптомы эпиглоттита часто мучают пациентов, которые имеют проблемы с надгортанником. Патология представляется собой резкое нарушение проходимости дыхательных путей. Врачи часто диагностируют острый эпиглоттит у детей и взрослых. Обычно поражает детей в возрасте от 4 лет.
Общая информация
Эпиглоттит — болезнь, относящаяся к ЛОР-сфере. В результате развития воспалительного процесса в надгортаннике, появляется непроходимость в дыхательных путях. Надгортанник выполняет роль клапана. С виду он напоминает лепесток и находится между гортанью и трахеей.
С его участием происходит процесс дыхания. Клапан выполняет еще одну важную роль — препятствует попаданию пищи, закрываясь, направляет ее в пищевод. Благодаря этому свойству становится понятно, почему человек не может одновременно глотать еду и дышать.
Возникновение воспалительного процесса происходит очень резко. Эпиглоттит характеризуется нарастанием симптомов. Поэтому лечение должно быть оказано своевременно.
Если срочно не принять меры, возможна остановка дыхания у маленьких и взрослых пациентов и летальный исход.
Угроза жизни
Заболевание характеризуется острой формой инфекции, развитие которой происходит в области надгортанника. Сама болезнь угрожает жизни пациента. Выделяют 3 формы заболевания:
- отечная;
- инфильтративная;
- абсцедирующая.
Острая форма эпиглоттита у взрослых и детей — это серьезная опасность для жизни. Если родители заметили первые подозрительные признаки, необходимо срочно обратиться за медицинской помощью.
Клиническая картина
Развитие заболевания начинается после респираторно-вирусной инфекции. Патология развивается стремительно. Всего за несколько часов у пациента диагностируют непроходимость дыхательных путей из-за наличия отека. Таким образом фиксируют дыхательную недостаточность.
Среди начальных признаков эпиглоттита выделяют резкое повышение температуры тела. Принятие пищи становится невозможным, затрудняется глотание слюны. При дыхании можно услышать звук, похожий на свист. Человек пытается вдыхать воздух, прикладывая большие усилия для этого.
Общие признаки
Симптоматика также проявляется в:
- раздражительности и изнеможении;
- слабости;
- беспокойстве.
При осмотре малыша заметно воспаленное горло. Покраснение распространяется на всю глотку, но наиболее выражено в ее центральной части. Заболевание можно заподозрить и по другим симптомам. Проявления эпиглоттита у детей могут быть разными, учитывая возраст и индивидуальные особенности организма.
Эпиглоттит у взрослых
Заболевание в редких случаях можно зафиксировать у взрослых. Эпиглоттит чаще встречается у женщин, чем у мужчин. Причиной таким показателям является природное строение гортанной области у представителей сильного пола. Кроме этого, они в большей степени злоупотребляют вредными привычками, чем женщины. В зону риска попадают люди, страдающие от алкогольной и наркотической зависимости.
Также как и в случае со взрослыми, заболевание чаще наблюдается у мальчиков. Возрастная категория, больше всего подвластна проявлению эпиглоттита — 2–5 лет. Начинается болезнь с обычного ОРВИ или ангины. Мальчикам и девочкам становится трудно дышать. При глотании возникает болезненность, слюна начинает обильно выделяться.
Через некоторое время появляются и другие симптомы. Это заболевание имеет свойство быстро прогрессировать. Все существующие признаки могут проявиться за несколько часов до полного нарушения дыхания.
Высокий процент смертности случается из-за острой кислородной недостаточности. Другими причинами летального исхода являются аспирация рвотных масс и гипоксическая кома.
Диагностика эпиглоттита
Образование эпиглоттита у взрослых и детей — это неотложное состояние. Если во время осмотра врач подозревает данное заболевание, необходимо срочно проводить госпитализацию. Окончательный диагноз можно поставить после тщательного обследования области надгортанника. Проводится процедура при помощи ларингоскопа.
В медицинской практике наблюдались случаи резкого сужения дыхательных путей. Подобное явление характерно для острой формы эпиглоттита. В результате асфиксии пациенты умирают. В связи с этим процедура для ребенка требует проведения исключительно в амбулаторных условиях.
Оптимальный вариант диагностики — общая или операционная анестезия.
Если в результате отечности у больного сформировалось сужение горла, главная задача специалиста, которую необходимо провести в первую очередь, восстановить проходимость дыхательных путей.
Для этого в передней поверхности шеи делают отверстие, вставляя трубку, через которую будет поступать воздух. Также возможна вставка в само горло через ротовую полость.
Такая операция имеет название трахеостомия. После проведения процедуры ребенок или взрослый готов к сдаче анализов. Для этого берут немного выделения из области верхних дыхательных путей, а также кровь. Весь собранный материал отправляют в лабораторию для исследования.
Этапы неотложной медицинской помощи
После поступления в медицинское учреждение, больного направляют в отделение интенсивной терапии:
- Внутрь дыхательных путей ребенку вводят пластиковую трубку. При помощи этой процедуры обеспечивают свободное дыхание. Выполняется она под наркозом.
- Далее необходимо сделать рентгеновский снимок. Простыми словами — это подтверждение того, что дыхательные пути блокируются не чем иным, как надгортанником.
- Далее, терапия подразумевает ввод антибактериальных препаратов внутривенно. Лекарственные вещества уничтожают бактерии, спровоцировавшие развитие заболевания.
- В вену также вводят витамины и другие питательные вещества, чтобы предотвратить обезвоживание организма и его истощение.
- Сердечная и дыхательные системы поддаются мониторингу.
- В палате, где находится больной ребенок, увлажняют воздух. Таким образом пытаются дополнительно увлажнить дыхательные пути.
Если своевременная медицинская помощь не была оказана, возникает полное блокирование поступления воздуха в организм. Состояние, которое при этом развивается, грозит нехваткой кислорода, судорогами и потерей сознания. Спустя 3–4 часа в результате осложнений наступает летальный исход.
Этапы лечения
Лечение эпиглоттита начинается с оказания пациенту неотложной медицинской помощи. Если своевременно не принять меры, развития осложнений не миновать. Подобное лечение предполагает вызов скорой помощи или самостоятельную транспортировку пациента в стационар. Перевозить больного следует в сидячем положении.
Лечится заболевание в условиях стационара. В первую очередь стараются снять отек и уничтожить бактерии, которые спровоцировали развитие патологии. В организм больного ребенка вводят антибиотики:
- Цефтриаксон.
- Амоксициллин.
- Клавуланат.
Антибиотики подбираются в каждом индивидуальном случае. Это зависит от состояния пациента и степени выраженности симптомов.
Хорошо влияют на человека иммуномодулирующие препараты, а также проводится антиоксидантная терапия. Лечению отводят много времени до полного восстановления организма.
Меры профилактики
Чтобы исключить вероятность возникновения эпиглоттита, проводится вакцинация для ребенка. Фармацевтический рынок представляет отдельные вакцины для малыша, возраст которого не превышает 5 лет. Отдельные препараты подбираются детям больше 5-летнего возраста, а также взрослым. Эта часть профилактики обязательна для лиц со сниженным иммунитетом.
Среди простейших профилактических мер является частое мытье рук, особенно после посещения улицы и перед принятием пищи. Упорядочивают распорядок дня, включая физические упражнения и закаливание. Питание должно быть сбалансированным со всеми необходимыми для организма веществами. Взрослым следует отказаться от курения и тщательно следить за гигиеной полости рта.
Если вовремя диагностируют симптомы и лечение пройдет как можно быстрее, человек быстро поправится и вернется к привычным повседневным делам. При проявлении малейших признаков эпиглоттита не стоит заниматься самолечением, а сразу обратиться за медицинской помощью. Только в таком случае гарантируется полное излечение от болезни, особенно если болен ребенок.
Калашник Юлия
Источник: https://VipLor.ru/gorlo/epiglottit-u-detej
Острый эпиглоттит у детей – неотложная помощь на догоспитальном этапе
Острый эпиглоттит (J05.1) — это быстро прогрессирующее воспаление надгортанника и окружающих тканей гортаноглотки, характеризующееся нарастающими симптомами затрудненного дыхания в результате выраженного отека надгортанника и черпалонадгортанных складок.
В патологический процесс часто вовлекаются не только подслизистый слой гортани, но и мышцы, межмышечная клетчатка и надхрящница, что приводит к их нагноению и развитию абсцедирующего ларингита или флегмоны гортани с развитием дыхательной недостаточности и обструкции дыхательных путей.
Этиология
Изучение этиологии острого эпиглоттита позволило определить ведущую роль Haemophilus influenzae в возникновении этой инфекции. По данным ВОЗ, Haemophilus influenzae входит в пятерку ведущих причин смерти среди детского населения в возрасте до 5 лет.
Эпидемиология
Источником и резервуаром инфекции при остром эпиглоттите является только человек. Главный путь передачи инфекции — воздушно-капельный. Возбудитель заболевания локализуется на слизистой оболочке верхних дыхательных путей.
Заболевание преимущественно встречается в возрасте от 2 до 7 лет, чаще болеют мальчики, но оно может возникать и у взрослых. Ярким свидетельством последнего является скоропостижная смерть от эпиглоттита президента США Джорджа Вашингтона в декабре 1799 года.
Гемофильная инфекция может протекать в различных клинических формах: гнойный менингит, острая пневмония, бронхит, синусит, отит, септицемия, воспаление подкожной клетчатки, гнойный артрит и эпиглоттит.
Патогенез
Точный механизм развития заболевания неизвестен. Считается, что при травме надгортанника может происходить повреждение слизистой оболочки с формированием «ворот» для инвазии микроорганизмов, присутствующих в верхних дыхательных путях, что приводит к вторичному бактериальному заражению. При этом развитие стеноза гортани при эпиглоттите у детей происходит практически в 100% случаев.
Особенности строения гортаноглотки, заключающиеся в плотном сращении слизистой оболочки надгортанника с эластичным хрящом, приводят к экссудативному воспалительному отеку и внутреннему хондроперихондриту. Клинически он проявляется в виде дисфагии и болезненности в области шеи.
Отмечается слюнотечение, поскольку процесс продукции слюны на фоне воспаления увеличен, а ее глотание из- за боли становится затруднительным. Нарушение целостности слизистой оболочки, изменение ее проницаемости приводят к развитию отека подслизистого пространства на фоне гиперсекреции желез слизистой оболочки гортани.
Обструкция дыхательных путей приводит к отрицательному давлению на вдохе и коллабированию еще не полностью сформированной стенки трахеи.
Клинические проявления
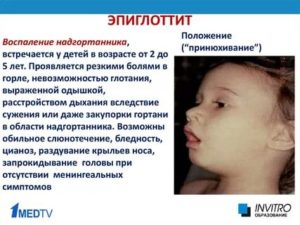
Особенностью клинических проявлений острого эпиглоттита является острое начало, чаще в вечернее время, когда уже уснувший ребенок внезапно просыпается из-за боли в горле, затрудненного дыхания, лихорадки выше 38 С.
У ребенка отмечаются изменение голоса вплоть до афонии, гиперсаливация. Зев гиперемирован, при смещении вниз спинки языка часто удается увидеть увеличенный, вишнево-красного цвета надгортанник.
ОЭ скоротечен, от начала появления первых симптомов заболевания до критической обструкции дыхательных путей при отсутствии адекватного оказания помощи может пройти не более 35 ч.
При осмотре обращают на себя внимание выраженный акроцианоз, потливость, бледность и серый оттенок кожного покрова, беспокойство и испуг ребенка.Положение вынужденное — ребенок полусидит в постели, голова запрокинута назад, нос поднят кверху, рот обычно широко открыт, «хватает» ртом воздух, в акте дыхания участвуют все вспомогательные мышцы, видны втяжения в области яремной ямки, надключичных пространств и межреберных промежутков, отчетливо слышно стридорозное дыхание.
Кашель редкий, достаточно звонкий, но сухой, непродуктивный; глотание нарушено, возможна рвота. В положении на спине нарастает дыхательная недостаточность. Сердечные тоны приглушены, тахикардия, пульс слабый, по мере ухудшения состояния — парадоксальный, «выпадающий» на вдохе.
Стадии стеноза гортани
1-я стадия — компенсированная. Проявляется осиплым голосом, грубым, лающим кашлем и только при беспокойстве ребенка умеренной инспираторной одышкой без участия вспомогательной дыхательной мускулатуры, с небольшим пероральным цианозом.
2-я стадия — субкомпенсированная. Проявляется беспокойством ребенка, тахикардией, частым лающим кашлем, одышкой с участием вспомогательной мускулатуры в покое, пероральным цианозом, не исчезающим после кашля.
3-я стадия — декомпенсированная. Проявляется резким ухудшением состояния ребенка, бледностью, цианотичностью кожи, шумным дыханием с выраженной инспираторной одышкой и глубоким втяжением на вдохе эпигастральной области, межреберных промежутков, надключичных и яремных ямок, разлитым цианозом, парадоксальным пульсом.
4-я стадия — терминальная. Ребенок пытается вдохнуть, напрягая мышцы шеи, хватает открытым ртом воздух; пульс нерегулярный, могут быть судороги, развивается гипоксическая кома, а затем — полная асфиксия.
Различают три формы ОЭ: отечную, инфильтративную и абсцедирующую, которые последовательно могут сменять друг друга. В двух последних вариантах ОЭ возможна симптоматика септического состояния, проявляющаяся в виде нерезко выраженного оболочечного симптомокомплекса — гемофильного менингита.
Течение ОЭ имеет определенную фазность — по мере угасания симптомов эпиглоттита на первое место выступают стеноз гортани и подсвязочного пространства (чаще у детей младше 3 лет), гнойный ларинготрахеобронхит.
Тяжесть общего состояния больных определяется выраженностью стеноза гортани, степенью гемодинамических и дыхательных расстройств, наличием осложнений.
В детском возрасте возникновение острой дыхательной недостаточности при острой обструкции дыхательных путей связано с предрасполагающими факторами и анатомо-физиологическими особенностями дыхательной системы у детей.
Диагностика острого эпиглоттита
Диагностика ОЭ на догоспитальном этапе основывается на выявлении синдрома обструкции верхних дыхательных путей, дисфагии, слюнотечения (у детей 80% случаев). Важно помнить, что патологический процесс развертывается в зоне верхнего этажа гортани, а он практически недоступен для визуализации в условиях обычного клинического осмотра.
Необходимо отметить, что не все признаки, свойственные ОЭ, могут выявляться одновременно, в основном они появляются последовательно, в соответствии с фазами течения заболевания.
Дифференциальная диагностика
Дифференциальную диагностику ОЭ проводят с заболеваниями, приводящими к обструкции верхних дыхательных путей вследствие воспалительного и невоспалительного (травматического, токсического, аллергического, термического и иного) происхождения, обтурацией просвета гортано-глотки инородным телом или объемным образованием (опухоли), ларингоспазмом, пороками развития структур гортаноглотки, параличом (парезом) ых складок, экстраларингеальными процессами, приводящими к наружной компрессии структур гортани.
Лечение острого эпиглоттита
Ребенок с подозрением на острый эпиглоттит должен быть немедленно доставлен в отделение реанимации и интенсивной терапии стационара или (по состоянию) в ближайшую больницу.
Интенсивная терапия ОЭ на догоспитальном этапе и отделении экстренной медицинской помощи стационара включает комплекс мероприятий, направленных на поддержание проходимости верхних дыхательных путей, мониторинг витальных функций, респираторную поддержку (под контролем показаний пульсоксиметрии), своевременное назначение антибиотиков и по показаниям инфузионную терапию.
Первоочередная задача лечения больных ОЭ — восстановление и поддержание проходимости дыхательных путей, уменьшение отечного компонента, что должно осуществляться по протоколу с учетом стадии течения стеноза.
При стенозе 1-й стадии — теплое щелочное питье, при отсутствии противопоказаний (симптомы передозировки) — ингаляция 0,025% раствора нафазолина (нафтизина).
При стенозе 2-й стадии:
- ингаляция 0,025% раствора нафазолина длительностью до 5 мин с использованием ингалятора или пульмикорт 0,5-1 мг через небулайзер;
- при невозможности выполнения ингаляции — интраназальное введение 0,05% раствора нафазолина из расчета 0,2 мл детям с 1 года жизни, прибавляя на каждый последующий год по 0,1 мл, но не более 0,5 мл. Рассчитанное количество раствора нафазолина разбавляют дистиллированной водой — 1,0 мл на год жизни, но не более 5,0 мл. Разбавленный нафазолин вводят при помощи шприца (без иглы) в одну ноздрю ребенку в положении сидя с запрокинутой головой. О попадании раствора в гортань свидетельствует появление кашля;
- если удалось полностью купировать стеноз и/или законные представители ребенка категорически отказываются от госпитализации в стационар, то его можно оставить дома при условии обязательного активного динамического врачебного наблюдения;
- если имеются основания на развитие рецидива стеноза, необходимо попытаться повторно убедить законных представителей о необходимости госпитализации ребенка либо использовать правовые возможности, руководствуясь интересами пациента;
- в случае неполного купирования стеноза 2-й стадии и при отказе от госпитализации ввести дексаметазон в дозе 0,3 мг/кг или преднизолон в дозе 2 мг/кг внутримышечно или внутривенно; обеспечить активное посещение больного врачом.
При стенозе 3-й стадии:
- внутривенное введение дексаметазона из расчета 0,7 мг/кг или преднизолона 5-7 мг/кг;
- повторная ингаляция или интраназальное введение 0,05% раствора нафазолина;
- экстренная госпитализация пациента, желательно в положении сидя, при необходимости — назотрахеальная интубация термопластической трубкой размером, соответствующим возрасту ребенка;
- обеспечить готовность к выполнению сердечно-легочной реанимации, по возможности вызвать специализированную реанимационную бригаду скорой медицинской помощи.
При стенозе 4-й стадии:
- интубация трахеи, при невозможности ее выполнения — коникотомия после введения 0,1% раствора атропина в дозе 0,05 мл/год жизни внутривенно или в мышцы полости рта (при сохранении глоточного рефлекса внутривенно ввести 20% раствор натрия оксибутирата из расчета 0,4 мл/кг [80 мг/кг]);
- во время транспортировки пациента — инфузионная терапия для коррекции нарушений гемодинамики.
Всем детям со стенозом гортани 2-й по 4-ю стадии необходимо проводить оксигенотерапию.
При длительном и неконтролируемом использовании нафазолина возможно появление слабости, брадикардии, резкой бледности кожи вследствие системного адреномиметического действия препарата. В этом случае применение любых адреномиметических препаратов противопоказано. Необходимо помнить, что эффективность применения глюкокортикоидных гормонов и адреномиметиков при ОЭ незначительна.
Восстановление проходимости дыхательных путей может осуществляться методом коникотомии, когда невозможно выполнить интубацию трахеи. Преимуществами коникотомии являются быстрота восстановления проходимости дыхательных путей (в течение нескольких десятков секунд) и относительная безопасность метода по сравнению с трахеостомией.
Техника выполнения коникотомии
- Под лопатки подложить валик высотой 10–15 см.
- Максимально разогнуть голову.
- Первым и третьим пальцем фиксируют гортань за боковые поверхности щитовидного хряща, вторым пальцем определяют промежуток между щитовидным и перстневидным хрящами и посередине между ними делают поперечный разрез кожи длиной 1-1,5 см.
- Вводят второй палец в разрез так, чтобы верхушка ногтевой фаланги упиралась в мембрану. По ногтю, касаясь его плоскостью скальпеля, перфорируют мембрану и вводят через отверстие в трахею канюлю подходящего диаметра.
Остановки кровотечения, как правило, не требуется, а сама манипуляция занимает обычно от 15 до 30 с.
Такая технология выполнения коникотомии применяется только у детей старших возрастных групп при использовании систем типа «SIMS PORTEX».
В настоящее время выпускаются коникотомы «RUSCH» для применения в педиатрической практике — как у детей младшего возраста (диаметр канюли типа 1,5 и 2 мм — Quicktrach I), так и у детей старших возрастных групп и взрослых (диаметр канюли типа 2-4 мм — Quicktrach I).
Выполнение криконикотомии «RUSCH Quicktrach I» является одномоментной процедурой, не предусматривает предварительного разреза кожи. Это более быстрая и эффективная технология восстановления проходимости верхних дыхательных путей.Трахеотомия, являясь сложным хирургическим вмешательством, на догоспитальном этапе у детей применяться не должна.
Антибактериальная терапия
Среди основных препаратов выбора для лечения ОЭ — цефалоспорины III поколения, как парентеральные (цефотаксим, цефтриаксон, цефтазидим, цефоперазон/сульбактам), так и пероральные (цефиксим).
На догоспитальном этапе при ОЭ (в условиях длительной транспортировки) рекомендуется внутривенное введение цефтриаксона или цефуроксима из расчета 50-100 мг на кг массы тела в сутки или хлорамфеникол (левомицетин) внутривенно — 50-100 мг/кг в сутки (на три введения).
В отделении экстренной медицинской помощи для лечения тяжелых форм ОЭ используют иммуноглобулины для внутривенного введения (пентаглобин из расчета 3-5 мл/кг, скорость введения 1,7 мл/кг в час). В стационарных условиях применяют все остальные методы лечения, включая хирургические.
В.М. Шайтор, С. А. Климанцев
2012 г.
Источник: http://www.ambu03.ru/ostryj-epiglottit-u-detej-neotlozhnaya-pomoshh-na-dogospitalnom-etape/