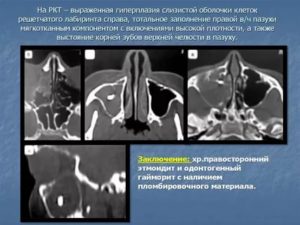
Гиперплазия слизистой верхнечелюстных пазух
Утолщение слизистой оболочки верхнечелюстных пазух: способы лечения
Разрастание десны на начальных этапах может быть похоже на отек или формирование опухоли. Постепенно появляются специфические симптомы:
- на поверхности слизистой или под ней появляются уплотнения, которые постепенно увеличиваются, могут становиться более объемными;
- объем десен увеличивается: они становятся шире, десневой край поднимается выше. При этом ткани остаются плотными, признаков отека нет;
- межзубные промежутки заполняются десневой тканью;
- края десны поднимаются, закрывают поверхность коронок;
- при жевании, при чистке зубов разросшиеся участки травмируются, могут воспаляться, после чего их поверхность уплотняется;
- цвет слизистой постепенно становится ярко-розовым.
Паталогия нижних носовых раковин- основная причина хронической заложенности носа
Одна из главных причин хронической заложенности носа — это патология нижних носовых раковин. Однако, на сегодняшний день среди специалистов нет согласия в решении этой проблемы.
Первоначальным методом выбора, в основном, служит фармакологическое лечение. Во многих случаях носовые местные стероиды, антигистамины и деконгестанты дают хороший результат. Пациентам, не отвечающим на это лечение, обычно предписывают хирургическое уменьшение раковин.
С последней четверти XIX в было внедрено, по меньшей мере, 13 различных технологий. Некоторые из них уже отвергнуты, в то время как другие ещё используются или были повторно внедрены. Имеются, однако, значительные разногласия по поводу достоинств различных технологий (Jackson and Koch, 1999).
Некоторые авторы рассматривают конхотомию как наиболее приемлемый метод лечения, тогда как другие осуждают её, как слишком агрессивную и необратимо деструктивную.Другой спорной технологией является лазерное лечение.
Хотя ряд авторов в последнее время отстаивали эту методику, многие ринологи не одобряют её, так как лазер разрушает слизистую оболочку и последовательно снижает ее функционирование.
АКТУАЛЬНЫЕ ТОВАРЫ
Маски и антисептики
Защитные тканевые маски (цвет розовый, серый) MIXIT
Антисептические гели и спреи для рук MIXIT
Многоразовые тканевые маски (цвет черный, голубой) FINN FLARE
Виды гиперплазии десны
Ткани пародонта могут разрастаться по-разному, с вовлечением разных участков десны. Выделяют несколько видов гиперплазии:
- локализованная: рост новых клеток происходит на ограниченном участке, рядом с одним зубом или группой зубов (только с одной или с обеих сторон);
- генерализованная: десна разрастается по всей поверхности на одной или обеих челюстях;
- папиллярная: новые клетки образуются только на участке десневого сосочка, патология не затрагивает другие десневые ткани;
- маргинальная: разрастается десневой сосочек и область десневого края;
- диффузная: происходит разрастание и маргинальной, и прикрепленной десны (увеличение тканей пародонта на всю высоту от десневого края и до мукогингивальной границы).
Гиперплазия может быть ограниченной. Увеличение тканей в этом случае похоже на опухоль, строго изолировано, имеет широкое основание или ножку. Оно выглядит как нарост или бугорок.
Дополнительная диагностика
Само утолщение слизистой оболочки верхнечелюстных пазух определяется с помощью обычной рентгенографии или компьютерной томографии. Но этих исследований для установления причин недостаточно. Пациентам назначаются дополнительные диагностические процедуры:
- Общий анализ крови.
- Анализ отделяемого из носа.
- Аллергопробы.
- Риноскопия.
- Эндоскопия пазух.
- Биопсия с гистологией.
- Пункция околоносовых пазух.
На основании полученных результатов удается сформировать полную картину происходящего. А поставив диагноз, можно приступать к следующему этапу медицинской помощи – лечению.
Одни лишь рентгенологические методы не позволяют установить причину утолщения слизистой. Для этого необходимо расширить перечень диагностических мероприятий.
Возможные осложнения
Без лечения гиперплазия десен быстро ухудшает состояние зубочелюстной системы:
- снижается качество самостоятельной гигиены: очищать зубы, закрытые разросшейся десной, не удается. Это повышает риск деминерализации эмали, кариеса, других заболеваний;
- при локализованной гиперплазии меняется распределение жевательной нагрузки. Пораженный участок чувствителен к механическим нагрузкам, мешает жеванию. Если десна разрастается по всей поверхности, употребление еды становится болезненным;
- повышается риск воспаления тканей пародонта и периодонта, развития опасных пародонтологических заболеваний.
Врачи клиники «ДентоСпас» отмечают, что лечение гиперплазии десны легче всего проходит на начальных стадиях. Обращаться к пародонтологу за консультацией лучше сразу после появления признаков патологии: отеков, болезненности, изменения цвета слизистой, увеличения объема тканей.
Причины утолщения оболочек
Внутренние ткани гайморовых пазух увеличиваются в объемах в следующих случаях:
- неправильное лечение ринитов;
- частые респираторные заболевания;
- длительные аллергические реакции;
- переохлаждение организма;
- если в области пазухи образовался полип;
- тяжелые инфекционные заболевания;
- острые состояния недостатка какого-либо витамина;
- при врожденных особенностях строения носовых ходов;
- при попадании в полость носа инородного тела;
- при приеме больным гормональных препаратов, различного назначения.
Важно: прогноз течения заболевания напрямую зависит от степени и площади утолщения ткани, чем оно незначительнее, тем вероятнее быстрое и полное восстановление.
Изменение слизистой может происходить не только в гайморовых, но и во фронтальных и решетчатых пазухах. При этом слизистая оболочка перерождается в соединительную ткань.
Утолщение слизистой верхнечелюстной пазухи является одним из составляющих следующих заболеваний:
Источник: https://stomatologiya48.ru/bolezni/utolshchenie-nosa-prichiny.html
Утолщение слизистой оболочки верхнечелюстных пазух: методы лечения, и что будет, если не лечить. Нарушение пневматизации верхнечелюстных пазух
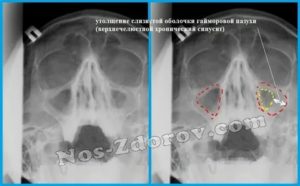
Внутренние ткани гайморовых пазух увеличиваются в объемах в следующих случаях:
- неправильное лечение ринитов;
- частые респираторные заболевания;
- длительные аллергические реакции;
- переохлаждение организма;
- если в области пазухи образовался полип;
- тяжелые инфекционные заболевания;
- острые состояния недостатка какого-либо витамина;
- при врожденных особенностях строения носовых ходов;
- при попадании в полость носа инородного тела;
- при приеме больным гормональных препаратов, различного назначения.
Важно: прогноз течения заболевания напрямую зависит от степени и площади утолщения ткани, чем оно незначительнее, тем вероятнее быстрое и полное восстановление.
Изменение слизистой может происходить не только в гайморовых, но и во фронтальных и решетчатых пазухах. При этом слизистая оболочка перерождается в соединительную ткань.
Утолщение слизистой верхнечелюстной пазухи является одним из составляющих следующих заболеваний:
- хронический гайморит (гнойная, гнойно-полипозная, некротическая, пристеночно-гиперпластическая формы);
- аллергические реакции и риниты.
Если острая форма заболевания не лечится, то трансформируется в хроническое течение заболевания. При этом периодически происходит обострение состояние, усиливаются симптомы, которые с каждым разом купируются все сложнее и сложнее. Воспалительный процесс, длящийся более двух месяцев, принято считать хронической формой состояния.
Симптомы утолщения тканей
Признаки изменения состояния слизистой гайморовых пазух не являются специфическими лишь для этого случая.
Важно: постоянный воспалительный процесс изменяет слизистую, в ней образуются трещины, вырастают полипы.
Симптомы похожи на большую часть симптомов респираторных заболеваний.
Для хронического состояния свойственны следующие жалобы от больных:
- Дыхание затруднено и на вдох и на выдох.
- Постоянные выделения из носа, которые имеют разный вид и консистенцию.
- Часто выделения имеют запах гноя. Он ощущается даже при дыхании больного.
- Больному сложно высморкаться, есть ощущение наличия слизи, но ее сложно удалить из носовой полости.
- При таком состоянии характерно ухудшение обоняния, вплоть до его полной потери.
- Голос больного становится гнусавым, человек говорит «в нос».
- Могут встречаться жалобы на заложенность, боль и шум в ушах.
- Если увеличение слизистой происходит по причине развития гайморита, то на начальных стадиях слизь будет жидкой. На этом этапе гайморит является катаральным. С развитием заболевания она будет становиться все гуще и гуще. Возможно развитие гнойной стадии недуга.
- Иногда при утолщении слизистой гайморовых пазух у человека отекают веки, слезятся глаза. Их болезненность может ошибочно навести на мысль о конъюнктивите.
- Головные боли бывают разной интенсивности, характера и локализации.
- Аллергические реакции сопровождаются жидким состоянием слизи, выделяемой из носа.
- В области щек, по бокам от носа появляется болезненность, усиливающаяся при надавливании.
- В состоянии обострения повышается температура тела, состояние резко ухудшается.
Когда острая стадия проходит, даже если состояние уже приобрело хроническую природу, больной начинает чувствовать себя лучше. Удовлетворительное состояние длиться до следующего наступления острой стадии.
Больной привыкает к своему состоянию и чередованию этих периодов, он не обращается к врачу.
Механизмы изменения структуры слизистой
Утолщение внутренних тканей верхнечелюстных пазух происходит по следующему принципу:
- При возникновении заболевания возникает отек и утолщение. Протоки, выводящие слизь из пазух располагаются на поверхности слизистых оболочек, а значит, при отечности они блокируются. Слизистая выполняет свою функцию выработки слизи. При условии заболевания, ее производится больше, чем в обычной ситуации.
- Излишки слизи остаются в пазухе, возникает давление. Стенки пазухи начинают растягиваться.
- При повышенном давлении вырастают кисты. Данные образования подвержены бесконтрольному разрастанию в размерах.
- Если в полость пазухи проникли болезнетворные организмы – ткани кисты воспаляются.
- Клетки начинают вырабатывать гной, который не имеет выхода из полости.
Методы лечения
Лечить пристеночный вид гайморита требуется незамедлительно. Это предполагает мероприятия по:
- остановке воспалительного процесса;
- устранению вызывающих болезнь факторов;
- удалению симптомов.
Снять отек и ликвидировать заложенность помогают капли. Отоларингологи назначают препараты на основе масел. Их действие мягче, пораженная слизистая не раздражается.
Сужающие сосуды средства следует применять с осторожностью. Запрещается превышать дозировку. Использовать дольше назначенного срока не рекомендуется. Препараты такого класса детям назначает врач. Самолечение недопустимо.
Облегчают состояние промывания полостей солевыми растворами. Используются шприцы без иглы, спринцовки или баллончики с распылителями. Препарат готовят самостоятельно из поваренной соли и охлажденной кипяченой воды или покупают в аптеке.
Отоларингологи назначают антигистаминные препараты. Они облегчают симптомы синусита, уменьшают отеки. Длительность и дозировку определяет врач. Курс может длиться от семи дней до двух недель.
Систематические боли облегчают противовоспалительные средства. Больные вместе с назначенными препаратами принимают Ибупрофен и аналоги.
Пристеночный гайморит вызывает деятельность микроорганизмов. Промывание или орошение полостей совершают при помощи антибактериальных препаратов. В отдельных случаях проводится замена противомикробного препарата простым антибиотиком.
При масштабных пристеночных отеках отоларингологи назначают кортикостероиды. Активизировать медикаментозное лечение помогают физиопроцедуры. К ним относятся УВЧ и лазерная терапия. Лечение пристеночного гайморита проводится под наблюдением врача.
Диагностика заболеваний
Чтобы оценить состояние придаточных пазух, врач проведет наружный осмотр, при котором он сможет осмотреть полость носа и рта, небо на предмет припухлости, гиперемии, наличия свища. Пальпация поможет выявить место локализации болевых ощущений. Для более глубокого осмотра внутренней поверхности и разветвлений носа применяют риноскопию.
Одной из самых сложных методик исследования проходимости соустья пазух и носа является зондирование. Его проводят через лобную полость, реже — через клиновидную.
Перед процедурой нос обрабатывают местным анестетиком и препаратом, который сужает сосуды, обычно это раствор дикаина и эфедрина. Затем вводят зонд-канюлю Лансберга через среднюю носовую раковину.
Для избавления от жидкости, слизи и гноя пазухи промывают и вводят в них специальное рентгеноконтрастное вещество. Иногда проводят пункцию придаточных пазух с помощью специальной иглы Дюфо или Куликовского через нижний носовой ход.
Иглу погружают не более чем на 1 см в просвет пазухи. Это очень сложная процедура, где ошибка медика чревата тяжелыми последствиями. Жидкость, которую удалось получить в результате прокола, проходит бактериологическое исследование.Место прокола промывают антисептиком.
Стадии развития болезни
Стоит понимать, что односторонний и двухсторонний пристеночный гайморит развивается постепенно, проходя несколько стадий. Важно остановить воспалительный процесс на начальном этапе, когда еще можно избежать осложнений.
- Начальная стадия. Достаточно сложно по признакам самостоятельно определить наличие заболевания, поскольку симптомы аналогичны проявлениям простудных недугов.
- Острая форма. Воспалительная реакция не прекращается, возникают ярко выраженные боли в области переносицы и лба, начинаются обильные выделения из носа.
- Хроническая форма. Сопровождается болезненными ощущениями, повышением температуры, сильным насморком, регулярными обострениями болезни.
Острая форма гайморита сопровождается болезненными ощущениями, повышением температуры, обильными выделениями из носа
Лечение хронической формы болезни будет проходить намного дольше и неприятнее, поэтому следует обратиться за медицинской помощью на первоначальном этапе.
Продолжительность таких этапов развития в каждом конкретном случае разная и зависит от возбудителя инфекции, индивидуальных особенностей организма человека, его иммунной системы. В любом случае, не нужно затягивать с лечением, дожидаясь момента, когда заболевание пройдет само собой.
Патогенез и клиническая картина болезни
Заболевание формируется в осенне-зимний период, когда организм человека ослаблен и часто присоединяются респираторные вирусные инфекции.
На фоне длительного воспаления появляется пристеночный отёк слизистой верхнечелюстной пазухи. Реснитчатый слой увеличивается, его рельефность сглаживается. Постепенно слизистая утолщается и уплотняется, покрывается густой, трудно отделяемой мокротой.
Характер патологического экссудата – серозный. Редко формируется слизь с гноем. Придаточные пазухи закупорены не полностью, поэтому у пациентов признаки болезни менее выражены, чем при остром гайморите. Чаще заложена одна сторона, насморк неинтенсивный. Только в случае осложнений появляется ринорея с гнойным содержимым, бактериальная инфекция распространяется на оба синуса.
В области верхней челюсти появляется ноющая боль. Она может иррадиировать в лобную часть головы, надбровные дуги, виски. Отекает нос, верхние и нижние веки, щёки.
При хроническом пристеночном гайморите иногда развивается сухой кашель, который приобретает хронический характер. В утреннее время он усиливается из-за застойных процессов.
Закупорка носа приводит к недостаточности дыхательной функции, чувству тяжести в гайморовых пазухах, которое усиливается при наклонах головы. Могут развиваться симптомы осложнений – воспаление среднего уха, заложенность в ушном проходе, снижение слуха.
Заболевание ухудшает общее состояние больного. Это проявляется такими симптомами:
- потеря аппетита из-за нарушения обоняния;
- упадок сил, быстрая утомляемость, снижение трудоспособности;
- головные боли;
- эмоциональная нестабильность.
Источник: https://GolovaNeBoli.ru/prostuda/utolshhenie-slizistoj-obolochki-verhnechelyustnyh-pazuh-sposoby-lecheniya.html
Основные симптомы и особенности лечения гиперпластического гайморита
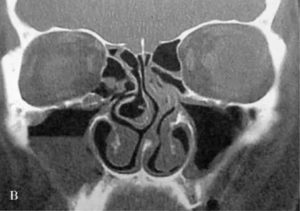
Формы течения гайморита отличаются друг от друга. Заболевание могут провоцировать различные причины. И в каждом конкретном случае симптомы и лечение будут отличаться.
Точное определение разновидности заболевания крайне необходимо для того, чтобы подобрать верную методику терапии.
Гиперпластический гайморит выделяют в качестве особой формы хронического гайморита, для которого характерно утолщение слизистых оболочек.
Для данного типа заболевания свойственно тяжелое течение, лечение подобрать крайне трудно, и болезнь не всегда поддается терапии. Симптомы гиперпластической формы схожи с признаками гнойного гайморита. Слизистые оболочки носовых пазух в этом случае быстро разрастаются, и это становится причиной сужения просвета в полости.
Заболевание в большинстве случаев приобретает хроническую форму при неадекватной терапии в момент острой фазы. Данный тип гайморита может развиваться на фоне проникновения в организм стрептококковой и стафилококковой инфекции.
Эти инфекции достаточно часто провоцируют болезни ротовой полости и планомерно приводят к возникновению тонзиллита.
Такой процесс связан с тем, что в момент неправильного высмаркивания патогенные микроорганизмы проникают в гайморовы полости и провоцируют начало патологического процесса.
Важно помнить о том, что подобные состояния могут проявляться при наличии опухолей в ротоглотке. В этом случае болезнь будет сопровождаться сильнейшими головными болями.
Симптомы
Для гиперпластического гайморита присущи следующие симптомы:
Гиперплазия в большинстве случаев поражает только одну носовую полость, в которой возможно образование полипов и кист. Среди наиболее заметных симптомов выделяют заложенность носа и затрудненность дыхания.
Для патологии присуще достаточно длительное течение. Может наблюдаться нарушение или полное отсутствие вентиляции.
Болезненные ощущения в области зубов верхней челюсти, лба и скул могут иметь невыраженный характер.
Насморк и отек слизистых оболочек носовой полости может возникать периодически.
Заложенность проявляется в любое время суток, сосудосуживающие капли снимают ее, но через короткое время она возвращается вновь.В ночное время может появляться дискомфорт в зоне глаз, не исключено возникновение конъюнктивита. Возможно присутствие субфебрильной температуры, на фоне которой возникает хроническая усталость.
Диагностика
Констатировать наличие хронической патологии может только опытный ЛОР. Первичный осмотр начинается со сбора анамнеза патологии. Для установления диагноза производят рентген пазух (в особенно тяжелых случаях МРТ или КТ).
Если диагностика хронического гайморита затруднена, производят пункцию гайморовых пазух. Ее часто дополняют промыванием антисептиком и введением антибактериальных средств. В ходе пункции производится мазок на определение характера флоры.
Его используют для последующих диагностических мероприятий, которые позволяют установить конкретный патогенный микроорганизм и определить его чувствительность к антибиотикам. Назначить полноценное лечение без полного обследования невозможно.
Риноскопия используется достаточно часто, подобный метод направлен на определение состояния слизистой оболочки. Отоларинголог осматривает пациента с использованием носового и носоглоточного зеркала при искусственном свете.
Интересно знать, что у пациентов при гиперпластическом гайморите на рентгене часто определяется выраженная темная полоса. Контур ее имеет четкие очертания. При наличии полипов затемнение может быть неравномерным.
Стоит помнить о том, что рентгенография – недостаточно точный метод, и в некоторых случаях для установления точного диагноза нужно прибегать к новым методикам, таким как КТ и МРТ.
Особенности терапии
Для избавления от гиперпластического гайморита необходимо комплексное лечение. Оно включает в себя следующие этапы:
- Устранение причин воспаления.
- Терапия с применением антибиотиков и противовоспалительных средств.
- Вывод слизистого содержимого при помощи промывания.
- Закапывание сосудосуживающих препаратов.
- Физиопроцедуры.
- Промывание антисептиками при помощи пункции.
В случае если консервативное лечение не приносит результата, показано проведение операции, в ходе которой удаляется разросшаяся ткань.
Следует помнить, что полностью излечить хронические формы гайморита просто невозможно. Сосудосуживающие препараты оказывают лишь временное действие. Излечить заболевание достаточно трудно.
Необходимо полностью восстановить основные функции носа и поврежденные слизистые оболочки.Показано посещение физиотерапевтических процедур, таких как электрофорез, УВЧ. Следует помнить, что посещение подобных сеансов часто рекомендуют после полного выздоровления для поддержания иммунитета. В качестве дополнительных методик применяют витаминотерапию и иммунотерапию. В течение курса лечения крайне важно соблюдать режим дня.
Возможные последствия
Затянувшийся хронический гайморит достаточно часто становится инфекционным очагом, из-за которого инфицируются соседние ткани, возникают ангины и фарингиты, заболевания зубов, случается атрофия слизистых оболочек, формируются полипы.
Гной в пазухах носа часто становится причиной абсцесса и требует хирургического вмешательства. В этот процесс очень часто вовлекаются соседние отделы носа, образуется пансинусит и периостит. Подобное заболевание в любом случае требует полноценной терапии.
Если лечение производится несвоевременно, нужно готовиться к возникновению различного рода осложнений. Важно помнить о том, что исцелить гайморит народными средствами невозможно, потому при первых подозрениях на наличие патологии нужно обратиться к врачу.
Источник: https://gaimorit-sl.ru/vidy/giperplasticheskii-gaimorit.html
Пристеночное утолщение слизистой верхнечелюстной пазухи: что это и как лечится?
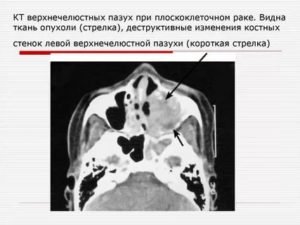
Постоянная заложенность носа, гнусавость, головные боли — на эти симптомы многие не обращают внимания, считая их признаками обычного насморка.
Однако именно так проявляется пристеночное увеличение слизистой верхнечелюстных полостей, которое, в отличие от ринита, вылечить самостоятельно невозможно.
Почему слизистая гайморовой полости увеличивается в объемах, и какие способы лечения гипертрофии существуют?
Понятие и причины развития патологии
Гайморова пазуха, которую еще называют верхнечелюстным синусом или гайморовой полостью, — это самая крупная придаточная пазуха, которая занимает все тело верхней челюсти.
Изнутри она выстлана тонкой слизистой оболочкой, состоящей из мерцательного эпителия, и заполнена воздухом.
Из-за того, что эпителий практически не содержит бокаловидных клеток, кровеносных сосудов и нервов, многие заболевания протекают практически бессимптомно.
Здоровые оболочки пазухи не видны невооруженным глазом. Если они увеличиваются в объемах, это говорит о протекании воспалительных процессов в синусе. Причины, вызывающие утолщение гайморовой полости:
- гайморит — воспаление синуса, часто является осложнением насморка, гриппа и других инфекционных недугов;
- разрастание эпителиальной ткани — хронический процесс, при котором клеточная инфильтрация вызывает тканевые патологии;
- аллергическая реакция на раздражитель, например, пыльцу растений, пыль, которая сопровождается отеком;
- нейровегетативные патологии — способствуют снижению тонуса сосудов и увеличению кавернозных тел.
Основным провоцирующим фактором является инфекция, которая проникает через носовую полость. Также разрастанию способствуют травмы, искривление перегородки, полипы, сухой и грязный воздух, курение.
Симптомы пристеночного утолщения слизистой верхнечелюстной пазухи
Пристеночное увеличение сопровождается следующими симптомами:
- затрудненное дыхание;
- выделения в виде слизи, которые часто имеют гнойный запах;
- гнусавость;
- потеря обоняния;
- головные боли;
- болевые ощущения распространяются на щеки, человеку может показаться, что у него болят верхние зубы.
Диагностические методы
Диагностика пристеночной гиперплазии осложняется тем, что симптомы во многом напоминают признаки обычного насморка. Больной испытывает боль только в острой стадии недуга, а при переходе в хроническую он будет чувствовать незначительный дискомфорт, на который многие не обращают внимания. Диагностикой и лечением заболевания занимается отоларинголог.
Гиперплазию эпителия можно заметить только на рентгеновских снимках. При подозрении на утолщение врач выдает направление на рентген, который позволит заметить даже минимальное увеличение эпителиального слоя в виде затемнения. Рентген также показывает наличие и уровень жидкости в синусах, а по ее расположению можно определить степень воспаления.
Одним из основных методов диагностического исследования является риноскопия с применением эндоскопа. Она позволяет оценить степень увеличения эпителиального слоя, обнаружить полипы и гнойные скопления в полости.
Для дополнительной диагностики используют МРТ и КТ. Применяя метод компьютерной томографии, ЛОР-врач может оценить размеры разрастания, а также проходимость протоков.
Кроме того, для уточнения диагноза могут прибегать к проведению пункции, анализа выделений, биопсии.
Особенности лечения
Разрастание эпителиального покрова гайморовой полости — это следствие другого заболевания. Чтобы устранить гипертрофию, необходимо вылечить недуг, который ее вызвал.
В таблице представлен перечень используемых препаратов:
| Название | Действующее вещество | Характеристика препарата |
| Отривин | Ксилометазолин, оказывает альфа-адреномиметический эффект | Сосудосуживающее средство |
| Називин | Оксиметазолин — альфа-2-адреномиметик | |
| Нокспрей | ||
| Хлорофиллипт | Экстракт листьев эвкалипта | Антисептик |
| Димексид | Диметилсульфоксид | |
| Фурацилин | Нитрофурал, активен в отношении стафилококков, стрептококков, бацилл, сальмонелл | |
| Аугментин | Амоксициллин, клавулановая кислота | Антибиотик |
| Ксефокам | Лорноксикам | |
| Сумамед | Азитромицин | |
| Аллергодил | Азеластин — снижает проницаемость сосудов, стабилизирует мембрану тучных клеток | Антигистаминное средство |
| Тавегил | Клемастин | |
| Фликсоназе | Флутиказон | Кортикостероид |
| Назонекс | Мометазон |
Заниматься самолечением при гиперплазии эпителия запрещено, поэтому во избежание неблагоприятных последствий медикаментозные препараты назначает только ЛОР. Кроме лекарственной терапии широко применяются физиопроцедуры:
- УВЧ — воздействие высокочастотного электромагнитного поля;
- КУФ — ультрафиолетовое излучение;
- лазеротерапия.
Если медикаментозные способы терапии не помогают, то показано оперативное вмешательство, особенно при полиповидном утолщении. Врач выполняет эндоскопическую или радикальную санацию по методу Колдуэлла-Люка.
Разрастание покровов верхнечелюстной полости требует немедленного лечения. Эта патология не проходит сама собой, и вылечить ее в домашних условиях невозможно.
Источник: https://pro-zuby.com/stomatologiya/okklyuziya/utolshchenie-slizistoj-verhnechelyustnoj-pazuhi.html
Утолщение слизистой гайморовой пазухи
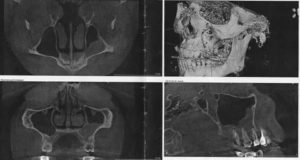
В области гайморовых пазух могут происходить многие процессы, и все они отражаются на состоянии дыхательных путей. Скопление слизистого содержимого и гноя – благоприятная среда для размножения патогенных микроорганизмов.
Стоит помнить о том, что утолщение слизистых гайморовых пазух часто выступает распространенным проявлением многих патологий.
Патологические изменения в строении слизистой возможны при ринитах, полипах, кистах, проникновении мелких деталей в полость носа (особенно актуально для детей).
Воспалительный процесс при рините затрагивает не только верхнечелюстные и лобные пазухи, но и область глотки и гортани. Стоит помнить о том, что изменения, происходящие на оболочках, могут быть различными. Если они невелики – прогноз благоприятный. В случае если соединительные ткани разрастаются, поражаются полости носа – в таких ситуациях прогноз неутешителен.
Уплотнения обычно случаются при хроническом течении гайморита. Стоит помнить о том, что хронический гайморит часто развивается при неправильном лечении острой формы заболевания.
Если длительность воспалительного процесса превышает 6 недель, констатируют переход болезни в хроническую форму. Обострение патологии в этом случае будет регулярным.
Возможно нарушение структуры слизистой оболочки по причине аллергии.
Виды гипертрофии
Орган дыхания устроен так, что передние части носовой раковины выступают наиболее уязвимыми, и именно в них часто случаются гипертрофические изменения. Довольно часто гипертрофия происходит в задней части носовых раковин, располагающихся в нижней части полости.
В ходе первичного осмотра могут быть обнаружены полипы. По мере их разрастания ухудшается дыхание из-за того, что подобные образования перекрывают носовые ходы. Гипертрофия часто развивается несимметрично, передние части носовой раковины повреждаются крайне редко. Это может случиться из-за запущенного синусита.
В нормальном состоянии слизистые оболочки свободно пропускают воздух в момент вдоха, но при развитии хронического воспаления эта функция нарушается. Организм в этот момент вынужден приспосабливаться к переменам такого рода, и слизистая оболочка, пытающаяся справиться с подобной нагрузкой, разрастается. При механических повреждениях, травмах носовых перегородок происходит то же самое.
Слизистая оболочка разрастается постепенно и перекрывает дыхание со здоровой стороны носа. Можно выделить целый ряд других факторов, провоцирующих и влияющих на развитие патологии:
- курение;
- частые простудные заболевания;
- образование полипов в носу;
- склонность к аллергическим реакциям;
- постоянный контакт с сухим воздухом;
- нахождение в помещении с загрязненным воздухом;
- длительное употребление гормональных препаратов.
Деформированная слизистая оболочка приобретает бугристый вид. Для такой патологии присуща интенсивная выработка слизистого секрета.
Диагностика заключается в проведении риноскопии. В течение этого мероприятия отоларинголог осматривает отделы носовой полости. Наибольшее значение имеет место локализации области со сформировавшимся утолщением слизистых оболочек.
Подобное явление в обязательном порядке требует лечения. Терапия может заключаться в домашнем лечении с периодическим посещением специалиста. В осложненных случаях применяют хирургическое вмешательство. Хирургический метод в ряде эпизодов используют при нарушениях в строении носовой перегородки и при необходимости удаления каких-либо новообразований в носовой полости.Утолщение слизистой гайморовой пазухи происходит постепенно, но уже при первых тревожных симптомах нужно посетить специалиста. Лечение может быть назначено только после первичного осмотра и обследования.
Признаки утолщения
Уплотнение слизистых оболочек характерно для хронического гайморита, при котором возможны следующие проявления:
- Выделения из носовой полости могут иметь разный вид, в большинстве случаев они имеют густую консистенцию.
- Сопли в некоторых случаях имеют характерный гнилостный запах.
- Слизь скапливается в носовой полости и при этом образует корки.
- Снижение остроты обоняния.
- Повышение температуры тела в период обострения.
- Болезненность в области щек, возможность пропальпировать уплотнение.
- Отечность век, головные боли.
- На слизистых оболочках возникают трещины, впоследствии образуется пристеночное воспаление.
При аллергическом синусите выделения жидкие, но их отток возможен при особом положении головы пациента.
Стоит помнить о том, что уплотнение слизистой не всегда возникает по причине гайморита. Риниты и синуситы очень схожи по своим проявлениям, и на их фоне также может развиться гипертрофия. В большинстве случаев гайморит провоцирует затяжной насморк, при котором возникает постоянная заложенность носа.
Диагностические мероприятия и методика терапии
Для постановления диагноза используют риноскопию, в ходе которой специалист может обнаружить отечность слизистых оболочек, бледность определенных участков, повреждение сосудов. Если присутствуют симптомы, характерные для хронического гайморита, необходим рентген носовых пазух. Только на рентгеновских снимках можно заметить начальные стадии образований и пристеночный отек.
Терапия в первую очередь должна быть направлена на устранение отечности и налаживание естественного оттока слизистого содержимого. Крайне важно восстановить нормальный процесс воздухообмена.
Методику лечения сможет выбрать только специалист.
Терапия может включать употребление антибактериальных средств, которые следует назначать лишь после мазка из носа на определение типа возбудителя патологии.
Список применяемых мероприятий, показанных при утолщении оболочек, выглядит следующим образом:
- Промывание носа препаратами на основе морской соли.
- Употребление противоаллергических средств курсом.
- При болевом синдроме назначают противовоспалительные препараты.
- Применение сосудосуживающих капель (длительность использования не более 7 дней).
- Назальные антибиотики.
- Кортикостероидные препараты для снятия пристеночного отека.
- Гомеопатические средства, действие которых направлено на разжижение слизи.
Источник: https://entsefalopatiya.ru/venerologija/utolshhenie-slizistoj-gajmorovoj-pazuhi/