Фиброзная колонопатия что это такое
Панзинорм 10000: инструкция, отзывы, аналоги, цена в аптеках

действующее вещество: панкреатин (свиной)
1 капсула содержит 106,213-136,307 мг панкреатина с ферментативной активностью липазы — 10000 ЕД, амилазы — 7200 ЕД, протеазы — 400 ЕД
вспомогательные вещества : метакрилатного сополимера дисперсия (содержит метакриловой кислоты и етакрилату сополимер (1: 1), полисорбат 80, натрия лаурилсульфат, воду), триэтилцитрат, тальк, эмульсия симетикона 30% (содержит симетикон, метилцеллюлозу, кислоту сорбиновую, воду)
твердая желатиновая капсула содержит желатин, титана диоксид (Е 171).
Лекарственная форма
Капсулы.
Белого цвета, матовые капсулы, наполненные бежево-коричневого цвета гранулами с характерным запахом.
Наименование и местонахождение производителя
КРКА, д.д., Ново место, Словения.
Шмарьешка цеста 6, 8501 Ново место, Словения /
KRKA, dd, Novo mesto, Slovenia.
Smarjeskacesta 6, 8501 Novo mesto, Slovenia.
Фармакологическая группа
Средства, улучшающие пищеварение, включая ферменты. Полиферментные препараты. Код АТС A09АА02.
Капсулы Панзинорм® 10000 компенсируют дефицит ферментов поджелудочной железы, ускоряют катаболизм и улучшают клиническую картину при нарушении пищеварения. Активные ферменты высвобождаются в тонком кишечнике, где они дальше действуют.
Высокая активность липазы является ключевым в лечении нарушения пищеварения, причиной которых является недостаточность ферментов пищеварения. Липаза расщепляет жиры до жирных кислот и моноглицеридов, что позволяет их всасывания и всасывания жирорастворимых витаминов.
Амилаза расщепляет углеводы до декстринов и сахаров, протеаза действует на белки.
Панзинорм® 10000 улучшает питание организма благодаря улучшению всасывания различных видов пищи, а также предотвращает или уменьшает стеаторею и симптомы, связанные с нарушением пищеварения.Панзинорм® 10000 может уменьшать боль при хроническом панкреатите. Данный эффект связывают с действием протеазы, уменьшает секрецию поджелудочной железы. Механизм данного эффекта точно не изучен.
Показания
Недостаточность экзокринной функции поджелудочной железы у взрослых и детей, обусловленная различными заболеваниями, в том числе:
- муковисцидоз,
- хронический панкреатит
- панкреатэктомия;
- гастроэктомия;
- операции с наложением желудочно-кишечного анастомоза (гастроэнтеростомия по Бильрот II);
- синдром Швахмана-Даймонда;
- острый панкреатит с момента перевода пациента на энтеральное питание;
- другие заболевания, сопровождающиеся экзокринной недостаточностью поджелудочной железы.
Противопоказания
Повышенная чувствительность к активному веществу, свинины или другим компонентам препарата.
Острый панкреатит или обострение течения хронического панкреатита.
Особые предостережения.
Препарат содержит активные ферменты, которые могут повредить слизистую оболочку ротовой полости, поэтому капсулы следует глотать целиком, не разжевывая, запивая достаточным количеством жидкости.
У больных муковисцидозом, которые принимали высокие дозы препаратов панкреатина, наблюдались сужения илеоцекального отдела кишечника и толстой кишки (фиброзирующая колонопатия).
В качестве меры пресечения рекомендовано в случае появления необычных абдоминальных симптомов или изменения характера абдоминальных симптомов обратиться за медицинской консультацией, чтобы исключить возможность фиброзирующей колонопатии, особенно если пациент принимает более 10000 ед. липазы / кг / сут.
Применение в период беременности и кормления грудью
Нет данных о безопасности липазы, амилазы и протеазы в период беременности.
Во время исследований на животных не было выявлено прямого или косвенного негативного влияния на беременность, развитие эмбриона, роды или постнатальное развитие.
Следует с осторожностью назначать беременным женщинам. Ферменты не всасываются из желудочно-кишечного тракта, однако риск не может быть исключен. Лекарственное средство следует применять беременным и кормящим грудью, только в случае, когда ожидаемая польза для матери превышает потенциальный риск для ребенка.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами
Не наблюдалось никакого влияния на способность управлять автомобилем и другими механизмами.
Дети
Применяют в педиатрической практике.
Способ применения и дозы
Дозировка препарата основано на индивидуальных потребностях больного и зависит от степени нарушения пищеварения и состава пищи. Препарат рекомендуется принимать во время или сразу после еды.
Капсулу проглотить целиком, не разжевывая, запивая достаточным количеством жидкости или принять с легкой закуской.
Для облегчения приема Панзинорм® 10000 (дети и лица пожилого возраста), капсулу можно раскрыть и добавить кислотостойкие гранулы к жидкой пище, не требующей разжевывания, например к яблочного пюре или к жидкости с нейтральным или слабокислым средой (йогурт, тертое яблоко). Такую смесь следует принять немедленно.
Во время лечения Панзинорм® 10000 очень важно употреблять достаточное количество жидкости, особенно в период повышенной потери. Дефицит жидкости может усилить запоры.Дозирование при муковисцидозе.
Общие рекомендации для заместительной терапии ферментами поджелудочной железы
- начальная доза для детей в возрасте до 4-х лет составляет 1000 ЕД липазы на килограмм массы тела во время каждого приема пищи и для детей в возрасте от 4-х лет — 500 ЕД липазы на килограмм массы тела во время каждого приема пищи.
Дозу следует подбирать индивидуально, в зависимости от тяжести заболевания, контроля стеатореи и поддержания надлежащего нутритивного статуса.
Поддерживающая доза для большинства пациентов не должна превышать 10000 ЕД липазы на килограмм массы тела в сутки или 4000 ЕД липазы на 1 грамм потребленного жира.
Дозирование при других видах экзокринной недостаточности поджелудочной железы
- дозу следует подбирать индивидуально, в зависимости от степени нарушения пищеварения и жирового состава пищи.
Начальная доза составляет от 10000 до 25000 ЕД липазы во время каждого основного приема пищи. Однако не исключено, что некоторым больным необходимы более высокие дозы для устранения стеатореи и поддержания надлежащего нутритивного статуса.
Согласно общепринятой клинической практики считается, что с пищей следует принять не менее от 20000 до 50000 единиц липазы.
Доза для приема во время основных приемов пищи (завтрака, обеда или ужина) может быть от 25000 до 80000 ЕД липазы, а при дополнительном легком питании между основными приемами пищи должна составлять половину индивидуальной дозы.
Передозировка
Нет данных о системной интоксикации при передозировке. Передозировка может вызвать тошноту, рвоту, диарею, гиперурикемией и урикозурии, перианальные раздражение, и очень редко, в основном только у больных муковисцидозом, фиброзную колонопатии.
В случае передозировки прием препарата следует прекратить, рекомендуется гидратация организма и симптоматическое лечение.
Побочные эффекты
Со стороны иммунной системы:
реакции гиперчувствительности, включая сыпь, зуд, покраснение кожи, чихание, крапивница, слезотечение, бронхоспазм, обструкцию дыхательных путей, анафилактические реакции.
Со стороны желудочно-кишечного тракта:
тошнота, рвота, боль в животе, запоры или диарея, метеоризм, изменение характера стула, раздражение кожи вокруг рта или анального отверстия, особенно после приема высоких доз.
В редких случаях у пациентов с муковисцидозом прием препарата в высоких дозах (более 10000 ЕД липазы / кг / сутки) может приводить к образованию стриктур толстой кишки или илеоцекального отдела кишки. При возникновении внезапной боли или ухудшении боли в животе, при метеоризме нужно пройти обследование для исключения возможной фиброзной колонопатии.
Влияние на результаты лабораторных и инструментальных исследований:
гиперурикемия, гиперурикозурия, дефицит фолиевой кислоты.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий
Ферменты поджелудочной железы подавляют всасывание фолиевой кислоты. При одновременном приеме бикарбонатов и циметидина с большими дозами ферментов поджелудочной железы рекомендуется периодически проводить анализ концентрации солей фолиевой кислоты в сыворотке крови и обеспечить дополнительный прием фолиевой кислоты, если это необходимо.
Ферменты поджелудочной железы могут снижать эффективность акарбозы и миглитола.
Кислотостойкие микрогранулы, содержащиеся в Панзинорми® 10000, разрушаются в двенадцатиперстной кишке.
При слишком большой кислотности содержимого двенадцатиперстной кишки ферменты будут освобождены несвоевременно.
Уменьшение секреции желудочной кислоты, достигается приемом ингибиторов Н 2 рецепторов или ингибиторов протонной помпы, позволяет уменьшить дозу Панзинорму® 10000 у некоторых пациентов.
Ферменты поджелудочной железы могут уменьшать всасывание железа, но клиническое значение этого взаимодействия неизвестно.
Условия хранения
Хранить при температуре не выше 25 о Св оригинальной упаковке для защиты от воздействия влаги.
Хранить в недоступном для детей месте.
Упаковка
По 7 капсул в блистере, по 3 или 8, или 12 блистеров в коробке.
Категория отпуска
Без рецепта.
Источник: https://www.medcentre24.ru/medikamenty/panzinorm-10000.html
Симптомы и лечение опущения кишечника
Опущение ободочного отдела толстого кишечника называется колоноптозом. Данная патология развивается вследствие ослабления связочного аппарата, удерживающего кишку в брюшной полости.
Этому способствуют множество причин – нерациональное питание, ожирение, болезни пищеварительного тракта и многое другое. Симптомы образуются вследствие смещения абдоминальных органов – возникает тошнота, рвота, чувство перенасыщения, запоры.
Характерная клиническая картина, методы диагностики, а также различные варианты лечения данного заболевания представлены в этой статье.
Разберемся несколько подробнее в том, что такое колоноптоз кишечника. Данная патология проявляется опущением его толстого отдела на другие абдоминальные органы. По мере прогрессирования болезни страдает не только пищеварительная, но половая и мочевыводящая системы.
Самостоятельная диагностика такого состояния вызывает сложности из-за размытой клинической картины, которая может указывать и на другие заболевания желудочно-кишечного тракта. Поэтому для своевременного выявления колоноптоза необходимо обратиться в лечебное учреждение.
Классификация патологии подразумевает его деление в зависимости от вовлечения в процесс той или иной части кишечника:
- левосторонний колоноптоз – опущение левого отдела поперечно-ободочной кишки;
- правосторонний колоноптоз – опущение правой части ободочной кишки;
- тотальный колоноптоз – опущение всего поперечно-ободочного отдела.
Кроме того, помимо обычного опущения выделяют трансверзоптоз – провисание органа в форме буквы V.
Причины
Колоноптоз может быть как врожденным – вследствие аномалий развития кишечника на внутриутробном этапе, так и приобретенным – из-за воздействия на организм предрасполагающих к данному заболеванию факторов.
Основными процессами, приводящими к опущению кишечника, служат:
- вялость брюшной мускулатуры;
- опущение диафрагмальных мышц;
- ослабление связочного аппарата кишечника.
Вышеперечисленные патологические процессы провоцируют следующие неблагоприятные факторы:
- погрешности в рационе – употребление жирной, жареной пищи;
- быстрое снижение веса (вследствие строгой диеты или тяжёлого заболевания);
- наличие избыточного веса или ожирения;
- перенесенные лапаротомические операции;
- механические травмы абдоминальных органов;
- чрезмерные физические нагрузки;
- нарушения гормонального фона;
- многоплодие у женщин.
Большой риск развития колоноптоза у женщин со стремительно проходящими родами. Такая патология может привести к нарушению целостности мышечно-связочного аппарата кишечника, и, как следствие, опущению этого органа.
Симптомы
Заболевание не имеет характерной клинической картины, что значительно затрудняет его диагностику. Более того, оно может долгое время не проявлять себя какими-либо симптомами.
Основная симптоматика колоноптоза – это такие расстройства пищеварения как запоры и метеоризм. Такие проявления развиваются вследствие затруднения продвижения каловых масс по патологическому отделу кишечника, застои которых ведут к возникновению процессов брожения и гниения, из-за чего образуются газы.
Дополнительные симптомы опущения кишечника включают в себя:
- болевой синдром в области живота сначала ноющего, а по мере прогрессирования заболевания – интенсивного характера;
- тяжесть в желудке, снижение аппетита;
- чувство перенасыщения желудка из-за его сдавления;
- проявления диспепсии – отрыжка, тошнота, приступы рвоты;
- ощущение дискомфорта в животе в положении стоя, которое проходит после того, как человек лег;
- появление признаков интоксикации – слабость, вялость, снижение работоспособности, головные боли; такие симптомы возникают вследствие попадания токсинов в организм человека из застоявшихся каловых масс;
- у мужчин могут возникать дизурические расстройства, у представителей женского пола – болезненные менструации и нарушения цикла.
По мере прогрессирования патологического процесса и опущения толстого кишечника в малый таз развиваются такие осложнения как геморрой, анальные трещины, выпадение прямой кишки, воспаление мочевыводящей системы.
Диагностика
Для выявления колоноптоза пациенту назначается диагностический комплекс, который состоит из клинических и дополнительных методов исследования.
Клиническая
Лечащий врач проводит следующие способы клинической диагностики:
- сбор жалоб – выясняются наиболее беспокоящие симптомы, а также признаки, указывающие на пролапс кишечника;
- сбор анамнеза – собирается информация о характере питания и образе жизни пациента, длительности клинических симптомов; выявляются возможные причины и предрасполагающие факторы заболевания;
- физикальное обследование пациента – проводится общий осмотр больного, в процессе которого выявляется отвисание брюшной стенки (даже при нормостеническом типе телосложения);
- проведение пальпации живота – при осуществлении данного клинического исследования специалист выявляет следующие признаки колоптоза:
- пульсация брюшной аорты в положении лежа;
- при натягивании брюшной стенки болевой синдром ослабевает;
- смещение привратника желудка.
После проведения клинической диагностики врач назначает пациенту дополнительные исследования.
Дополнительная
Дополнительные диагностические мероприятия включают в себя лабораторные и инструментальные исследования:
- клинический анализ крови – диагностируются признаки возможного воспаления и анемии (при наличии осложнений);
- общий анализ мочи – выявляются возможные воспалительные процессы мочевыводящей системы;
- ирригоскопия – рентгенологическое исследование кишечника с введением контраста – наиболее информативный метод диагностики; позволяет определить градус опускания органа;
- колоноскопия – инвазивный метод диагностики, позволяющий провести оценку слизистой оболочки органа, определить стенозирование его просвета, а также взять биопсию для дальнейшего исследования;
- гистологическое исследование биоптата – лабораторный метод, который проводится для определения клеточного строения пораженной части кишечника (диагностика онкологии).
После изучения результатов исследований лечащий врач назначает соответствующую терапию.
Лечение
Лечение колоноптоза направлено на укрепление мышечно-связочного аппарата кишечника и устранение неприятных симптомов. Терапия заболевания подразумевает коррекцию рациона и образа жизни, занятия лечебной физкультурой, прием медикаментов и проведение хирургии.
Немедикаментозное
Немедикаментозная терапия колоноптоза – основа его лечения. Она включает в себя следующие методы:
- изменение образа жизни;
- специализированная диета;
- занятия гимнастикой;
- ношение бандажа;
- применение народных средств.
Коррекция питания и образа жизни
Для того чтобы активизировать перистальтику кишечника и укрепить поддерживающие его связки, необходимо вести активный образ жизни. Он подразумевает ежедневные прогулки на свежем воздухе, адекватные физические нагрузки. Такие мероприятия предупреждают запоры и улучшают общее состояние пациента.
Диета при колоноптозе направлена на профилактику запоров и метеоризма, а также ускорение перистальтики кишечника.
Диета включает в себя следующие рекомендации по питанию:
- включение в рацион продуктов, содержащих грубые растительные волокна – отруби, неизмельченные крупы, фрукты и овощи в сыром виде;
- употребление достаточного количества воды – до двух литров в сутки;
- ограничение продуктов, провоцирующих метеоризм – сдобная выпечка, бобовые культуры, свежая капуста, виноград;
- ограничение в рационе блюд, замедляющих кишечную моторику – слизистые супы и каши, измельченная пища;
- исключается употребление жирных, острых блюд, маринадов, копченостей, специй.
Для составления наиболее подходящей диеты рекомендуется обратиться за помощью врача. Он составит рацион с учетом течения заболевания и индивидуальных особенностей организма.
Гимнастика и ношение бандажа
Лечить опущение толстой кишки можно и с помощью лечебной физической культуры. Занятия ЛФК направлены на укрепление мускулатуры передней брюшной стенки, что помогает постепенно поднимать кишечник. Несколько наиболее эффективных упражнений:
- Исходное положение – лежа на спине, валик под поясничную область. Далее необходимо поднимать попеременно ноги, не сгибая их в коленных суставах. Делать упражнение нужно 5-6 раз.
- Упражнение «велосипед» (выполняется в горизонтальном положении).
- Встать в коленно-локтевое положение, опустить живот и поднять бедра. Стоять в такой позиции 2-3 минуты.
Все упражнения выполняются в горизонтальном положении, спокойном и размеренном темпе. Резкие движения и повороты недопустимы.
Бандаж при опущении кишечника применяется для корректировки его положения и предупреждения дальнейшего его пролапса. Это устройство представляет собой эластичный пояс, который надевается на брюшную стенку.
Его применение значительно облегчает состояние и жизнь пациента, помогает постепенно поднять поперечно-ободочный отдел. Носить бандаж рекомендуется весь день, надевая его утром, а снимая вечером.
Манипуляция проводится в положении лежа.
Народные средства
Лечение народными средствами помогает больному справиться с явлениями запора и метеоризма, а также стимулирует работу кишечника.
Наиболее распространенными рецептами являются:
- Отвар из целебных трав. Ингредиенты: листья полыни и тысячелистника. Приготовление: измельчить и смешать растения в равном соотношении. Затем 30 г смеси залить 250-300 мл кипятка и держать на водяной бане в течение нескольких минут. Применение: процедить, разбавить стаканом воды и пить по 15 мл 3 раза в сутки до употребления пищи.
- Настой из целебных трав. Ингредиенты: укроп, фенхель, тмин. Приготовление: смешать растения в равном количестве, 50 г смеси залить литром горячей воды и настоять в течение нескольких часов. Применение: употреблять по 15 мл, выпив в течение дня 1 стакан настоя.
- Отвар крушины. Ингредиенты: крушины кора Приготовление: кору измельчить, 15 г залить 200 мл кипяченой воды и поставить на медленный огонь. Ждать, пока не испарится половина отвара. Применение: разбавить отвар водой в соотношении 1:1, пить по 100 мл 2 раза в сутки.
Медикаментозное
На данном этапе терапия колоноптоза подразумевает прием лекарственных препаратов. При неэффективности всех вышеперечисленных методов или возникновении осложнений назначается проведение хирургической операции.
Консервативное
Симптомы и лечение заболевания медикаментами тесно связаны между собой. Лекарственные средства, назначаемые при колоноптозе, направлены на устранение неприятных его проявлений.
Симптоматическое лечение проводится с помощью следующих лекарственных препаратов:
- Спазмолитические препараты – направлены на расслабление длительно сокращенных мышечных волокон органа: Дротеверин, «Но-шпа», Платифиллин, Папаверин.
- Анальгетические средства – устраняют сильный болевой синдром: «Кеторол», «Анальгин», «Кеторолак», «Ибуклин».
- Сорбенты и ветрогонные медикаменты – снижают явление метеоризма: «Саб Симплекс», «Эспумизан», «Энтеросгель», «Смекта».
- НПВП – назначаются при возникновении воспалительных процессов: «Нурофен», Диклофенак, Кетопрофен, Мелоксикам.
Прием слабительных средств при опущении толстой кишки не рекомендуются. Данные препараты имеют склонность к привыканию, что может еще хуже усугубить продвижение каловых масс по кишечнику. Обычно устранить запоры помогает правильно подобранная диета.
Хирургическое
Оперативное лечение колоноптоза назначается только в крайних случаях. Показаниями для проведения хирургического вмешательства служат следующие ситуации:
- неэффективность других методов терапии;
- быстрое прогрессирование заболевания;
- опущение кишечника в малый таз;
- кишечное кровотечение;
- непроходимость кишечника;
- опущение прямой кишки;
- нарушение кровообращения пищеварительных органов.
Операция заключается в создании нескольких дополнительных петель из лигатурных нитей, с помощью которых специалист фиксирует кишечник к наиболее крепким местам брюшной полости.
Но хирургическое вмешательство опасно развитием такого осложнения, как спаечная болезнь – данное состояние может усугубить течение заболевания.
Поэтому операция при колоноптозе применяется только при неэффективности всех других методов терапии.
Источник: https://easymed-nn.ru/bolezni/narusheniya/opushchenie-kishechnika.html
Фиброзирующая колонопатия что это
Перейти к контенту
Осадчук А М, Давыдкин И Л, Гриценко Т А, Язенок Н С, Куртов И В,
2.4. Фиброзирующая колонопатия
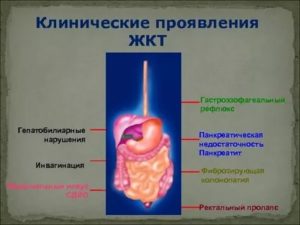
Фиброзирующая колонопатия – заболевание, возникающее у больных с муковисцидозом, а также у пациентов с недостаточностью функции поджелудочной железы, принимающих большие дозы ферментов поджелудочной железы.
K63 – другие болезни кишечника.
Эпидемиология. Не изучена.
Этиология и патогенез. При фиброзирующей колонопатии происходит отложение зрелого коллагена в подслизистой толстой кишки, в результате чего возникает ее сужение. Патогенез данного поражения не изучен.
Выявлена четкая зависимость между дозой ферментов, получаемой больными, и риском развития колонопатии. Доза липазы ассоциированная с ее развитием составляет по разным данным от 6500 до 68000 Ед/кг массы тела на каждый прием пищи.
В качестве возможных механизмов патологического влияния рассматривают токсический эффект ферментов и иммунологическая реакция организма на прием их в высокой концентрации.
Дополнительными факторами, способствующими развитию данной патологии, является прием слабительных, Н2-гистамино-блокаторов, кортикостероидов, диета, содержащая незначительное количество клетчатки.Клиника. Фиброзирующая колонопатия клинически проявляется в среднем через 7–12 месяцев после начала лечения высокими дозами панкреатических ферментов. Клиническая картина заболевания неспецифична и сопровождается болью в животе, вздутием, дискомфортом в животе, рвотой и запорами вплоть до развития кишечной непроходимости.
Диагностика. Эндоскопическая картина неспецифична: гиперемированная слизистая, участки (чаще достаточно протяженные) сужения просвета кишки.
Поражение может локализоваться в правых отделах (как описывается во всех найденных нами в литературе наблюдениях фиброзирующей колонопатии у взрослых) так и занимать всю толстую кишку.
Рентгенологическое исследование выявляет укорочение толстой кишки, фокальное или протяженное ее сужение, снижение способности кишки к растяжению, нарушение гаустрации. УЗИ может показать утолщение кишечной стенки, что, однако, не является патогомоничным признаком.
Типичным морфологическим признаком данного заболевания является фиброз подслизистого слоя (отложение в нем зрелых форм коллагена). Вспомогательную роль в морфологической диагностике играет выявление воспаления слизистой оболочки с эозинофилией, очаговым нейтрофильным криптитом и апоптозом.
Лечение. Лечение фиброзирующей колонопатии не разработано и в настоящее время заключается в снижении дозы ферментных препаратов до 500–2500 Ед липазы/кг массы тела на каждый прием пищи. Резекция участка кишки при развитии кишечной непроходимости.
Профилактика. Не разработана.
Прогноз. Определяется наличием осложнений и течением основного заболевания, приведшим к развитию фиброзирующей колонопатии.
Фармакологические свойства препарата Панзинорм 10000
ферменты поджелудочной железы липаза, амилаза и протеаза, входящие в состав панкреатина, обеспечивают переваривание жиров, белков и углеводов. Препарат компенсирует ферментативную недостаточность поджелудочной железы, ускоряет катаболический метаболизм, улучшая процесс нарушеного пищеварения.
После быстрого растворения капсулы в желудке гранулы панкреатина в кислотоустойчивой оболочке равномерно перемешиваются с содержимым желудку и попадают в двенадцатиперстную кишку, где при pH 5,5 защитная оболочка быстро растворяется, высвобождая ферменты с липолитической, амилолитической и протеолитической активностью, которые обеспечивают физиологический процесс пищеварения. Высокая активность липазы играет важную роль в лечении нарушений пищеварения, вызванных недостаточностью пищеварительных ферментов поджелудочной железы. Липаза гидролизирует жиры в жирные кислоты и глицерин, обеспечивая их всасывание и всасывание жирорастворимых витаминов. Амилаза гидролизирует углеводы в декстрины и глюкозу, а протеаза обеспечивает расщепление белков. Препарат ускоряет всасывание всех видов питательных веществ и улучшает пищеварение, предупреждает и уменьшает симптомы стеатореи, связанные с нарушениями пищеварения. Панкреатин уменьшает боль при хроническом панкреатите. Этот эффект связан с протеазой, которая подавляет секрецию поджелудочной железой собственного фермента.
Ферменты действуют локально в кишечнике благодаря аутолизу и протеолизу. Небольшая часть неусвоенных ферментов удаляется из организма с калом.
Источник: https://borodaprofi.ru/medicina/fibrozirujushhaja-kolonopatija-chto-jeto.html
Фиброзная колонопатия что это такое
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Непосредственной причиной брюшной жабы служит спазм или частичная закупорка мезентериальных сосудов. Факторы, способствующие возникновению брюшной жабы, делятся на интравазальные и экстравазальные. Хроническая интравазальная окклюзия чаще развивается в верхней брыжеечной артерии.
В большинстве случаев клиника брюшной жабы возникает на фоне атеросклероза брюшного отдела аорты и ее висцеральных ветвей, реже – при изменениях сосудистой стенки, обусловленных неспецифическим аортоартериитом или узелковым периартериитом, гипоплазией, аневризмой, артериовенозными свищами, фибромускулярной гиперплазией стенок висцеральных артерий.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Развитие брюшной жабы может быть обусловлено экстравазальными причинами: сдавлением мезентериальных сосудов извне фиброзными тяжами, медиальной «ножкой» или серповидной связкой диафрагмы, опухолью поджелудочной железы, рубцовыми тканями. Экстравазальному сдавленно, как правило, подвергается чревный ствол.
О патологии
Если диагностирована фиброзная мастопатия молочной железы, что это такое и как лечить заболевание – вопросы, задаваемые пациентками врачу.
Фибрбозная мастопатия – это разрастание соединительной ткани молочной железы, где значительно преобладает фиброзный компонент (по МКБ 10). Изменения затрагивают и внутрипротоковые ткани, в результате сужается просвет протока вплоть до полного закрывания.
У пациенток с фиброзной формой заболевания при пальпации груди ощущаются уплотнения, нажатие на которые вызывает боль.
Общая характеристика болезни
ДФКМ (диффузная мастопатия) диагностируется более чем у 35% женщин детородного возраста. С каждым годом количество женщин с диагностированной мастопатией увеличивается. Это заболевание связано с нарушением гормонального баланса (дефицитом прогестерона, избытком эстрогена). При этой болезни меняется и уровень пролактина в сторону повышения.
Патологический процесс может сопровождаться пролиферацией тканей. Измененная или разросшаяся ткань, которая относится к доброкачественным образованиям, может перерождаться в рак (около 2,5-3% случаев).
По МКБ-10 это заболевание кодируют №60. Фиброзно-кистозную болезнь по клиническим признакам принято делить на диффузную и узелковую. В первом случае при обследовании обнаруживается большое количество мелких образований, без четкого преобладания какого-либо вида. Во втором случае при обследовании четко определяется узел.
Диффузная кистозная мастопатия может быть односторонней (затрагивать лишь одну железу), но намного чаще встречается двусторонняя мастопатия. По принципу образования патологически измененной ткани выделяют пролиферативную форму течения болезни и непролиферативную.В первом случае ткани, участвующие в процессе, а именно соединительная (интерстициальная) и эпителий, разрастаются путем деления клеток. Во втором – в тканях образуются кисты. Они могут быть мелкими или довольно крупными.
На начальном этапе формируется так называемая виноградная гроздь – совокупность мелких кист, которые можно сравнить с веточкой винограда по форме и структуре.
Со временем, если болезнь не лечить, вокруг патологического образования уплотняется соединительная ткань, начинается процесс ее разрастания. В результате описанного патологического процесса дольки грудной железы растягиваются из-за формирующихся в них кист.
Обе формы могут озлакачествляться, но пролиферативная более склонна к маглинизации.
Малигнизация – это способность клеток нормальной ткани либо доброкачественного образования приобретать характеристики рака.
При непролиферативной форме болезни эта способность минимальна и не достигает даже 1% всех случаев мастопатии. Заболевание может носить двухсторонний характер или затрагивать лишь одну железу.
Диффузная фиброзная мастопатия молочных желез: что это такое?
Различные формы мастопатии объединяет их происхождение. Причиной болезни становятся гормональные нарушения: количество эстрогена начинает превышать нормальные показатели, в то время как доля прогестерона существенно уменьшается.
На этом фоне ткани груди начинают видоизменяться, возникают различные опухоли, сдавливающие сосуды и нервные окончания.
На начальном этапе заболевания пациентки могут ощущать лишь небольшой дискомфорт в середине менструального цикла (ощущение набухания в молочной железе, легкие давящие боли), полностью проходящий с окончанием месячных.
Для более серьезной стадий характерны:
- жгучие, тянущие или давящие боли;
- чувство тяжести;
- изменение формы и размера груди;
- выраженные уплотнения под кожей;
- бесцветные, мутные или желтоватые выделения из сосков;
- апатия, сонливость;
- кратковременное повышение температуры;
- увеличение чувствительности груди.
В зависимости от характера новообразований специалисты делят мастопатию на узловую и диффузную. Первая характеризуется образованием крупных опухолей, локализованных в одной молочной железе или сразу в обеих.
Диффузная мастопатия с преобладанием фиброзного компонента подразумевает большое количество мелких образований, равномерно распределенных в обеих железах. В зависимости от состояния и периода менструального цикла новообразования могут исчезать и снова появляться, меняя размер и форму.
Важен и характер образований. В зависимости от их вида мастопатия бывает:
- Железисто-фиброзная. Изменения железистой ткани имеют вид уплотнений и узлов.
- Железисто-кистозная. Характерна образованием кист – полостей, заполненных прозрачной или мутноватой жидкостью.
- Смешанная. Объединяет кисты и фибромы.
Чаще всего пациенткам ставится диагноз диффузной железисто фиброзной мастопатии, диффузной кистозной или узловой фиброзной мастопатии.
Диффузно-фиброзная мастопатия, что это такое? Диффузный фиброаденоматоз с преобладанием фиброзного компонента означает, что в одной или обеих молочных железах сконцентрированы подвижные уплотнения доброкачественной природы.
Источник: https://ecg-rus.ru/sustavy/fibroznaya-kolonopatiya-chto-eto-takoe/
Колоноптоз кишечника: определение, симптомы, лечение и прогноз
Колоноптоз – это опущение ободочной кишки. Ободочная кишка прикреплена к задней стенке брюшной полости при помощи связок, при ослаблении которых или частичном разрыве она провисает. Нарушение нормальной пространственной ориентации изменяет работу кишечника, его моторику и вызывает симптомы частичной непроходимости и каловую интоксикацию.
Классификация
Классификация простая, отражает анатомические особенности опущения:
- правосторонний колоноптоз – опущена правая часть ободочной кишки;
- левосторонний – опущена левая;
- тотальный – смещены оба отдела.
Состояние дифференцируют с долихомегаколоном, когда провисает кишка избыточной длины. При птозе длина кишечника и его частей нормальная, физиологическая, нарушено только положение в брюшной полости.
Местные признаки
Это все симптомы, связанные с нарушением продвижения пищевого комка:
Рекомендуем почитать:
Парапроктит: как проявляется и лечится патология?
Вздутия и запоры ухудшают переваривание пищи, пациенты могут терять в весе из-за отказа от еды. Нередки сопутствующие воспаления пищеварительного канала.
Общие признаки
Это признаки каловой интоксикации из-за несвоевременного удаления продуктов распада, а также нарушения в других органах:
- тошнота;
- рвота;
- головная боль;
- слабость;
- снижение аппетита и настроения;
- варикозное расширение вен;
- геморрой;
- нарушение менструального цикла у женщин и простатит у мужчин.
Консервативное лечение
Основная задача – восстановить моторику и нормализовать продвижение пищи, устранить вздутия и запоры. Для этого используется диета, медикаменты, бандаж, лечебная физкультура.
Диета
Используются продукты, усиливающие перистальтику:
- содержащие много клетчатки или пищевых волокон – отрубной хлеб, сырые овощи и фрукты, бобовые, орехи, грубые каши (перловая, ячневая);
- содержащие органические кислоты – молочнокислые, квашеные естественным образом овощи, кислые соки и морсы;
- сладкие блюда;
- мясо старых животных, содержащее большое количество соединительной ткани;
- газированные напитки;
- блюда, подаваемые холодными – окрошка, свекольник, заливное, мороженое – которые стимулируют перистальтику за счет температуры.
Еда должна быть большой по объему, но низкой калорийности. Полезно есть блюда контрастных температур. Снижение массы тела и регулярное наполнение кишечника грубой пищей способствует устранению запоров.
Медикаменты
Слабительные средства используются только по назначению врача коротким курсом. Часто применять их нельзя, поскольку к ним быстро развивается привыкание. Иногда могут использоваться противовоспалительные, обволакивающие средства и пищеварительные ферменты.
Для улучшения моторики используют Прозерин – холиномиметик, который улучшает нервно-мышечную передачу. После внутримышечной инъекции кишечник «оживает» и состояние значительно улучшается. Однако инъекции нужно периодически повторять.
Бандаж
Это медицинское изделие, назначение которого – поддержка органов живота. Бандаж представляет собой эластичный пояс, который подбирается индивидуально по размеру. Надевать его надо в постели до подъема, носить в течение всего дня, а снимать перед сном в положении лежа.
Бандаж наиболее эффективен при растяжении мышц и белой линии живота, что бывает после беременности и резкого похудения.
Лечебная физкультура
Физические упражнения направлены на укрепление передней брюшной стенки. Движения примерно такие:
- из положения лежа на спине с подложенным под поясницу валиком – поднимать попеременно, а затем вместе прямые ноги;
- «велосипед»;
- согнутые в коленях ноги подтянуть к животу и поворачивать туловище влево и вправо;
- из положения на четвереньках – опираясь на руки, поднять таз как можно выше и простоять так несколько минут.
Хирургическое лечение
Используется в крайних случаях, операция полостная и очень сложная. Суть ее – в подшивании петель кишечника к ослабевшим связкам нерассасывающейся нитью. Сложность операции в том, что нет гарантии возврата здоровья – могут образоваться спайки на месте нитей, а связки ослабеть еще больше.
В связи с большим количеством осложнений оперативное лечение используется все реже.
Прогноз и возможные осложнения
Прогноз в целом благоприятный, жизни это состояние не угрожает. У молодых женщин может развиться бесплодие вследствие сдавления органов малого таза, но это скорее казуистика, на практике встречается крайне редко.
Осложнения – различные воспалительные процессы и расстройство пищеварения, которое требует отдельного лечения.
Источник: https://ProKishechnik.info/zabolevaniya/kolonoptoz-kishechnika.html