Анализ крови после орви у ребенка
Анализ крови при ОРВИ у детей: расшифровка, норма и патология
Анализ крови — самый распространенный диагностический метод обследования, который позволяет получить подробную информацию о состоянии здоровья человека. Он применяется при диагностике различных болезней вирусной или инфекционной природы.
При подозрении на ОРВИ или другие простудные заболевания врач направляет пациента на сдачу анализа крови, чтобы определить причину недомогания. В детском возрасте данная диагностика является определяющим фактором при выборе методов лечения.
Для чего сдают анализ крови
ОРВИ в детском возрасте часто протекает легко. При своевременном лечении выздоровление наступает уже через неделю. Но иногда за привычной симптоматикой скрываются другие опасные заболевания.
По результатам анализа крови можно составить общее представление о характере болезни, установить степень распространенности вирусного процесса, определить наличие осложнений.
Важно отличить ОРВИ от других простудных заболеваний, что возможно сделать только при изучении показателей при анализе крови.Болезни простудного характера имеют две формы — бактериальную и вирусную.
Отличаются они типом возбудителя, при этом имеют сходную симптоматику:
- беспокоит головная боль;
- повышается температура тела;
- появляется кашель, насморк;
- краснеет и болит горло;
- возникает чувство слабости и утомления;
- пропадает аппетит, не ощущается вкус еды;
- возникают трудности при глотании;
- чувствуется ломота во всем теле.
При первых признаках воспалительного процесса невозможно дифференцировать патологии и назначить соответствующее лечение.
Вирусные заболевания невозможно вылечить препаратами, применяемыми при бактериальных. Они требуют другого подхода к лечению с применением противовирусных лекарственных средств.
ОРВИ — это вирусное заболевание верхних дыхательных путей. Для вируса характерен воздушно-капельный путь попадания в организм. Оседая на слизистых оболочках носоглотки, возбудитель болезни начинает размножаться.
Это происходит в течение нескольких дней. Продукты жизнедеятельности вируса попадают в кровяной поток. Поэтому любой вирусный воспалительный процесс вызывает изменения — повышается количество лейкоцитов в крови.При сопутствующих патологиях назначается биохимическое исследование крови. Его цель — проверить наличие осложнений со стороны других систем органов. Ослабленный иммунитет маленького пациента — причина сдать кровь на иммунологическое исследование.
Лабораторная диагностика ОРВИ
Воспалительные процессы, протекающие в организме ребенка, влияют на все системы органов. Первые признаки инфекции обнаруживаются в крови, состав которой меняется в зависимости от разновидности возбудителя инфекции.
Для каждого заболевания существует конкретные показатели. Для осуществления лабораторной диагностики достаточно нескольких капель крови из пальца пациента. Общий анализ крови при подозрении на ОРВИ позволит точно определить, что стало причиной появления симптомов.
При попадании в организм возбудителя ОРВИ сильно увеличивается число лейкоцитов. Если при повторной сдаче анализа этот показатель уменьшается, есть основания говорить о начале процесса выздоровления.
При несоблюдении рекомендаций врача и отсутствии надлежащего лечения к вирусной инфекции может присоединиться бактериальная, что значительно ухудшит состояние ребенка. Это обнаруживается при расшифровке анализа и позволяет скорректировать методику лечения.
ОРВИ и грипп опасны для детского организма тем, что снижают иммунитет. Ребенок оказывается беззащитным перед разного рода инфекциями. Наличие вируса приводит к образованию хронических очагов воспаления, которые провоцируют появление аллергических реакций, мешают развитию малыша.
Подготовка к анализу и взятие материала
Перед сдачей крови на анализ важно соблюсти ряд правил. Чтобы результат был объективным, пациенту необходимо:
- перед забором материала отказаться от еды. Обычно процедура проводится утром натощак. Если она проходит в дневное время, нужно не кушать 5-6 часов до этого. Особое внимание следует уделить рациону: отказаться от жареной, соленой пищи и выпечки за 2-3 суток до сдачи анализа;
- если накануне принимались лекарства, врач должен об этом знать. Некоторые препараты выводятся из организма несколько дней, и наличие в крови их компонентов может исказить результаты анализа.
В лабораторных условиях взятие материала осуществляется двумя методами: кровь берется из пальца или из вены. При исследовании венозной крови клиническая картина заболевания более четкая, результат дает более подробную информация о состоянии пациента. Но если необходимо взять анализ крови при ОРВИ у ребенка, врачи учитывают специфику, связанную с возрастом пациента.
Расшифровка анализов при ОРВИ у ребенка
Анализ крови при ОРВИ у детей требует правильной расшифровки. При наличии вируса в организме основные показатели крови отличаются от нормы.
При изучении результатов анализа необходимо обратить внимание на такие компоненты, как лейкоциты, лимфоциты, эритроциты, тромбоциты, нейтрофилы, эозинофилы, СОЭ. Их количественное и процентное соотношение будет различаться в зависимости от того, что стало причиной воспалительного процесса.
Некоторые заболевания не только имеют сходную клиническую картину с ОРВИ, но и дают похожие результаты анализов. В таких случаях потребуется дополнительное обследование для определения вида инфекции в организме.
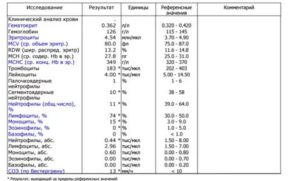
Нормы основных компонентов
Рассмотрим основные компоненты крови, их содержание в норме, а также показатели, свидетельствующие об отклонении.
| Компоненты | Показатели нормы | Характеристика |
| Лейкоциты | 4 — 9×109 | Белые кровяные тельца. Количество лейкоцитов увеличивается при аллергическом и воспалительном процессах. Если их показатель снижен, это свидетельствует об угнетении иммунной защиты, что происходит при ОРВИ и таких заболеваниях, как корь, скарлатина, краснуха. |
| Лимфоциты | 2-40 % | Количество лимфоцитов в норме у взрослых и детей различается. У маленьких пациентов их больше, поэтому при расшифровке данных нужно учитывать возраст. Функция клеток — бороться с вирусом. Повышенное их содержание в крови является показателем вирусного простудного заболевания, а также таких патологий, как туберкулез и токсоплазмоз. |
| Эритроциты | 3,9 — 5×1012 | Кровяные тельца красного цвета, в которых содержится гемоглобин. При ОРВИ их количество повышено или в норме. Если их большое количество, это признак обезвоживания организма. При острых респираторных заболеваниях показатели эритроцитов в крови редко бывают ниже нормы. |
| Тромбоциты | 180 — 320×1012 на литр | Компоненты, отвечающие за процесс свертывания крови. При обезвоживании уровень тромбоцитов повышается. Если количество их уменьшается, это свидетельствует о серьезном воспалительном процессе, при котором к вирусной инфекции присоединяется бактериальная. |
| Нейтрофилы | 47 — 72% | Клетки, которые участвуют в поддержании иммунитета и борются с инфекцией бактериального типа. Поэтому при бактериальном возбудителе заболевания показатели данного компонента повышены. Большое их количество выявляется при интоксикации организма, стрессовом состоянии, тяжелых проявлениях гриппа. |
| Эозинофилы | 1 — 5 % | Значимый показатель при возникновении аллергических реакций. Он увеличивается, если на организме воздействуют аллергены или при заражении паразитами. |
| СОЭ | 2 — 15 мм/ч | Показатель скорости оседания эритроцитов. Повышение показателя указывает на наличие нарушения в работе организма. Может изменяться под влиянием множества факторов. |
Изменения при заболеваниях
Учитывая показатели содержания форменных элементов при расшифровке анализа крови, можно сделать вывод об их различиях при вирусной и бактериальной природе заболеваний.
| Компоненты | Вирусное заболевание | Бактериальное заболевание |
| Лейкоциты | Количество снижено | Количество увеличено |
| Лимфоциты | Количество повышено | Количество снижено или в пределах нормы |
| Эритроциты | Количество повышено или в пределах нормы | В пределах нормы |
| Тромбоциты | Количество повышено | Количество понижено |
| Нейтрофилы | Показатель не увеличен | Показатель увеличен |
| Эозинофилы | Количество повышено или в норме | Со временем количество повышается |
| СОЭ | Показатель в норме | Показатель повышен |
Совокупность следующих показателей при анализе крови позволяет сделать вывод о наличии вирусной инфекции (ОРВИ) и дифференцировать ее от бактериальных патологий:
- количество эозинофилов, лимфоцитов, эритроцитов повышено;
- содержание нейтрофилов ниже нормы;
- лейкоциты — уровень в пределах нормы или чуть понижен, в редких случаях превышает норму;
- повышенный показатель СОЭ (при тяжелом вирусном поражении).в пределах нормы (при хроническом течении заболевания).
Лечение проводится в соответствии с природой заболевания. Комплексная терапия, предусматривающая устранение симптоматики и снятие воспаления, позволит восстановить состояние. После выздоровления показатели содержания форменных элементов крови приходят в норму. Повторная сдача анализов позволяет выявить изменения, связанные с окончанием вирусного процесса.
Обычно все показатели фиксируются на специальном бланке. Не пытайтесь самостоятельно анализировать полученные результаты. Только специалист сможет объективно оценить совокупность показателей и правильно интерпретировать данные. При этом врач учитывает возраст пациента, особенности его организма, сопутствующие патологии.
В заключение
Анализ крови — информативный лабораторный метод диагностики ОРВИ, позволяющий определить тип возбудителя и прояснить общую картину заболевания с выявлением сопутствующих патологических процессов.
Исследование крови в начальный период развития инфекционного процесса помогает дифференцировать заболевания вирусного и бактериального характера и назначить правильное лечение. Это позволит избежать развития осложнений, связанных с нарушением функционирования других органов.
Источник: https://respiratornie-bolezni.com/orvi/analiz-krovi-pri-orvi-u-detej.html
Анализ крови при ОРВИ
Когда у ребенка поднимается температура, появляется кашель и насморк, родители хотят быть уверены в том, что это обычное ОРВИ, а не бактериальная инфекция. Иногда им кажется, что точки над «и» расставит общий анализ крови — стоит его сдать, как сразу станет ясно, чем болен ребенок и нужно ли давать ему антибиотики. Однако это не совсем так.
В некоторых случаях анализ крови действительно поможет врачу поставить диагноз, но чаще всего в нем нет никакой необходимости. Кроме того, полученный результат, где половина показателей выходит за границы нормы, только понапрасну пугает родителей.
О том, почему не стоит спешить с анализом крови при первых симптомах болезни, рассказывает врач-педиатр Александра Жуковская.
Какие показатели могут меняться при инфекции?
В первую очередь меняется общее количество лейкоцитов — именно эти клетки занимаются защитой организма от вирусов и бактерий. Есть несколько видов лейкоцитов, выполняющих разные задачи: нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Их количество и соотношение между собой отображено в лейкоцитарной формуле — обычно в процентах.
Стоит одному показателю слегка подрасти, как остальные автоматически уменьшатся. Вот почему при незначительных сдвигах в лейкоцитарной формуле бланки выглядят пугающе красными. Кроме того, во многих лабораториях на бланках указаны нормы для взрослых людей, которые отличаются от детских.
Так, у детей до 5 лет преобладают лимфоциты, в более старшем возрасте — нейтрофилы, да и общее количество лейкоцитов с возрастом меняется.
О чем говорят отклонения
При бактериальной инфекции обычно наблюдается:
- повышение количества лейкоцитов (лейкоцитоз) — более 15 × 10⁹/л;
- увеличение абсолютного* количества нейтрофилов — более 10 × 10⁹/л;
- сдвиг лейкоцитарной формулы влево — то есть появление незрелых (палочкоядерных) форм нейтрофилов — более 1,5 × 10⁹/л.
* Чтобы оценить абсолютное количество нейтрофилов, нужно знать общее число лейкоцитов и процент нейтрофилов. Например: лейкоцитов 9 × 10⁹/л, а нейтрофилы составляют 72%, что обычно уже выделено красным. Считаем: 9 × 72/100%, получаем 6,5 — то есть нормальное абсолютное количество нейтрофилов.
При вирусной инфекции обычно наблюдается:
- Снижение общего количества лейкоцитов (лейкопения) — особенно при гриппе, кори и др.
- Повышение абсолютного количества лимфоцитов (лимфоцитоз).
- Появление «атипичных» клеток — при инфекционном мононуклеозе.
Другой неспецифический признак воспаления — увеличение скорости оседания эритроцитов (СОЭ). Высокая СОЭ характерно как для вирусных, так и для бактериальных инфекций.
Что же тогда вызывает сложности?
Дело в том, что в первые дни болезни характерных изменений в общем анализе крови может еще не быть или наоборот — лейкоциты могут значительно «подскочить» и на банальную вирусную инфекцию, внося сомнения в диагноз. Многие вирусы (аденовирус, вирус Эпштейна-Барр) приводят к стойкому увеличению количества лейкоцитов — лейкоцитозу — что обычно принято ассоциировать с бактериальной инфекцией.
И наоборот, некоторые бактериальные заболевания протекают без отклонений в анализах крови — например, отит или атипичная пневмония, или даже с изменениями, характерными для вирусной инфекции — например, при коклюше наблюдается лимфоцитоз.
Подобных исключений довольно много, именно поэтому в начале болезни общий анализ крови не может быть универсальным методом диагностики — врач получит намного больше информации во время тщательного осмотра ребенка.
А как еще можно уточнить диагноз?
Если врач подозревает стрептококковую ангину или грипп — проводится стрептатест или экспресс-тест на грипп. Доступны методы обнаружения многих вирусов в слюне, выделениях из носа и др. Для исключения пневмонии показана рентгенография грудной клетки. При подозрении на инфекцию мочевых путей применяют мочевые тест-полоски и проводят анализы мочи.
При тяжелых кишечных инфекциях исследуют кал на наличие бактерий, входящих в кишечную группу (сальмонеллез, дизентерия и тд). Если ребенок долго лихорадит, и нет очевидного очага инфекции, смотрят уровни С-реактивного белка и прокальцитонина в биохимическом анализе крови.
Спустя некоторое время после начала болезни в крови можно обнаружить специфические антитела против различных возбудителей инфекции.
Не проще ли сразу дать антибиотик?
Нет.
- Антибиотики неэффективны против вирусов и не могут служить профилактикой бактериальных осложнений — зато с этим справляется вакцинация против пневмококка и других бактериальных инфекций.
- Антибактериальная терапия нарушает жизнедеятельность нормальной микрофлоры, участвующей в защите от чужих и опасных микроорганизмов.
- Прием антибиотиков без показаний приводит к антибиотикорезистентности — устойчивости бактерий. Это значит, что в следующий раз, когда антибиотик действительно понадобится, он уже не будет страшен для бактерий, и заболевание будет сложнее вылечить.
- При некоторых вирусных инфекциях (например при инфекционном мононуклеозе) назначение широко используемых антибиотиков пенициллинового ряда приводит к появлению сыпи. Это часто трактуют как аллергическую реакцию, хотя противопоказаний для дальнейшего использования этой группы антибиотиков у ребенка нет.
- У всех лекарств, включая антибактериальные препараты, есть побочные эффекты. Польза от любого вмешательства должна быть больше, чем потенциальный вред — не стоит нарушать это правило, давая антибиотики “на всякий случай”.
Источник: https://docdeti.ru/baza-znaniy/774/
Первые симптомы ОРВИ у детей: как не пропустить болезнь
Острые респираторные вирусные инфекции у детей – это целая группа заболеваний, которые появляются под воздействием различных вирусов. Все вирусы – клеточные паразиты, разрушающие эпителий слизистой. Факторы, создающие условия для заболевания ОРВИ, могут преследовать ребёнка постоянно.
Причины заболевания
Основные симптомы ОРВИ у детей:
- резкое изменение климатической среды (при смене времён года или после приезда на отдых из холодного климата в более жаркий);
- плохая экология;
- общение с носителями инфекции – детьми или взрослыми, страдающими ОРВИ;
- переохлаждение, долгое нахождение на сквозняке;
- ношение мокрой обуви;
- снижение иммунитета;
- недостаток витаминов, анемия;
- недостаточная физическая активность;
- укрепление организма неправильными способами (например, закаливание с нарушением существующих методик).
Данные факторы способствуют быстрому распространению вируса и развитию его в организме ребёнка. Из наиболее частые ОРВИ говорят о повышенной восприимчивости неокрепшего детского организма к различным вирусам.
Но подозревать у малыша первичный иммунодефицит можно лишь тогда, когда наряду с частыми ОРВИ имеют место одновременно два из двенадцати признаков, характеризующих опасные иммуннодефицитные состояния.
Тем не менее Всемирная организация здравоохранения считает, что такое количество эпизодов заболевания (от 6 до 8) является нормальным и способствует формированию иммунитета. Однако родительское беспокойство должны вызывать продолжительность и тяжесть заболеваний.
Обычно активные заболевания начинаются, когда ребёнок приходит в детский сад и далее – в школу. После болезни иммунитет формируется только к перенесённому вирусу. Поэтому новый вирус способен вызвать повторное заболевание даже через короткий промежуток после предыдущего – неделю-две.
Признаки
Как начинается заболевание у детей, известно каждому родителю. Первые признаки ОРВИ довольно типичны и ясно различимы – болезнь начинается с достаточно острых проявлений: катарального и интоксикационного синдромов.
Первый из них определяется по следующим признакам:
- насморк — один из навязчивых признаков ОРВИ. Длится насморк – 7-10 дней. Как правило, он сопровождает болезнь от начала и до конца;
- чихание. Возникает периодически и присутствует на всех стадиях болезни;
- слезотечение. Активно присутствует на ранней стадии болезни;
- кашель. При ОРВИ он может иметь различные проявления – сухой или влажный, редкий и частый, дневной и ночной. В любом случае, держится он около 7 дней;
- болезненные ощущения в горле. Они могут присутствовать постоянно либо во время глотания.
Данные признаки служат сигналом к назначению лечения. При отсутствии лечения процесс заболевания продолжается и вызывает признаки интоксикации. Это происходит из-за того, что возбудитель выделяет в кровь токсины.
Эти признаки проявляются на уровне:
- Нервной системы – в виде слабости, апатии, головной, глазной и мышечной боли.
- Органов желудочно-кишечного тракта – в виде тошноты, рвоты, снижения аппетита, диареи.
- Иммунной системы – в виде увеличенных лимфоузлов.
Как протекает
Течение по дням. ОРВИ начинается с лихорадки, которая приходится на первые-вторые сутки и длится порядка 3-5 суток. За это время организм должен начать выработку антител, которые облегчат борьбу с болезнью.
Параллельно лихорадке возникает и кашель. Сначала он сухой, без выделения мокроты. Такой кашель тяжело переносится детьми – он мешает нормально спать и есть. Через 4 дня появляется мокрота. Как правило, малышам откашливаться трудно – нужно им оказать помощь:
- массируя грудную клетку,
- простукивая область между лопатками,
- делая несложные гимнастические упражнения.
Сколько длится кашель зависит от общего состояния здоровья малыша. Как правило, родителей и детей очень тревожит этот симптом. Однако кашель является естественным рефлексом организма и при ОРВИ его не избежать (в дыхательных путях выделяется мокрота, которая способствует выведению микробов и увлажнению).
Горло при ОРВИ, фото:
Температура не поднимается слишком высоко (находится в районе 37 градусов), но может достигнуть значения 39,5.
На 5-7 день, если не возникнет осложнений, ОРВИ пойдёт на спад, что будет свидетельствовать о начале процесса выздоровления.
Признаки ОРВИ у детей разного возраста примерно одинаковые, но в младшем возрасте – 2 лет-3 лет болезнь переносится гораздо сложнее, с большим количеством неприятных ощущений. Однако в 2 года ребенок уже может объяснить, где и насколько сильно у него болит, а также понять рекомендации врачей или родителей.
До года
У малышей первого года жизни особенности симптоматики обусловлены возрастными особенностями. Малыши могут:
- отказываться от груди (или бутылочки);
- быть повышенно возбужденными (или наоборот вялыми);
- иметь ненормальный стул (непривычно жидкий и/или частый);
- страдать от крупа (как осложнения ларингита). Маленьким просвет гортани будет способствовать развитию этого симптома.
Разновидностью ОРВИ является респираторно-синцитиальная инфекция, восприимчивость к которой больше всего развита у детей до года. Она также передается воздушно-капельным путем от больного человека к здоровому. Заболевший человек выделяет инфекцию до 2-х недель. Сезонность – зима-весна.
С кишечным синдромом
Одна из разновидностей заболевания, имеющая название ротавирус, имеет сразу 2 очага развития – респираторный и кишечный. Лечить такую инфекцию необходимо комплексно.
Причины
Часто болезнь возникает при употреблении в пищу грязных овощей и фруктов, недостаточной обработке мясной и молочной продукции, несоблюдении правил личной гигиены.
Основные возбудители ротавируса:
- бактериальные – кишечная палочка, шигеллы и сальмонеллы;
- вирусные – калици-, норо-, адено- и астровирусы;
- паразитарные – лямблии и Cryptosporidium.
Симптомы
Дети обычно тяжело переносят данную инфекцию – температура тела может вырасти до 39 градусов и выше. Поэтому родителям стоит знать основные нюансы данного заболевания:
- появляется боль в желудке, тошнота, рвота. Иногда отмечается покраснение горла и увеличение лимфатических узлов;
- наблюдается появление жидкого стула с резким кислым запахом. Крови и слизи в нём нет. Но если есть – значит кроме ротавируса в организме присутствуют сопутствующие заболевания;
- верхние дыхательные пути сильно поражены (в носу много слизи, дыхание затруднено);
- появляется несильный влажный кашель;
- конъюнктива глаз краснеет.
Стадии болезни
Развитие болезни проходит несколько стадий:
- Инкубационный период. Он продолжается 1-2 дня (бывает меньше – до 15 часов или дольше – до 7 дней). Болезнь может не проявляться вообще либо сигнализировать ознобом, слабостью, несильными болями в животе, иногда ринитом. Часто возникает ощущение расстройства желудка. Вирус размножается, что приводит к поносу, рвоте, вздутию живота.
- Острый период. Его длительность – 3-7 суток. У детей в связи со слабым иммунитетом болезнь сопровождается сильной и частой рвотой с водянистыми выделениями. Частые поносы (их количество может достигать 10 в день) и высокая температура приводят к обезвоживанию, что чревато появлением почечной недостаточности.
Количество выделяемой мочи значительно уменьшается, в неё проникают альбумины, лейкоциты и эритроциты. В кровяной сыворотке повышается концентрация азота и снижается количество лейкоцитов, что может привести к развитию лейкоцитоза. - Выздоровление. Оно продолжается 4-5 суток. Больному ребенку необходимо придерживаться диетического питания в этот период и довольно долгое (по согласованию с врачом) время после окончания болезни.
Диагностика
Определение ОРВИ зависит от:
- возраста ребёнка,
- наличия сопутствующих заболеваний,
- осложнений,
- образования атипичных и бессимптомных форм.
Один из эффективных способов лабораторного определения вируса ОРВИ является выделение его и последующая культивация на биоматериале. Ретроспективные сведения о вирусе можно получить в результате серологического исследования.
Однако эти способы довольно трудоёмкие и продолжительные. Поэтому наиболее быстрым из методов считается иммунофлюоресцентное обнаружение антигенов вируса в тканях носовых ходов.
Наиболее точные сведения о болезни можно получить всего за 4 часа. Иногда для выявления инфекции используют и рентгенографию лёгких.
На практике многие инфекционисты и детские врачи сталкиваются с атипичным и случаями ОРВИ, когда симптомы вирусного заболевания похожи на симптомы других болезней.Наиболее часто ОРВИ в острой фазе имеет схожие признаки с проявлениями:
- кори,
- бронхиальной астмы,
- менингита,
- менингоэнцефалита.
Наиболее распространённые анализы на выявление ОРВИ у детей:
- общий анализ крови,
- общий анализ мочи,
- иммунологические исследования по нахождению антител к вирусам.
Анализы
Ниже будет дана информация об анализах крови и мочи, а так же показатели по количеству основных компонентов в крови, по которым можно определить, болеет ребенок ОРВИ либо нет.
Крови
Для некоторых родителей непонятно, с какой целью у детей при ОРВИ необходимо брать анализ крови. Сама инфекция у ребёнка протекает вполне адекватно, но определённые симптомы могут «прятать» более серьёзную болезнь или соединение болезней.
С помощью общего анализа можно:
- определить состояние организма;
- уточнить изменения, происходящие в крови;
- выяснить, какая именно болезнь присутствует у ребёнка;
- узнать, в какой стадии находится патологический процесс;
- выявить, присоединилась ли к вирусу бактериальная инфекция.
Отклонения в нормальных показателях крови можно определить по следующим её компонентам:
- гемоглобин – белок, придающий крови красный цвет. Он отвечает за газообмен;
- эритроциты – клетки, помогающие передвижению кислорода и углекислого газа по крови;
- тромбоциты – способствуют свёртываемости крови;
- СОЭ – показатель, по которому можно определить наличие или отсутствие воспалительного процесса в организме;
- лейкоциты – отвечают за иммунитет.
Показатели
Есть ли инфекция в детском организме, можно определить по количеству основных её компонентов:
- Лейкоциты должны быть в пределах нормы либо немного меньше
Источник: https://krepyshok.com/zabolevaniya/infektsionnye-bolezni/dyhatelnyh-putej/prostuda/orvi/simptomy.html
Анализ крови при ОРВИ у детей – Цитовир-3 для детей

ОРВИ – наиболее распространенное заболевание верхних дыхательных путей инфекционного происхождения, подтвердить которое помогает анализ крови при ОРВИ у детей. Ему особенно подвержены дети от полугода до 4-5 лет.
С момента рождения и до 6 месяцев ребенка от болезней защищают иммуноглобулины, полученные от матери.
По мере взросления малыша материнских защитных белков становится все меньше и маленькому человечку приходится самостоятельно противостоять многочисленным инфекциям.
Возбудитель ОРВИ проникает в организм воздушно-капельным способом. Скапливаясь на слизистых оболочках горла и носа, он ждет своего момента, а при возникновении благоприятных условий начинает усиленно размножаться.
Это инкубационный период, продолжительность которого составляет 1-5 дней. Продукты жизнедеятельности, выделяемые вирусом, приводят к раздражению и повреждению слизистых, выстилающих органы дыхания, попадают в кровоток.
Характерными проявлениями заболевания являются насморк, кашель, боли в горле, слабость, повышение температуры от субфебрильных значений до 38-39 градусов. В большинстве случаев ОРВИ не опасно, проходит через 7-10 дней. Но у детей с ослабленным иммунитетом и в тех случаях, если заболевания запущено, могут возникать серьезные осложнения.
Исследование элементов крови
Некоторые родители не понимают, зачем делать анализ крови у детей при ОРВИ и лишний раз подвергать ребенка стрессу. ОРВИ у детей протекает достаточно легко, но иногда за подобными симптомами может скрываться более серьезный недуг.
Именно общий анализ крови при ОРВИ у ребенка даст представление об общем состоянии организма, позволит оценить изменения крови в комплексе с остальными симптомами, и подтвердить диагноз.
Он укажет на степень распространения патологического процесса, поможет вовремя выявить присоединение бактериальной инфекции, которая чаще всего является причиной осложнений.
Кровь в человеческом организме выполняет транспортную и защитную функции. В ее состав входят специальные клетки, которые переносят кислород, питательные вещества, обеспечивают иммунную защиту.
По содержанию различных составляющих элементов крови можно узнать присутствует ли в организме инфекция, определить ее происхождение, выявить воспалительный процесс, определить насколько эффективно работает система свертывания крови.
Поэтому те мамы и папы, которые не уверены, нужно ли сдавать кровь на анализ при ОРВИ у ребенка, должны осознать всю важность этого исследования.
Общий анализ крови при ОРВИ
Выявить отклонения в организме, вызванные каким-либо заболеванием, помогут измерения содержания в крови основных форменных элементов. Что показывает общий анализ крови ребенка:
- Гемоглобин – белок, отвечающий за газообмен крови, придает ей красный цвет;
- Эритроциты – клетки, содержащие гемоглобин и обеспечивающие транспорт кислорода, углекислого газа;
- Тромбоциты – отвечают за свертываемость;
- СОЭ – реакция, которая в комплексе с другими показателями указывает на отсутствие или наличие воспаления;
- Лейкоциты (нейтрофилы, эозинофилы, лимфоциты, моноциты, базофилы) – обеспечивают иммунитет.
Общий анализ крови – это один из надежных способов, как отличить грипп от ОРВИ, кори, краснухи, мононуклеоза и других инфекций.
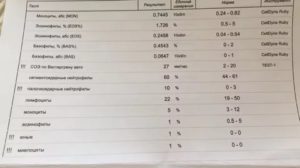
Показатели крови при ОРВИ
Таблица нормального диапазона показателей анализа крови
| Возраст | Лейкоциты | Лейкоцитарная формула, % | Плазма | СОЭ | |||
| Нейтрофилы | Лимфоциты | Моноциты | |||||
| п/я | с/я | ||||||
| 10 суток | 8,5 — 14 | 1 — 4 | 27 — 47 | 40 — 60 | 6 — 14 | 0,25 — 0,5 | 2 — 10 |
| 1 месяц | 8 — 12 | 1 — 5 | 17 — 30 | 45 — 60 | 5 — 12 | ||
| 1 год | 7 — 11 | 1 — 5 | 20 — 35 | 45 — 65 | 4 — 10 | ||
| 4-5 лет | 6 — 10 | 1 — 4 | 35 — 55 | 35 — 55 | 4 — 6 | ||
| 10 лет | 6 — 10 | 1 — 4 | 40 — 60 | 30 — 45 | 4 — 6 | ||
| 15 лет | 5 — 9 | 1 — 4 | 40 — 60 | 30 — 45 | 3 — 7 |
Расшифровка анализа крови у детей помогает подтвердить ОРВИ при помощи следующих характерных признаков:
- лейкоцитов нормальное или незначительно понижено, очень редко выше нормы;
- Увеличение количества лимфоцитов, моноцитов;
- Снижение содержания нейтрофилов;
- Возможно повышение эозинофилов;
- СОЭ повышено. При хроническом ОРВИ показатель может находиться в норме, а при тяжелом течении значительно повышаться.
| Вирусное заражение | Бактериальное заражение | |
| Лейкоциты | сниженное содержание | повышенное содержание |
| Лимфоциты | повышенное содержание | сниженное содержаниеили норма |
| Увеличение п/я нейтрофилов | не характерно | характерно |
| Появление миелоцитовили метамиелоцитов | не характерно | характерно |
| СОЭ | норма | повышенное содержание |
| Эозинофилы | повышенное содержаниеили норма | вначале малопотом много |
Чтобы ориентироваться в полученных результатах лабораторного исследования и понимать, как определить ОРВИ по анализу крови, следует обратить внимание на вышеуказанные показатели.
Источник: https://protiv-grippa.com/analiz-krovi-pri-orvi-u-detej/
Анализы у детей при вирусных инфекциях (ОРВИ)
Под термином «острые респираторные вирусные инфекции» понимают целый ряд заболеваний дыхательных путей, сопровождающихся интоксикацией.
При ОРВИ основная нагрузка приходится на слизистую оболочку носовой полости, гортани, глотки, трахеи, а также бронхиального дерева. Часто поражение может затрагивать и слизистые глаз (аденовирус) или кишечника (энтеровирус или грипп).
Отдельно среди всех видов ОРВИ выделяют болезни, для которых присуща своя характерная симптоматика. Это:
- грипп;
- парагрипп;
- аденовирусная инфекция;
- РС-инфекция;
- риновирусная инфекция.
Маскироваться под проявления ОРВИ способны также микоплазменная инфекция, герпес, энтеровирус.
Очень часто ОРВИ заражаются дети младшего возраста, что объясняется особенностями иммунной системы малышей.
Дети первых шести месяцев от рождения имеют врожденный иммунитет за счет иммуноглобулинов G, полученных от матери. Постепенно их количество снижается.
Для маленьких ребятишек опасны все, открытые на сегодняшний день, вирусы. Попадание возбудителя в организм сопровождается следующими симптомами:
- насморк и кашель;
- подъем температуры;
- покраснение лица;
- боль и першение в горле;
- иногда может возникать рвота, понос и боль в животе.
Наиболее опасным и тяжело протекающим заболеванием является грипп, который часто может приводить к осложнениям со стороны сердца и дыхательной системы.
Подверженность детей вирусным инфекциям объясняется физиологическими особенностями строения их дыхательной системы:
- у них узкие и короткие гортань, глотка и трахея, при этом они хорошо снабжаются кровью, что создает хорошие условия для размножения вирусов;
- двигательная амплитуда грудной клетки невелика, поэтому воздух с возбудителями заболеваний «застаивается»;
- нет регулярной очистки дыхательных путей из-за неустойчивой ритмичности дыхания.
Вирусы очень легко изменяются, имеют высокую заразность и могут быстро распространяться от человека к человеку, в результате чего первыми под их удар попадают именно дети.
Для чего ребенку сдавать анализы
Анализы при ОРВИ у детей проводятся с целью выявления конкретного возбудителя, чтобы врач мог назначить эффективное лечение.
Только по симптомам и жалобам определить заболевание бывает достаточно сложно, так как многие из вирусных инфекций имеют сходные проявления.
Набор исследований при данных заболеваниях включает до 20 различных методик, главная роль среди которых отводится определению антител к конкретному возбудителю.Сдавать анализы при ОРВИ у детей также иногда необходимо для решения вопроса о последующей вакцинации в соответствии с разработанным календарем прививок. В первую очередь это касается необходимости иммунизации против гриппа, для чего нужно знать, какой возбудитель вызвал заболевание у ребенка.
Исследования, проводимые при ОРВИ
Если заболевание протекает стандартно и в легкой форме, то большого количества анализов проводить ребенку не требуется. Обязательно назначается общий анализ крови при ОРВИ в начале болезни.
Он позволит разграничить вирусную и бактериальную инфекции. Определение лейкоцитарной формулы в ходе анализа позволит дифференцировать ОРВИ от простуды.
Анализ крови оценивают по следующим критериям:
- Число эритроцитов – может оставаться в норме или повышаться из-за обезвоживания.
- Гематокрит – он отражает соотношение между жидкой частью крови (плазмой) и форменными элементами. Обычно данный показатель в норме, но при потере большого количества воды может возрастать.
- Лейкоциты – самый важный показатель, значение которого ниже нормы будет говорить о вирусной природе болезни. В ходе анализа определяют процентное соотношение различных типов белых клеток: нейтрофилов (снижаются), эозинофилов (могут полностью исчезнуть), моноцитов (немного повышаются).
Если же уровень эозинофилов оказался повышенным, то, значит, имеет место аллергическая реакция, причиной которой может быть как возбудитель заболевания, так и лекарственные средства, используемые для лечения (если оно уже начато).
- Скорость оседания эритроцитов – повышается при ОРВИ, но не является свидетельством какого-либо конкретного заболевания.
Биохимическое тестирование крови у ребенка с вирусной инфекцией не выявит никаких изменений (в случае обычного течения болезни).
Важно знать, что расшифровка анализов при ОРВИ у ребенка будет отличаться от таковой у взрослого человека. Нормальные результаты исследования крови у ребятишек до семилетнего возраста имеют большие отличия.
Кроме того, при интерпретации анализов нужно обязательно брать во внимание общее состояние ребенка, перенесенные им ранее заболевания и имеющиеся наследственные патологии, физиологические особенности организма.
Кроме того, ребенку нужно будет обязательно сдать общий анализ мочи при ОРВИ. Обычно, никаких изменений в ходе исследования не выявляется, иногда кратковременно в моче может возникать белок (протеинурия), но его количество не выше 1 г в 24 часа. При излечении этот показатель приходит в норму.
В моче может обнаруживаться небольшое содержание эритроцитов (микрогематурия), что является нормальной почечной реакцией на вирусную инфекцию. Если концентрация эритроцитов будет высокой, то это повод для врача порекомендовать ребенку дополнительное обследование почек.
Иммунологические исследования при ОРВИ у детей занимают важное место для постановки диагноза. Эти анализы включают комплекс тестов, целью которых является выявление антител к вирусам.
задача – это определение иммуноглобулинов М, которые синтезируются в начале развития заболевания.
Иммуноглобулины G могут интересовать только как показатели перенесенной ранее инфекции, так как они длительное время сохраняются в кровотоке.Число антител при вирусных инфекциях возрастает достаточно медленно и зачастую этот анализ может быть просто лишним, так как сдавать его следует в начале болезни и повторно через неделю, а многие ОРВИ протекают быстро и легко.
Но существуют ситуации, когда выявление возбудителя является основой назначаемого лечения.
Таким образом, определение антител при ОРВИ при своих недостатках имеет одно очень весомое преимущество – позволяет точно выявить вид возбудителя.
Кроме вышеназванных тестов, анализы при ОРВИ у детей могут включать исследование мазков, взятых со слизистой оболочки носовой полости и горла (РИФ и ПЦР). Такой анализ назначается при развитии воспалительного процесса в носоглотке и используется для определения возбудителя и исключения дифтерии носа.
Методика полимеразной цепной реакции (ПЦР) позволяет обнаружить ДНК различных микробов – возбудителей инфекционных заболеваний.
Для исследования определенный объем биоматериала, содержащего элементы ДНК микробов, помещают в специальный реактор. К материалу помещают специальные ферменты, которые присоединяются к ДНК микроба и начинают синтез ее копии.
Этот анализ позволяет обнаружить целый ряд инфекций и используется для отделения вирусной инфекции от бактериальной.
Источник: http://info.medinovo.ru/analizyi_pri_orvi_u_detey.html