Уплотнение плевры легкого причины
Почему появляются и что означают уплотнения в легких?
Уплотнение в легких – симптом, сопровождающий течение большого количества патологий дыхательной системы.
Уплотнение легочной ткани, из-за протекающего воспалительного процесса, провоцирует сокращение различных участков дыхательного органа.
Воспаление, как правило, характеризуется выделением экссудата защемлением бронхов различного калибра, образованием полостей, наполняющихся жидкостью.
Причины формирования уплотнений в легких
Легочные уплотнения могут формироваться под действием различных факторов, среди которых наиболее выделяются следующие состояния:
- пневмония бактериальной природы;
- поражение тканей легких туберкулезной палочкой;
- сифилис проявляется в форме образования безболезненных узлов;
- повреждение легких грибком;
- раковое образование в тканях легких;
- проявление метастазирования из пораженных близрасположенных органов;
- заземление различных участков легких;
- инфаркт легких.
В некоторых случаях образование уплотнений в легких является следствием воздействия ионизирующей радиации, системных заболеваний, лейкоза, употребления некоторых групп препаратов, результатом постоянного вдыхания пылевых частиц. Иногда легочный инфильтрат путают с увеличенными лимфоузлами, расположенными в грудной зоне, грыжей диафрагмального расположения, плевральными спайками, патологиями сосудистой системы.
Уплотнение легких на рентгеновском изображении
Участок легочной ткани, в котором произошли изменения, разрушившие нормальное строение органа, является уплотнением. Ткань дыхательного органа обладает структурой, способствующей циркуляции воздуха в процессе дыхания. Появление легочного инфильтрата сигнализирует о скоплении жидкости и развитии патологических состояний.
Уплотнения в легких в большинстве случаев сопровождается кашлем и повышенной температурой тела. Если речь идет о заболеваниях онкологического характера, то болезненное состояние сопровождается болезненностью в области груди. В случаях развития туберкулеза у больного, помимо легочного инфильтрата, появляется быстрая утомляемость, одышка, избыточное потоотделение.
Рентгенографический метод исследования в некоторых случаях может допускать ошибки. В отличие от рентгена, магнитно-резонансная томография обладает точностью результатов 95% и тоже не исключает возможность получения ошибочных результатов. Детальные исследования крови и мокроты помогают наиболее точной постановке диагноза.
Методы дополнительной диагностики
МРТ для диагностики уплотнения легкого
Некоторые пациенты ошибочно предполагают, что доктор может установить диагноз на основе прослушивания и результатов МРТ, рентгенографии. Любая патология дыхательных путей требует комплексного подхода к исследованию – включение в диагностику лабораторных анализов и процедур с использованием дополнительного оборудования.
При наличии очагового воспаления в тканях легких, выявленного с помощью рентгенологического исследования и прослушивания, а также наличия инфекции, установленной лабораторными методами, необходимо обследование мокротных частиц больного.
Слизь, вырабатываемая при различных заболеваниях, содержит в составе патогенные микроорганизмы. Если уточнение природы патогенов не производится, то велика вероятность неверной медицинской терапии, что зачастую приводит к развитию осложнений.
Так, воспаление легких в большинстве случаев является осложнением перенесенного гриппа. Причиной развития заболевания является действие бактерий. У людей со сниженной иммунной защитой патологии легких вызывают грибки, устранение которых с помощью антибактериальной терапии приводит к хронизации болезни.Легочный инфильтрат, являясь видимым скоплением жидкости, появляются из-за усиления выделения слизи либо крови, что свойственно некоторым системным заболеваниям. Паразитарное воздействие на человеческий организм в некоторых случаях проявляется уплотнениями в легких.
Таким образом, при формировании уплотнений легочной ткани, для назначения, наиболее подходящего для конкретного пациента лечения, необходимо проведение обследования, включающего следующие процедуры:
- общий анализ крови;
- эндоскопическое исследование бронхов и легких;
- гистологическая проба тканевых образцов легких.
Эндоскопическое исследование для диагностики уплотнения
Терапевтические методы
Для лечения инфильтрата легочной ткани применяются следующие методы лечения:
- консервативные, включающие использование медикаментов и физиотерапевтических процедур;
- хирургические.
Медикаментозное лечение инфильтрата легочной ткани
Ранее развитие болезни, неотягощенное формированием гнойных образований, устраняется медикаментозной коррекцией.
Консервативное лечение
Основываясь на природу происхождения уплотнения в легких, медицинские специалисты применяют следующие препараты:
- антибиотики – «Эритромицин», «Амоксиклав», «Имипенем», «Левофлоксацин»;
- противогрибковые – «Дифлюкан», «Орунгал», «Итракон»;
- антигистаминные – «Тавегил», «Фенистил», «Антазолин», «Перитол»;
- противотуберкулезные – «Пиразинамид», «Этамбутол», «Рифабутин», «Этионамид»;
- цитостатики – «Этопозид», «Паклитаксел», «Гемцитабин»;
- противопаразитарные – «Альбендазол», «Дентал», «Эсказол».
| Эритромицин | от 15 руб. |
| Дифлюкан | от 244 руб. |
| Тавегил | от 159 руб. |
| Пиразинамид | от 161 руб. |
| Этопозид | от 276 руб. |
С целью улучшения отхождения мокротической жидкости применяются муколитические средства «Амброксол», «Бромгексин», «Карбоцистеин» и отхаркивающие медикаменты, используемые при влажных хрипах «Геломиртол», «Терпинкод», «Синупрет». Если воспаление сопровождается лихорадкой, пациент нуждается в приеме жаропонижающих медикаментов:
| Фервекс | от 375 руб. |
| Калпол | уточняйте |
| Колдрекс | от 194 руб. |
| Солпадеин | от 89 руб. |
В период угасания острой фазы воспалительного процесса тканей легких пациенту рекомендуется выполнение специальных дыхательных упражнений. Выраженным терапевтическим эффектом обладают физиотерапевтические методики, включающие электрофорез и облучение лазером либо ультрафиолетом.
Оперативное вмешательство
При инфильтрате, вызванном опухолевым процессом тканей, производится операция по устранению уплотнения с последующей лучевой терапией.
В случаях формирования абсцессов производится вскрытие и дренирование пораженной зоны. Если уплотнение образовалось из-за попадания инородного тела, хирург проводит оперативное извлечение частицы.
В случаях туберкулезного заболевания осуществляется удаление пораженной части легочной ткани.
Образование уплотнений в легких довольно распространенное явление, сопровождающее различные респираторные заболевания. Чтобы выяснить истинную причину появления инфильтрата необходимо пройти комплексную диагностику, позволяющую медицинскому специалисту назначать правильный курс лечения.
В легких уплотнение, что это может быть?
Многие пациенты после консультации врача и диагностики слышат непонятные для них термины. Медицинский специалист сразу поймет в чем дело, а вот для неподготовленного человека это становится сложной задачей.
Нередко приходится сталкиваться с ситуациями, когда образуется некое уплотнение в легких. Что это такое, как объяснить патологическое состояние и чем его устранить – с подобными вопросами следует детально разобраться.
Причины и механизмы
Легочная ткань может уплотниться в различных случаях – при развитии воспалительного процесса, скоплении экссудата или транссудата, отложении соединительной ткани, опухолевых разрастаниях, снижении воздушности альвеол, паразитарных инвазиях, аллергических реакциях. Синдром легочной инфильтрации очень многообразен и обширен, поэтому список состояний, при которых он возникает, довольно обширен. Прежде всего стоит отметить следующие:
- Пневмонии.
- Туберкулез.
- Абсцесс и гангрена.
- Инфаркт легкого.
- Ателектаз.
- Пневмосклероз.
- Фиброзирующий альвеолит.
- Саркоидоз и гемосидероз.
- Опухоли (добро- и злокачественные).
- Грибковые инфекции (актиномикоз, гистоплазмоз).
- Паразитарные болезни (эхинококкоз, аскаридоз).
Легкие могут поражаться при воздействии ионизирующей радиации, при системных заболеваниях (красная волчанка, синдром Гудпасчера, гранулематоз Вегенера), лейкозах, постоянном вдыхании пыли (пневмокониозы), употреблении некоторых медикаментов (салицилаты, нитрофураны, амиодарон). Но следует также помнить, что за инфильтрат могут приниматься увеличенные внутригрудные лимфатические узлы, диафрагмальная грыжа, плевральные спайки, сосудистые патологии. Поэтому каждый случай требует качественной дифференциальной диагностики.
Симптомы
Безусловно, клиническая картина определяется характером патологии.
Крайне важное значение имеют локализация и распространение процесса, активность воспаления, присутствие осложнений, реактивность организма. Но есть и общие признаки, характерные для многих болезней.
При синдроме легочной инфильтрации есть ряд типичных признаков. У пациентов с этой проблемой зачастую будут следующие симптомы:
- Затруднение дыхания (одышка).
- Кашель (сухой или влажный).
- Выделение мокроты (слизистая, гнойная, с кровью).
Если процесс захватывает и плевральные листки, то присоединяются боли в грудной клетке, которые усиливаются на вдохе и во время кашля. При обширных поражениях уменьшается площадь функционирующей ткани легкого, что влечет за собой дыхательную недостаточность.
Помимо одышки, она проявляется бледностью и акроцианозом (посинение кончиков пальцев, губ), головокружением, снижением умственной трудоспособности. Воспалительный процесс, как правило, сопровождается лихорадкой – от субфебрильной до гектической.
Неизменно присутствуют и признаки общей интоксикации: слабость, недомогание, снижение аппетита.
Источник:
Фиброз лёгких: симптомы и лечение
Категория: Органы дыхания 196062
Фиброз лёгких – заболевание, предусматривающее наличие в области лёгких рубцового типа ткани, которая нарушает функцию дыхания.
Фиброз понижает эластичность тканей, что делает прохождение кислорода по альвеолам (пузырькам, где воздух контактирует с кровью) более трудным. Такое заболевание предполагает замену обычной ткани лёгких соединительной тканью.
Обратный процесс регенерации соединительной ткани снова в лёгочную не является возможным, поэтому полностью больной выздороветь не сможет, однако повысить качество жизни пациента все же можно.
Причины появления болезни
Фиброзные изменения появляются по таким причинам:
- наличие длительно протекающих инфекционных болезней;
- наличие аллергии;
- последствия лучевого воздействия на органы человека;
- болезней гранулематозного типа;
- продолжительное вдыхание пыли.
Источник: https://legkieplus.ru/lechenie/pochemu-poyavlyayutsya-i-chto-oznachayut-uplotneniya-v-legkih.html
Уплотнение в легких: что это может быть, причины возникновения и симптомы
Уплотнения в легких выявляют при помощи использования современных методов диагностики, таких как рентгенография, магнитно-резонансная томография.
Причиной их появления являются заболевания дыхательных путей, которые могут иметь различную природу появления:
- Бактериальную.
- Вирусную.
- Хламидийную.
- Микозную.
Еще причиной недугов могут являться стафилококки, палочкой Пфейфера (гемофильная) или Коха (туберкулез). В результате их воздействия на определенной стадии развития заболеваний в легких появляются уплотнения.
Также не стоит забывать о таком серьезном биче нашего столетия, как онкологические изменения тканей. Кроме перечисленного, на структурную целостность легких может влиять заражение сифилисом, получение легочного инфаркта или защемление тканей.
Поэтому важно не только своевременно (раз в год) проходить обследование, но еще и делать это у опытного специалиста, который сможет дифференцировать все эти заболевания на ранней стадии.
Легочный инфаркт, туберкулез, сифилис или пневмония различной этиологии – все эти заболевания выявляются при проведении рентгенографии или МРТ. Однако ни один из этих методов обследования не дает на 100% точного результата.Они лишь говорят о том, что у человека с определенной вероятностью, может присутствовать недуг. Подтверждение получают при помощи других видов медицинского обследования: сравнения анализа крови с эталоном, выявление определенных маркеров или тел, пункции.
Уплотнение на снимке и дополнительные симптомы
На снимке или другом виде изображения врач видит черно-белую картинку – человеческие легкие. Для неподготовленного человека это ни о чем не скажет, специалист же сможет выявить многие недуги, даже начинающийся бронхит.
https://www.youtube.com/watch?v=Oych9FxErXY
Уплотнения выделяются изменением окраса тканей в определенном месте. Исходя из интенсивности цвета, размера, месторасположения и других данных ставят предварительный диагноз.
Именно поэтому обычно рентгенолог не пишет, что присутствует подозрение на воспаление легких, туберкулез. Окончательный диагноз здесь даст исследование мокроты, а не картинка.
Фактически, уплотнение в легких – это определенный участок тканей, в котором произошли деструктивные изменения. Сама ткань этого органа имеет легкую структуру, в которой происходит циркуляция воздуха, когда человек дышит. Появление повышенной плотности говорит о том, что в легких начала скапливаться жидкость или происходит другое их негативное изменение.
Врач, проводя прием пациента, имеющего уплотнения в легких, составляет подробную клиническую картину развития недуга и проводит тщательный осмотр. Последний включает в себя не только визуальное исследование горла и ротовой полости, но и пальпацию тканей, прослушивание фонендоскопом. Чаще всего причиной негативного изменения являются вирусы и бактерии, реже – грибковые поражения.
Сейчас участились случаи выявления туберкулеза и злокачественных новообразований. Причинами такого явления в обществе можно считать как негативное воздействие на окружающую среду, так и частое нежелание людей вовремя посещать врача, проходить ежегодное обследование.
Некоторые люди отказываются от помощи не из-за финансовой несостоятельности, а потому, что у них попросту отсутствует свободное время. Диагноз «туберкулез» не имеет социальных границ.
Обычно при уплотнениях в легких наблюдаются такие дополнительные симптомы, как
- кашель;
- повышение температуры.
Если речь идет о туберкулезе, необходимо добавить:
- повышение потливости;
- одышку;
- быструю утомляемость.
Онкологическая природа недуга может проявляться болевым синдромом. Использование фонендоскопа позволяет определить пневмонию, бронхит, туберкулез.
Важно: рентгенография может быть ошибочна, МРТ имеет до 95% точности. Только более глубокие исследования крови, тканей и мокроты дают 100% верный результат.
Постановка диагноза
Одним из наиболее распространенных заблуждений является то, что врач может поставить диагноз на основе рентгеновского снимка, МРТ, прослушивания легких. Л
юбое заболевание дыхательных путей требует комплексного исследования: сдачи определенных анализов пациентом и применения инструментальных способов.
Даже если на снимке четко выражено наличие очаговой пневмонии, это же подтверждается при прослушивании фонендоскопом, а воспалительный процесс – анализом крови, необходимо еще сдать мокроту.
Слизь, выделяемая при недуге, содержит в себе патоген. Без выявления его природы невозможно назначить адекватное лечение, которое не приведет к появлению осложнений.Наиболее яркий пример касается воспаления легких. Чаще всего данный недуг является осложнением после гриппа, но может иметь самостоятельное развитие. Обычно причиной его появления становятся вирусы и бактерии. К сожалению, выявлением только их нельзя ограничиваться.
У людей со сниженным иммунитетом, имеющих ВИЧ-позитивный статус, причиной пневмонии часто являются грибковые поражения. Прием распространенных и хорошо зарекомендовавших себя антибиотиков не даст результата в этом случае. Вернее, такое лечение может привести к тому, что пневмония перейдет в стадию хронического заболевания.
Так как уплотнения в легких являются видимым проявлением скопления жидкости, можно подумать, что они могут появиться только из-за усиленного выделения слизи. Но это не так. Есть и другая субстанция, дающая такой же эффект – кровь. Вызывать такой негативный эффект могут некоторые системные заболевания. Также причиной может стать получение травм различной этиологии.
Есть и другие причины, почему появляется скопление крови в легочной ткани, одна из наиболее неприятных – паразитарное воздействие.
Науке известно более сотни разновидностей гельминтов, которые могут проживать в человеческом теле и поражать органы дыхания. Даже аскариды, местом размножения которых является просвет кишечника, в определенных ситуациях могут мигрировать через дыхательную систему.
Поэтому при выявлении уплотнений в легких ни в коем случае нельзя заниматься самолечением, а обязательно нужно пройти полное обследование. Это поможет определить точную причину развития недуга и назначить правильное лечение.
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Источник: https://opnevmonii.ru/terapiya/uplotnenie-v-legkom.html
Уплотнение междолевой плевры справа что это || Уплотнение междолевой плевры справа что это
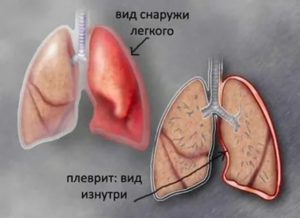
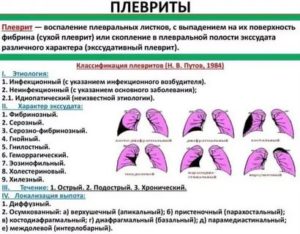
Плеврит – воспаление висцерального (легочного) и париетального (пристеночного) листков плевры. Плеврит может сопровождаться накоплением выпота в плевральной полости (экссудативный плеврит) или же протекать с образованием на поверхности воспаленных плевральных листков фибринозных наложений (фибринозный или сухой плеврит).
Плеврит
Причины плеврита
Зачастую плеврит не является самостоятельной патологией, а сопровождает ряд заболеваний легких и других органов. По причинам возникновения плевриты делятся на инфекционные и неинфекционные (асептические).
Причинами плевритов инфекционной этиологии служат:
- бактериальные инфекции (стафилококк, пневмококк, грамотрицательная флора и др.);
- грибковые инфекции (кандидоз, бластомикоз, кокцидиоидоз);
- вирусные, паразитарные (амебиаз, эхинококкоз), микоплазменные инфекции;
- туберкулезная инфекция (выявляется у 20% пациентов с плевритом);
- сифилис, сыпной и брюшной тифы, бруцеллез, туляремия;
- хирургические вмешательства и травмы грудной клетки;
Плевриты неинфекционной этиологии вызывают:
- злокачественные опухоли плевры (мезотелиома плевры), метастазы в плевру при раке легкого, раке молочной железы, лимфомы, опухоли яичников и др. (у 25% пациентов с плевритом);
- диффузные поражения соединительной ткани (системная красная волчанка, ревматоидный артрит, склеродермия, ревматизм, системный васкулит и др.);
- ТЭЛА, инфаркт легкого, инфаркт миокарда;
- прочие причины (геморрагические диатезы, лейкозы, панкреатит и т. д.).
Патогенез
Механизм развития плевритов различной этиологии имеет свою специфику. Возбудители инфекционных плевритов непосредственно воздействуют на плевральную полость, проникая в нее различными путями.
Контактный, лимфогенный или гематогенный пути проникновения возможны из субплеврально расположенных источников инфекции (при абсцессе, пневмонии, бронхоэктатической болезни, нагноившейся кисте, туберкулезе).
Прямое попадание микроорганизмов в плевральную полость происходит при нарушении целостности грудной клетки (при ранениях, травмах, оперативных вмешательствах).
Плевриты могут развиваться в результате повышения проницаемости лимфатических и кровеносных сосудов при системных васкулитах, опухолевых процессах, остром панкреатите; нарушения оттока лимфы; снижения общей и местной реактивности организма.
Незначительное количество экссудата может обратно всасываться плеврой, оставляя на ее поверхности фибриновый слой. Так происходит формирование сухого (фибринозного) плеврита. Если образование и накопление выпота в плевральной полости превышает скорость и возможность его оттока, то развивается экссудативный плеврит.Острая фаза плевритов характеризуется воспалительным отеком и клеточной инфильтрацией листков плевры, скоплением экссудата в плевральной полости. При рассасывании жидкой части экссудата на поверхности плевры могут образовываться шварты – фибринозные плевральные наложения, ведущие к частичному или полному плевросклерозу (облитерации плевральной полости).
Симптомы плевритов
Как правило, являясь вторичным процессом, осложнением или синдромом других заболеваний, симптомы плеврита могу превалировать, маскируя основную патологию. Клиника сухого плеврита характеризуется колющими болями в грудной клетке, усиливающимися при кашле, дыхании и движении. Пациент вынужден принимать положение, лежа на больном боку, для ограничения подвижности грудной клетки.
Дыхание поверхностное, щадящее, пораженная половина грудной клетки заметно отстает при дыхательных движениях. Характерным симптомом сухого плеврита является выслушиваемый при аускультации шум трения плевры, ослабленное дыхание в зоне фибринозных плевральных наложений.
Температура тела иногда повышается до субфебрильных значений, течение плеврита может сопровождаться ознобами, ночным потом, слабостью.
Диафрагмальные сухие плевриты имеют специфическую клинику: боли в подреберье, грудной клетке и брюшной полости, метеоризм, икота, напряжение мышц брюшного пресса.
Развитие фибринозного плеврита зависит от основного заболевания. У ряда пациентов проявления сухого плеврита проходят спустя 2-3 недели, однако, возможны рецидивы. При туберкулезе течение плеврита длительное, нередко сопровождающееся выпотеванием экссудата в плевральную полость.
Экссудативный плеврит
Начало плевральной экссудации сопровождает тупая боль в пораженном боку, рефлекторно возникающий мучительный сухой кашель, отставание соответствующей половины грудной клетки в дыхании, шум трения плевры.
По мере скапливания экссудата боль сменяется ощущением тяжести в боку, нарастающей одышкой, умеренным цианозом, сглаживанием межреберных промежутков. Для экссудативного плеврита характерна общая симптоматика: слабость, фебрильная температура тела (при эмпиеме плевры – с ознобами), потеря аппетита, потливость.
При осумкованном парамедиастинальном плеврите наблюдается дисфагия, осиплость голоса, отеки лица и шеи. При серозном плеврите, вызванном бронхогенной формой рака, нередко наблюдается кровохарканье. Плевриты, вызванные системной красной волчанкой, часто сочетаются с перикардитами, поражениями почек и суставов.
Метастатические плевриты характеризуются медленным накоплением экссудата и протекают малосимптомно.
Большое количество экссудата ведет к смещению средостения в противоположную сторону, нарушениям со стороны внешнего дыхания и сердечно-сосудистой системы (значительному уменьшению глубины дыхания, его учащению, развитию компенсаторной тахикардии, снижению АД).
Осложнения
https://www..com/watch?v=ytcreatorsru
Исход плеврита во многом зависит от его этиологии. В случаях упорного течения плеврита в дальнейшем не исключено развитие спаечного процесса в полости плевры, заращение междолевых щелей и плевральных полостей, образование массивных шварт, утолщение плевральных листков, развитие плевросклероза и дыхательной недостаточности, ограничение подвижности купола диафрагмы.
Диагностика
Наряду с клиническими проявлениями экссудативного плеврита при осмотре пациента выявляется асимметрия грудной клетки, выбухание межреберных промежутков на соответствующей половине грудной клетки, отставание пораженной стороны при дыхании. Перкуторный звук над экссудатом притуплен, бронхофония и ое дрожание ослаблены, дыхание слабое или не выслушивается. Верхняя граница выпота определяется перкуторно, при рентгенографии легких или при помощи УЗИ плевральной полости.
КТ органов грудной клетки. Правосторонний экссудативный плеврит
При проведении плевральной пункции получают жидкость, характер и объем которой зависит от причины плеврита. Цитологическое и бактериологическое исследование плеврального экссудата позволяет выяснить этиологию плеврита. Плевральный выпот характеризуется относительной плотностью выше 1018-1020, многообразием клеточных элементов, положительной реакцией Ривольта.
В крови определяются повышение СОЭ, нейтрофильный лейкоцитоз, увеличение значений серомукоидов, сиаловых кислот, фибрина. Для уточнения причины плеврита проводится торакоскопия с биопсией плевры.
Лечение плеврита
Лечебные мероприятия при плеврите направлены на устранение этиологического фактора и облегчение симптоматики. При плевритах, вызванных пневмонией, назначается антибиотикотерапия.
Ревматические плевриты лечатся нестероидными противовоспалительными препаратами, глюкокортикостероидами.
При туберкулезных плевритах лечение проводится фтизиатром и заключается в специфической терапии рифампицином, изониазидом и стрептомицином на протяжении нескольких месяцев.
С симптоматической целью показано назначение анальгетиков, мочегонных, сердечно-сосудистых средств, после рассасывания выпота – физиотерапии и лечебной физкультуры.При экссудативном плеврите с большим количеством выпота прибегают к его эвакуации путем проведения плевральной пункции (торакоцентеза) или дренирования.
Одномоментно рекомендуется эвакуировать не более 1-1,5 л экссудата во избежание сердечно-сосудистых осложнений (вследствие резкого расправления легкого и обратного смещения средостения).
При гнойных плевритах проводится промывание плевральной полости антисептическими растворами. По показаниям внутриплеврально вводятся антибиотики, ферменты, гидрокортизон и т. д.
В лечении сухого плеврита помимо этиологического лечения пациентам показан покой. Для облегчения болевого синдрома назначаются горчичники, банки, согревающие компрессы и тугое бинтование грудной клетки.
С целью подавления кашля назначают прием кодеина, этилморфина гидрохлорида. В лечении сухого плеврита эффективны противовоспалительные средства: ацетилсалициловая кислота, ибупрофен и др.
После нормализации самочувствия и показателей крови пациенту с сухим плевритом назначают дыхательную гимнастику для профилактики сращений в полости плевры.
С целью лечения рецидивирующих экссудативных плевритов проводят плевродез (введение в плевральную полость талька или химиопрепаратов для склеивания листков плевры).
Для лечения хронического гнойного плеврита прибегают к хирургическому вмешательству – плеврэктомии с декорткацией легкого.
При развитии плеврита в результате неоперабельного поражения плевры или легкого злокачественной опухолью по показаниям проводят паллиативную плеврэктомию.
Прогноз и профилактика
Малое количество экссудата может рассасываться самостоятельно. Прекращение экссудации после устранения основного заболевания происходит в течение 2-4 недель. После эвакуации жидкости (в случае инфекционных плевритов, в т. ч.
туберкулезной этиологии) возможно упорное течение с повторным скоплением выпота в полости плевры. Плевриты, вызванные онкологическими причинами, имеют прогрессирующее течение и неблагоприятный исход.
Неблагоприятным течением отличается гнойный плеврит.
Пациенты, перенесшие плеврит, находятся на диспансерном наблюдении на протяжении 2-3 лет. Рекомендуется исключение профессиональных вредностей, витаминизированное и высококалорийное питание, исключение простудного фактора и переохлаждений.
В профилактике плевритов ведущая роль принадлежит предупреждению и лечению основных заболеваний, приводящих к их развитию: острой пневмонии, туберкулеза, ревматизма, а также повышению сопротивляемости организма по отношению к различным инфекциям.Источник: https://onivnas.ru/uplotnenie-mezhdolevoy-plevry-sprava/
Плеврит легких – причины, симптомы, лечение
На снимке
Статья рассказывает о том, почему может возникнуть плеврит. Описаны симптомы болезни и принципы лечения.
Плеврит легких – довольно частое заболевание дыхательной системы. Встречается инфекционное или неинфекционное происхождение, протекает с многообразной симптоматикой. Лечение проводится с учетом причинного фактора.
Суть патологии
Что такое плеврит легких? Это заболевание возникает в результате воспаления листков плевры – соединительной ткани, покрывающей легкие и грудную клетку изнутри.
Пространство между листками (плевральная полость) содержит немного жидкости, необходимой для свободного движения легких при вдохе и выдохе. При осложнении основной болезни объем экссудата увеличивается, легкое сжимается и нарушаются функции дыхания.
При плеврите воспаляется серозная оболочка легких
Причины болезни
Плеврит легкого – что это такое по происхождению? Причины развития болезни разделяют на две группы – вследствие инфицирования плевральной полости и асептические воспаления.
Таблица №1. Причинные факторы развития плеврита:
ИнфекционныеАсептические причины плеврита легких
- Стафилококки
- Стрептококки
- Микобактерии
- Грибы
- Злокачественная опухоль
- Системные заболевания
- Эмболия сосудов легких
- Накопление мочевины при болезни почек
Инфекционный фактор попадает в полость плевры при ранении грудной клетки или из гнойного очага в легочной ткани. Нередко сочетается плеврит легкого и ВИЧ – в этом случае причиной становятся любые оппортунистические инфекции.
Лечение
Задачи терапии — устранение основной причины болезни, нормализация функций дыхания и ликвидация симптомов. Амбулаторное лечение возможно у взрослых пациентов с сухой формой плеврита. Экссудативные формы подразумевают обязательную госпитализацию. Терапия туберкулезного воспаления плевры проводится в диспансере, гнойного — в хирургическом отделении.
Комплексное лечение включает в себя медикаментозную терапию и вспомогательные методы — физиопроцедуры, диету, ЛФК и дыхательную гимнастику.
Во всех случаях экссудативного плеврита назначается такая манипуляция, как пункция. Суть процедуры состоит в том, что пациенту под местной анестезией в плевральную полость вводится толстая игла, с помощью которой эвакуируется излишняя жидкость.
Тем самым уменьшается сдавление легочных тканей и улучшается дыхательная функция. Для предотвращения дальнейшего скопления жидкости пациенту устанавливают дренаж и следят за количеством и характером отделяемого. Подробнее о проведении процедуры расскажет специалист в видео в этой статье.
Показаниями для хирургического вмешательства являются неэффективность консервативного лечения. В этом случае проводится торакотомия или полное удаление необратимо пораженной доли легкого.
Основное
Целью медикаментозного лечения является устранение причины заболевания и облегчение симптоматики.
Для выполнения этой задачи применяются различные группы лекарственных препаратов:
- Антибиотики. Назначаются при инфекционном происхождении воспаления. С первых дней болезни показано использование средств широкого спектра действия. При установлении конкретного возбудителя болезни врач производит коррекцию лечения.
- Противовоспалительные средства. Используют Диклофенак, Нимесулид. Показаны при легком течении плеврита. Тяжелое течение требует назначения глюкокортикоидов — Преднизолон.
- Средства для поддержания дыхательной функции и кровообращения. Используются в основном при тяжелом течении плеврита.
- Витамины, средства для улучшения микроциркуляции, антиоксиданты. Оказывают вспомогательное действие, ускоряя процесс выздоровления.
Инструкция предполагает не только инъекционное, но и внутриполостное введение лекарственных средств.
Вспомогательное
Дополнительные методы лечения входят в обязательный комплекс терапии и проводятся при отсутствии острого проявления болезни.
Таблица №3. Вспомогательные методы лечения плеврита:
МетодыОписание
ЛФК и дыхательные упражнения
ЛФК в сочетании с дыхательными упражнениями ускоряют выздоровление
Физические упражнения и дыхательная гимнастика при плеврите легких предотвращают плевральные сращения, деформацию грудной клетки и позвоночника, тренируют дыхательный аппарат, восстанавливают функции аппарата внешнего дыхания, общеукрепляюще воздействуют на организм пациента.
Физиотерапия
Физиопроцедуры увеличивают эффективность медикаментозной терапии
Физиолечение предупреждает развитие спаечного процесса, устраняет боль, улучшает микроциркуляцию, снимает воспаление.
Противопоказания к лечению — онкологические и сердечно-сосудистые заболевания, печеночная и почечная недостаточность, гнойная форма плеврита, бронхиальная астма.У пациентов с воспалением плевры используют: электрофорез лекарственных препаратов, ультрафиолетовое облучение, магнитотерапию, УВЧ, инфракрасную лазерную терапию.
Диета
Питание при плеврите должно быть полноценным и калорийным
Особая диета направлена на снижение воспалительного процесса и предотвращение скопления жидкости в плевральной полости. Кроме того необходимо чтобы организм получал необходимое количество витаминов и белка, потерянных с выпотом.
Рекомендовано употребление в пищу нежирных мяса и рыбы, кисломолочных продуктов, печени, грецких орехов, яиц, кашиз различных круп, свежих овощей и фруктов. Следует ограничить употребление жидкости, соли, продуктов, вызывающих жажду.
Калорийность питания должна составлять 2700ккал.
Плеврит легких не является самостоятельным заболеванием. Это серьезное осложнение каких-либо патологий. Профилактика плеврального воспаления — своевременное обращение за медицинской помощью.
Читать далее…
Источник: https://zen.yandex.ru/media/id/59bf9ecc9d5cb3ee0df4e084/5a4e08264826772ec247fdb2
Плеврит легких — что это такое, его причины, виды, симптомы и возможные варианты лечение
Плеврит легких — это ряд патологических состояний, характеризующихся воспалением серозной оболочки органов дыхания. Данное нарушение развивается на фоне острых или хронических заболеваний легких. Оно сопровождается выраженной симптоматикой и может приводить к появлению опасных осложнений.
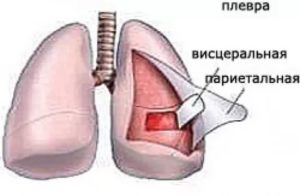
Что такое плеврит
Вокруг легких присутствует особая серозная оболочка, состоящая из 2 лепестков: висцерального, т.е. внутреннего, и париетального, т.е. наружного. В норме между данными оболочками присутствует небольшое пространство, заполненное жидкостью, объем которой не превышает 25 мм. Она выступает в роли смазки.
Когда развивается плеврит легких, данный баланс нарушается. Воспалительное поражение плевральных листов приводит к тому, что жидкость перестает всасываться в кровеносные и лимфатические сосуды, накапливаясь между серозными оболочками.
Реже встречается сухой вариант течения болезни, при котором сосуды в пораженной воспалительным процессом плевре сохраняют функциональность и накопление жидкости не происходит. Кроме того, в результате воспаления плевра набухает, становится шероховатой. При совершении дыхательных движений появляется трение.
Симптомы и причины
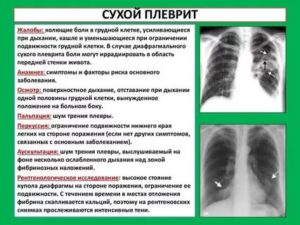
Первичные проявления данного патологического состояния часто не вызывают беспокойства у больного, т.к. сходны с простудой. В дальнейшем при плеврите легких симптомы усугубляются. Многие специфические признаки зависят от формы и тяжести течения патологии, однако имеются и общие проявления:
- боль в груди;
- повышенная ночная потливость;
- ощущение давления в груди;
- невозможность сделать глубокий вдох;
- слабость;
- снижение работоспособности;
- бледность кожных покровов;
- озноб;
- нарушение АД;
- хрустящий звук при вдохе и т.д.
Крайне редко воспалительное поражение плевральных листов возникает как самостоятельная патология. Чаще данное нарушение развивается на фоне других заболеваний легких, и причины появления его могут крыться как в инфекционных, так и в неинфекционных патологиях.
Инфекционные причины
Спровоцировать развитие плеврита могут многие разновидности микроорганизмов, в т.ч. вирусы, бактерии, паразиты и грибки.
Часто данное нарушение развивается на фоне инфицирования организма стафилококками и стрептококками и другими распространенными бактериями. Патологические микроорганизмы могут заноситься в плевру как гематогенным, так и лимфогенным путем.
Часто развитие воспаление плевры наблюдается на фоне следующих инфекционных заболеваний:
- бронхит;
- пневмония;
- легионеллез;
- абсцессы в легких;
- туберкулез;
- гнойные кисты;
- микоплазмоз;
- туляремия;
- тиф;
- кандидоз;
- эхинококкоз;
- бруцеллез;
- сепсис и т.д.
Чем выше вирулентность микроорганизмов, тем выше риск плеврита. Можно выделить ряд патологий, которые снижают иммунитет и повышают риск развития плеврита. К ним относятся ВИЧ, склонность к аллергии, сахарный диабет, язвенная болезнь и т.д. Риск развития воспаления повышает прием иммуносупрессантов и некоторых других препаратов, а также злоупотребление алкоголем.
Неинфекционные причины
Плеврит может развиться на фоне гидроторакса, т.е. накопления жидкости в легких из-за прогрессирования ряда заболеваний неинфекционной этиологии:
- инфаркта миокарда;
- патологии почек;
- васкулита;
- красной волчанки;
- легочной эмболии;
- патологии печени;
- инфаркта легкого;
- панкреатита;
- геморрагического диатеза;
- лейкоза и т.д.
Нередко развивается плеврит легких при онкологии. Спровоцировать воспаление и накопление жидкости могут как опухоли, формирующиеся в органах дыхания, так и метастазы, проникшие в область плевральной полости.
Классификация
Существует несколько подходов к классификации плеврита. В зависимости от особенностей распространения воспалительного процесса патология бывает осумкованной и диффузной.
По характеру течения она подразделяется на фиброзную и экссудативную. Воспаление может быть как односторонним, так и двусторонним.
Кроме того, разработана классификация, учитывающая этиологию воспалительного поражения плевры.
Сухой фиброзный плеврит легких
При сухом фиброзном плеврите симптомы появляются внезапно, а затем состояние больного быстро усугубляется. Со стороны, где развилось воспаление, возникает резкая боль и ощущение давления. Симптомы усиливаются при резких движениях, вдохах, чихании и кашле. Боли могут иррадиировать в плечо, верхнюю часть живота или в область лопаток.
При таком течении болезни также присутствует асимметричная ограниченность дыхательных экскурсий со стороны пораженного легкого. Для сухого плеврита характерно наличие сильного звука трения серозных оболочек. Часто данная форма патологии сопровождается сильными болями в голове, ломотой в суставах и мышцах. При таком течении плеврита быстро нарастают признаки интоксикации.
Экссудативный выпотной плеврит
Экссудативный плеврит — это часто встречающаяся форма данного патологического состояния. Боли и неприятные ощущения усиливаются по мере накопления жидкости между серозными оболочками. Появляется одышка и другие проявления дыхательной недостаточности. По мере рассасывания экссудата выраженность симптомов снижается.
Туберкулезный
Плеврит может развиться на фоне длительного неблагоприятного течения туберкулеза, когда микобактерии стремительно размножаются и могут быть занесены с кровью или лимфой в серозную оболочку.
Он может протекать как в сухой, так и в экссудативной форме. Интенсивными болевыми ощущениями и тахикардией. Часто симптомы исчезают так же внезапно.
Заболевание переходит в хроническую форму, отличающуюся смазанной симптоматикой.
Гнойный плеврит легких
При этой форме патологии между серозными оболочками легких начинает скапливаться не экссудат, а гной. При таком течении появляется сухой кашель и нарастает одышка.
Из-за сильнейшей боли пациент принимает вынужденное полусидячее положение. Возникают выраженные симптомы дыхательной недостаточности. Возможно отделение зловонной мокроты при кашле.
Наиболее тяжело данная форма патологии протекает в детском и пожилом возрасте.
Осумкованный плеврит
Осумкованный плеврит характеризуется воспалением ограниченного участка и накоплением в этой области экссудата. Степень выраженности симптомов зависит от размеров пораженного участка. Большинство пациентов жалуются на боли в груди, одышку и тахикардию.
Как лечить плеврит
Лечение плеврита легких требует учета этиологии и формы течения патологии. Пациентам необходима щадящая диета и постельный режим.
При бактериальном, вирусном, грибковом и паразитарном воспалении листков плевры терапия проводится медикаментозными средствами. Дополнительно назначаются физиотерапевтические процедуры.
Если проблема кроется в развитии злокачественной опухоли или инфаркте легкого, нередко требуется оперативное вмешательство.
Постельный режим и щадящая диета
Чтобы быстрее вылечить плеврит, пациенту требуется щадящий режим. Для снижения выраженности дыхательной недостаточности следует как можно больше времени проводить в постели. При этом каждый час нужно вставать и делать небольшие прогулки по помещению. Это снизит риск появления застойных процессов. Необходимо обеспечить приток воздуха в помещение.
На протяжении не менее 2 недель пациенту следует потреблять как можно больше теплого питья. В рацион следует вводить легкие для переваривания блюда. Основой рациона должны быть овощи, фрукты, отварные мясо и рыба.
Медикаментозная терапия
При инфекционных плевритах подбираются препараты для подавления патогенной микрофлоры. В зависимости от ее типа может потребоваться применение антибиотиков, противопаразитарных средств, противовирусных или противогрибковых медикаментов.
Кроме того, пациентам назначаются препараты, позволяющие устранить симптоматические проявления, в т.ч. жаропонижающие и нестероидные противовоспалительные средства.
Может потребоваться применение антигистаминных, противокашлевых, мочегонных препаратов. В ряде случаев назначаются медикаменты для поддержания работы сердечно-сосудистой системы, иммунностимуляторы и глюкокортикостероиды.
Рекомендован также прием пробиотиков и витаминов.
Физиотерапевтические процедуры
При терапии плеврита назначаются такие физиотерапевтические процедуры, как:
- УВЧ;
- УФО;
- лечебные ванны;
- электрофорез.
После стабилизации состояния пациенту рекомендуется выполнять дыхательную гимнастику. Желательно пройти лечение в санаторно-курортных условиях.
Особенности лечения плеврита у пожилых людей
Лечение у пожилых людей выполняется с учетом имеющихся хронических заболеваний. Рекомендована госпитализация. Пациенту необходимо сохранять активность, чтобы избежать риска развития застойных процессов и отека легких.
Требуется комплексное лечение и общеукрепляющая терапия. Тщательно подбираются дозы антибиотиков и других лекарств, чтобы не допустить нарушений работы почек и печени.
Обязательно должны подбираться медикаменты для недопущения развития осложнений. Рекомендована подача кислорода через катетер или маску.
Медицинский персонал должен контролировать состояние пациента для раннего выявления осложнений и начала их терапии.
Лечение плеврита легких у детей
При терапии детей, страдающих плевритом, важно подбирать медикаменты с учетом возраста пациента. Дети дошкольного возраста подлежат госпитализации при этом заболевании. Методы терапии подбираются с учетом тяжести патологии.
Прогноз, профилактика и возможные осложнения
Инфекционный плеврит имеет благоприятный прогноз. При онкологических заболеваниях вероятность выздоровления зависит от стадии запущенности процесса.
Ухудшают прогноз такие осложнения, как:
- спаечный процесс;
- хроническая дыхательная недостаточность;
- ограничение подвижности диафрагмы;
- утолщение плевры;
- свищи.
Для снижения риска плеврита рекомендуется укреплять иммунитет, правильно питаясь, занимаясь спортом и принимая витамины. Нужно каждое утро делать дыхательные упражнения. Следует отказаться от курения и приема алкоголя. Периодически следует проходить плановые обследования для раннего выявления злокачественных опухолей и других патологий, способных стать причиной развития плеврита.
Источник: https://MyKashel.ru/lechenie/plevrit-legkih.html