Реактивная лимфаденопатия
Лимфаденопатия
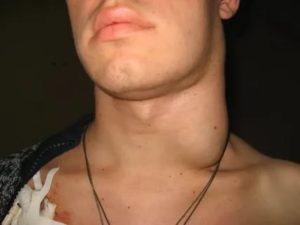
Лимфаденопатия — это патологическое состояние организма, при котором наблюдается увеличение лимфатических узлов.
Этот процесс может протекать в острой или хронической форме. В области шеи расположено несколько групп лимфоузлов, как поверхностных, так и глубоких — это затылочные, околоушные, глубокие шейные, подчелюстные и др.
Именно в лимфатических узлах осуществляется очистка жидкости от чужеродной ДНК и «отработанных» лейкоцитов, обезвреживание бактерий, обогащение лимфы иммунокомпетентными клетками. Если лимфоузлы увеличиваются, это свидетельствует об инфекционном или онкологическом процессе в организме.
Что это такое?
Простыми словами, лимфаденопатия — это состояние, при котором увеличиваются в размерах лимфоузлы.
Такие патологические изменения свидетельствуют о тяжёлом заболевании, которое прогрессирует в организме (нередко онкологического характера). Для постановки точного диагноза требуется проведение нескольких лабораторных и инструментальных анализов.
Лимфаденопатия может образоваться в любой части тела и поражает даже внутренние органы.
Причины
Каждая группа лимфоузлов отвечает за определенную анатомическую область. В зависимости от того, какой лимфоузел увеличен, часто можно сделать определённый вывод о том, что явилось первопричиной лимфаденопатии. Рассмотрим возможные причины увеличения разных групп лимфатических узлов.
Подчелюстная лимфаденопатия — одна из частых спутниц многих заболеваний, связанных с воспалением лимфоглоточного кольца, лор-органов, особенно проявляющихся гнойным расплавлением тканей (абсцесс). Заболевания нижней челюсти, воспаление слизистой дёсен и полости рта нередко сопровождаются подчелюстной лимфаденопатией.
Паховый лимфаденит (локальная лимфаденопатия) может быть вызван следующими заболеваниями и процессами:
- сифилитическая инфекция, вызванная специфическим возбудителем — бледной трепонемой;
- микоплазменная инфекция половых органов;
- поражение стафилококком и другой бактериальной флорой;
- кандидозная инфекция;
- остроконечные кондиломы при их инфицировании;
- мягкий шанкр;
- гонорея;
- ВИЧ-инфекция;
- хламидиоз половых органов.
Далее рассмотрим возможные причины увеличения лимфатического узла (узлов) и лимфаденопатии с локализацией в одной регионарной группе (регионарной лимфаденопатии):
- инфекционный воспалительный процесс в определенной анатомической зоне, например воспалительные заболевания лор-органов (ангина, обострение хронического тонзиллита, синусит, отит, фарингит), заболевания челюсти, пародонта, зубов, стоматиты и другие стоматологические заболевания, инфекционные заболевания с поражением органа зрения;
- воспалительные заболевания кожи и подкожной клетчатки (травма, инфицированная рана, панариций, рожистое воспаление, фурункул, дерматит, экзема);
- поствоспалительные изменения в коже и окружающей клетчатке вследствие укусов насекомых, животных или после их царапин на коже;
- осложнения после оперативных вмешательств также могут сопровождаться локальной лимфаденопатией и увеличением лимфоузлов. При этом воспаляются лимфатические образования, находящиеся на пути оттока лимфы из соответствующей анатомической зоны;
- опухоли различной природы и локализации по мере своего роста прежде всего вызывают увеличение ближайшего к себе лимфатического узла — сначала появляется локальная лимфаденопатия.
Другие причины лимфаденопатии:
- В ряде случаев увеличение лимфоузлов и лимфаденопатия могут быть следствием посещения жарких экзотических стран, в которых распространена специфическая местная инфекция, паразитарные заболевания и гельминтозы. Заражение данными патогенами вызывает местный или общий процесс, проявляющийся многими симптомами, в том числе лимфаденопатией.
- Длительный контакт с некоторыми животными и инфицирование передаваемыми ими инфекционными агентами также могут приводить к лимфаденопатиям разной локализации.
- Пребывание в эндемичных районах по заболеваниям, передающимся клещами, другими насекомыми.
- Другие причины инфекционной лимфаденопатии — лейшманиоз, туляремия, риккетсиоз, лептоспироз.
- Инфекции, этиологическими факторами которых являются лимфотропный вирус Эпштейна-Барр, цитомегаловирус, вирусы иммунодефицита (ВИЧ), гепатитов В, С, группа герпес-вирусов, токсоплазмы. Нередко у одного больного может присутствовать несколько антигенов данных возбудителей. Практически любые вирусы могут вызывать лимфаденопатию у человека. Наиболее частыми из них, помимо перечисленных, являются вирусы кори, краснухи, аденовирусы и другие вирусные агенты, вызывающие многие ОРВИ.
- Грибковые патогены при определённых обстоятельствах и резком снижении иммунитета способны вызывать как локальную, так и генерализованную лимфаденопатию (кандида, криптококкоз и другие).
Причины генерализованного увеличения нескольких групп лимфоузлов (генерализованной лимфаденопатии)
Генерализованная лимфаденопатия неопухолевого характера может быть вызвана следующими причинами:
- ВИЧ-инфекция (заболевание, обусловленное вирусом иммунодефицита) в период острой фазы инфекционного процесса часто протекает в виде распространённого увеличения лимфатических узлов.
- Инфицирование такими вирусными инфекциями, как краснуха, ЦМВ (цитомегаловирус), токсоплазмы и вирусы простого герпеса, часто проявляется генерализованной лимфаденопатией.
- Лимфаденопатия, являющаяся следствием реакции на введение вакцин и сывороток.
Факторы, имеющие значение при выяснении причины лимфаденопатии неопухолевого генеза:
- Наличие травмы, ранения конечностей, рожистого воспаления кожи.
- Связь увеличения лимфоузлов (лимфаденопатии) с известными локальными или генерализованными инфекциями.
- Случаи употребления плохо термически обработанного мяса, рыбы, молока (инфекции, передаваемые с продуктами питания).
- Профессиональные особенности — работа, связанная с сельским хозяйством, животноводством, охотой, обработкой шкур и мяса.
- Контакт с больным туберкулезом и возможное заражение микобактериями туберкулеза.
- Переливание крови в анамнезе, наркомания с использованием внутривенных вливаний.
- Частая смена половых партнёров, гомосексуализм.
- Применение в течение времени лекарственных средств (некоторые группы антибиотиков, гипотензивные и противосудорожные средства).
Другой большой группой генерализованных лимфаденопатий является поражение лимфатических узлов опухолевого характера:
- гемобластозы и опухолевые процессы лимфоидной ткани (лимфомы) Ходжкина и другие, хронический лимфолейкоз, миелолейкоз;
- отдалённые метастатические поражения лимфоузлов от опухолей, расположенных в тканях лёгкого, матки, молочных желез, простаты, желудка, кишечника, а также опухолей практически всех локализаций.
Симптомы
При шейной, паховой или подмышечной лимфаденопатии в соответствующей области наблюдается увеличение лимфатических узлов, от незначительного до заметного невооруженным глазом (от мелкой горошины до гусиного яйца). Их пальпация может быть болезненной. В ряде случаев над увеличенными лимфатическими узлами отмечается покраснение кожных покровов.
Выявить лимфаденопатию висцеральных узлов (мезентеральные, перебронхиальные, лимфоузлы ворот печени) визуально или пальпаторно невозможно, она определяется только в ходе инструментального исследования пациента.
Помимо увеличения лимфатических узлов существует и еще ряд признаков, которые могут сопровождать развитие лимфаденопатии:
- необъяснимая потеря веса тела;
- повышение температуры тела;
- повышенная потливость, особенно в ночное время;
- увеличение печени и селезенки;
- рецидивирующие инфекции верхних дыхательных путей (тонзиллиты, фарингиты).
Лимфаденопатия шейных узлов
Самой распространенной формой поражения лимфатических узлов воспалительного характера является лимфаденопатия шейных лимфоузлов, которая в большей степени является уделом педиатров, так как сопровождает течение основных инфекционных заболеваний детского возраста.
Локализуются эти воспалительные изменения, как правило, в ротовой полости или слюнных железах, в связи с чем, близость расположения шейной группы лимфатических узлов позволяет быстрому присоединению реактивной лимфаденопатии.
Данный тип лимфаденопатии редко нуждается в проведении специфической терапии, и изменения лимфатических узлов самостоятельно нивелируются после устранения первопричины заболевания.
Взрослая категория пациентов в меньшей степени страдает данной патологией и при наличии у них изменений шейных групп лимфатических узлов, следует предполагать опухолевый генез лимфаденопатии.В связи с этим, при первичном обращении пациента с шейной лимфаденопатией необходимо провести полное инструментальное обследование не только пораженной области, но и других органов и систем с целью исключения злокачественных новообразований.
Поражение той или иной группы шейных лимфатических узлов может стать важным диагностическим и прогностическим признаком различных патологических состояний в организме.
Так, увеличением задней шейной группы лимфатических узлов сопровождаются инфекционные очаги, локализованные в волосистой части головы, а также токсоплазмоз и краснуха.
Инфицирование век и конъюнктивы чаще всего сопровождаются увеличением размеров передних шейных лимфатических узлов. А при имеющихся изменениях всех групп лимфатических узлов следует предположить наличие у пациента лимфомы.
Туберкулезная инфекция характеризуется быстрым прогрессирующим увеличением шейных лимфатических узлов с последующим их нагноением.
Надключичная группа лимфатических узлов поражается крайне редко и возникновение данной лимфаденопатии следует расценивать как неблагоприятный прогностический признак (метастатическое поражение при локализации первичного опухолевого очага в органах грудной полости).
Эпитрохлеарный лимфатический узел поражается при саркоидозе и вторичном сифилисе, при этом увеличение узлов носит двухсторонний симметричный характер. Одностороннее его поражение чаще всего сопутствует инфицированному поражению кожных покровов верхней конечности.
Диагностика
Врач проводит сбор анамнеза, для выявления патопроцессов, которые могли послужить первопричиной поражения органов лимфатической системы. Подобному состоянию могут сопутствовать многие заболевания. Например:
- употребление в пищу сырого мяса – токсоплазмоз;
- контакт с кошками – токсоплазмоз, болезнь кошачьих царапин;
- недавние гемотрансфузии – гепатит В, цитомегаловирус;
- контакт с больными туберкулезом – туберкулезный лимфаденит;
- внутривенное введение наркотиков – гепатит В, эндокардит, ВИЧ-инфекция;
- случайные половые связи – гепатит В, цитомегаловирус, герпес, сифилис, ВИЧ-инфекция;
- работа на скотобойне или животноводческой ферме – эризипелоид;
- рыбная ловля, охота – туляремия.
Основные диагностические методы объединяют:
- Анализы на выявление ВИЧ и гепатита;
- Развернутый анализ крови;
- Ультразвуковое обследование органов брюшной, грудной полости, пораженных лимфоузлов;
- Гистологические исследования биоптата;
- Рентгенография;
- Обследования на томографе (КТ, МРТ).
При необходимости может быть проведена биопсия увеличенного лимфоузла с последующим гистологическим и цитологическим исследованием полученных образцов ткани.
Наиболее высок риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори, краснухи.
Лечение лимфаденопатии
Выбор методики лечения лимфаденопатии зависит от поставленного диагноза. Кроме этого, при назначении плана лечения врач принимает во внимание и такие факторы:
- индивидуальные особенности пациента;
- анамнез;
- результаты обследования.
Лечение народными средствами может быть уместно с разрешения врача и только в тандеме с медикаментозной терапией. Самолечение при таких патологических процессах недопустимо.
Осложнения и прогноз
Как и любая болезнь, лимфаденопатия шейных лимфоузлов имеет свои риски. При адекватном и, главное, своевременном лечении опасность развития осложнений минимальная. Если затягивать с лечением неспецифической лимфаденопатии возможно развитие:
- разложения узла, как следствие гнойного процесса;
- образования абсцессов и свищей;
- травмирования сосудов, как следствие — кровотечение;
- застоя лимфы;
- сепсиса.
Развитие хронической лимфаденопатии происходит по причине нарушения работы иммунитета. То есть основная угроза в этом случае — даже не воспаление лимфоузлов, а риск генерализации процесса из-за того, что защитные силы организма ослабли.
Нарушение функционирования лимфатического узла может привести к застою лимфы — лимфостазу. В народе эту болезнь называют слоновьей. В результате нарушения оттока лимфы, она собирается в одном участке (чаще конечности), что приводит к увеличению размеров части тела.
Опасность специфической лимфаденопатии обуславливается основным заболеванием. В этом случае увеличенные лимфоузлы — это, скорее, симптом, чем болезнь. Если у вас диагностирована такая форма заболевания следует немедленно приступить к лечению и постараться не заразить своих близких.
Профилактика
В силу разнообразия причин и факторов, провоцирующих развитие лимфаденопатии, главной мерой профилактики следует считать своевременное выявление и лечение основных патологий разного генеза.
При этом следует вести здоровый образ жизни, оптимизировать режим физической активности, качество питания, соблюдать правила гигиены и придерживаться рекомендаций, направленных на минимизацию рисков инфицирования и заражения паразитами.
Источник: https://p-87.ru/health/limfadenopatiya/
Лимфаденопатия шейных лимфоузлов: лечение, причины, симптомы и виды — Опухоли нет
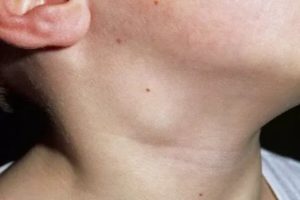
Лимфатическая система – составляющая часть сосудистой системы, на которую возложено несколько функций. Она принимает участие в обменных процессах, очистке организма от чужеродных частиц, обезвреживании патогенных микроорганизмов и т.д.
Одним из составляющих элементов лимфатической системы являются лимфоузлы. При возникновении определенных проблем со здоровьем шейные лимфоузлы начинают увеличиваться, то есть развивается лимфаденопатия.
Что такое лимфаденопатия?
Лимфаденопатия – состояние, при котором лимфатические узлы под воздействием определенных факторов увеличиваются в размерах. Лимфоузлы – структурная единица иммунитета, которая выполняет функцию фильтра в лимфатической системе.
Лимфоциты и макрофаги, которые находятся в лимфоузлах, убивают поступившие микроорганизмы в систему, поглощают отмершие клетки, крупнодисперсные протеины.
При попадании чужеродных клеток в узлы лимфоидные ткани начинают усиленно вырабатывать антитела, и, соответственно, разрастаться.
Увеличение узла в диаметре больше 1 см считается патологией.
Лимфаденопатия может быть кратковременным ответом на инфекционный процесс, или быть симптомом целого ряда патологий, которые разные по своей природе, клиническим признакам, методам лечения. Любые патологические состояния могут вызывать разрастание лимфоидных тканей.Лимфаденопатия может проявиться на нескольких участках тела или локализоваться в одном месте. Шейная лимфаденопатия может протекать изолированно, или быть частью генерализированного процесса.
Отличие от лимфаденита
Когда в лимфатические узлы попадает инфекция, их защитная функция может не сработать, и тогда происходит воспаление, развивается лимфаденит. А лимфаденопатия (гиперплазия узлов) может быть синдромом этого воспаления.
Инфекция может проникнуть в узел через открытые раны или занестись с током лимфы. Часто лимфаденит сопровождается нагноением, что требует хирургического вмешательства.
Лимфоузлы при лимфадените всегда болезненные. Лимфаденопатия может протекать и безболезненно.
При раковых заболеваниях лимфоузлы задерживают злокачественные клетки, где они и оседают. Они начинают делиться и разрастаться метастазами. Узлы увеличиваются, и воспалительный процесс, как правило, не наблюдается.
Посмотрите видео о причинах увеличения лимфоузлов:
Виды заболевания
Шейные лимфоузлы разделяют на несколько групп:
- Передние: поверхностные и глубокие;
- Боковые: поверхностные и глубокие.
В зависимости от того, где и как глубоко они расположены, в них происходит фильтрация лимфы из разных отделов организма (полости рта, щитовидной железы и т.д.).
При изолированном заболевании одного из этих органов развивается локальная лимфаденопатия. При системных поражениях синдромом может появиться генерализированная гиперплазия узлов.
По степени распространенности лимфаденопатия шеи бывает:
- локальная (увеличен 1 лимфоузел);
- регионарная (увеличение узлов 1 или 2 смежных групп);
- генерализованная (больше 3-х групп).
Формы по характеру течения:
- острая;
- хроническая;
- рецидивирующая.
Причины появления
Разрастание узлов у взрослых и детей может быть связано с инфекционными и неинфекционными факторами. В 95% случаев синдром имеет инфекционное происхождение.
Инфекционные причины:
- бактерии (дифтерия, туберкулез, сифилис, тонзиллит, бруцеллез и т.д.);
- вирусы (герпес, краснуха, корь, ОРВИ, цитомегалия и т.д);
- грибковые поражения (актиномикоз, гистоплазмоз);
- паразитарные инфекции (лямблиоз, токсоплазмоз);
- хламидиоз;
- мононуклеоз и другие.
Лимфаденопатия шейных узлов чаще связана с инфекциями полости рта. Обычно встречается у детей младшего возраста и подростков при детских инфекциях. Это связано с незрелостью детской иммунной системы, которая не всегда адекватно может реагировать на разные раздражители.
Если убрать первопричину синдрома, он может пройти сам по себе.
Больше всего подвергаются риску развития лимфаденопатии непривитые дети от краснухи, кори, паротита, дифтерии. Эти заболевания обычно сопровождаются увеличением передних шейных лимфоузлов.
Около 5 % случаев связано с неинфекционными факторами. Лимфаденопатия может быть симптомом онкологических процессов:
- лейкемия;
- лимфома;
- нейробластома.
Одной из причин гиперплазии может быть неспецифическая инфекция. Это патология, которую провоцирует условно-патогенная микрофлора, постоянно проживающая в нашем организме.
Если человек здоров, она находится в спокойном состоянии, не доставляя никаких проблем. Но при создании благотворных условий (нервные перенапряжения, болезни, травмы) условно-патогенные организмы начинают усиленно развиваться, что ведет к развитию болезней.
Лечение
Полноценное лечение можно назначать только в том случае, если точно известна причина увеличения лимфоузлов и поставлен диагноз.
Первое, что нужно сделать – устранить первопричину:
- При вирусных инфекциях назначается противовирусная терапия, а также препараты, укрепляющие защитные функции иммунитета.
- Бактериальные заболевания лечатся курсом антибиотиков с учетом чувствительности к ним возбудителя.
- Туберкулезная этиология синдрома требует курса приема противотуберкулезных средств в условиях стационара (Изониазид, Этамбутол и т.д.).
В большинстве случаев лимфаденопатия может проходить сама в течение 4-6 недель, если устранена ее первопричина.
Если по истечению этого времени отсутствуют признаки уменьшения лимфоузлов, это показания для проведения биопсии.
Туберкулезная этиология синдрома требует курса приема противотуберкулезных средств в условиях стационара (Изониазид, Этамбутол и т.д.).
Если лимфаденопатия сопровождается болевым синдромом, проводится симптоматическое лечение анальгетиками. Наличие гнойных образований – показание для хирургического вскрытия и дренирования.
У детей при определенных обстоятельствах шейные лимфоузлы могут оставаться слегка увеличенными длительное время. В этом случае нужно только наблюдать за ними.
Если происходит постоянное увеличение узлов, не смотря на проведенные терапевтические мероприятия, необходимо бить тревогу и срочно обращаться к врачу.
Сократить время болезни, а также предотвратить ее появление может помочь лимфодренажный массаж. Подробнее о нем тут.
Что такое лимфаденопатия шейных лимфоузлов и как проводится лечение у взрослых и детей?
Под лимфатической системой понимают сеть из капилляров, мелких сосудов и узлов, по которым двигается прозрачная, не имеющая цвета жидкость — лимфа. С помощью этой системы осуществляется дренаж тканей. В лимфе содержится большинство иммунных клеток. Из-за чего же происходит сбой и развивается лимфаденопатия шейных лимфоузлов у взрослых? Что это такое и как это лечится?
Что такое лимфаденопатия шейных узлов?
В области шеи расположено несколько групп лимфоузлов, как поверхностных, так и глубоких — это затылочные, околоушные, глубокие шейные, подчелюстные и др.
Врачи выделяют несколько видов лимфаденопатии, зависимо от того, насколько сильно она распространена:
- локальная лимфаденопатия — это увеличение одного отдельно взятого лимфоузла;
- регионарная лифаденопатия шейных лимфоузлов возникает, когда увеличенных лимфоузлов насчитывается несколько штук в пределах одной или двух смежных групп;
- генерализованная форма лимфаденопатии — увеличение узлов в пределах более, чем двух групп.
Именно в лимфатических узлах осуществляется очистка жидкости от чужеродной ДНК и «отработанных» лейкоцитов, обезвреживание бактерий, обогащение лимфы иммунокомпетентными клетками. Если лимфоузлы увеличиваются, это свидетельствует об инфекционном или онкологическом процессе в организме.
Неспецифические инфекции
Иммунитет здорового человека не дает этим возбудителям размножаться, но если иммунная система ослаблена (после болезни или в результате переохлаждения), то контроль над этими «соседями» теряется и начинается воспаление.
Неспецифическая лимфаденопатия шейных лимфоузлов, возникает по причине инфицирования:
Такая микрофлора может вызвать как острую лимфаденопатию, так и хроническую. Острый воспалительный процесс чаще всего вызывают гноеродные микроорганизмы, которые попадают в лимфатическое русло из очага инфекции (раны, нагноения, фурункулы и т. д.).
Для острой формы лимфаденопатии характерны три стадии:
- Острый катаральный (серозный) лимфаденит — начальная стадия, характерна легким воспалением, которое не угрожает серьезными последствиями.
- Острый гнойный (деструктивный) лимфаденит — на этом этапе болезнь тревожит пациента сильными болями и жаром, необходимо срочно обращаться за медицинской помощью.
- Аденофлегмона — характерна необратимыми изменениями в лимфатическом узле, который даже после излечения не восстановит свои изначальные функции.
Лимфаденопатия шейных лимфоузлов у детей чаще бывает хронической. При этой форме неспецифической лимфаденопатии возбудители попадают в лимфоузлы из очагов хронических заболеваний (тонзиллит, гайморит и др.).
Именно дети чаще страдают от таких болезней. Существует иной вариант развития хронического воспалительного процесса — несвоевременное или неполное лечение острой формы.
Специфические возбудители
К специфическим возбудителям лимфаденопатии относят агрессивные патогенные микроорганизмы, которые, прежде чем вызвать увеличение лимфоузлов, провоцируют развитие иных патологий, часто в удаленных от шеи частях тела.
Возбудитель туберкулеза
При инфицировании туберкулезом поражение лимфоузлов происходит не сразу. Возбудитель распространяется по телу гематогенным и лимфогенным путями лишь спустя некоторое время после заражения. К этому времени основной воспалительный процесс локализован в пораженных органах (чаще всего легких).
Возбудитель сифилиса
Поражение шейных лимфоузлов бледной трепонемой происходит в случае первичного инфицирования (твердого шанкра) в области головы и шеи. Такое заражение чаще всего случается при незащищенном оральном сексе. Узлы увеличиваются с обеих сторон, характерны подвижностью и отсутствием болевого синдрома.
Часто лимфаденопатия шейных лимфоузлов сопровождается воспалением ведущего к узлу сосуда. Он просвечивается через кожу и прощупывается достаточно легко.
В нелеченых случаях и при не соблюдении чистоты кожи твердый шанкр (язва в месте первичного проникновения возбудителя) может быть инфицирована повторно одним из представителей условно-патогенной микрофлоры. В этом случае развивается гнойный лимфаденит.
Источник: https://zlatgb174.ru/zlokachestvennye/limfadenopatiya-shejnyh-limfouzlov-lechenie-prichiny-simptomy-i-vidy.html
Лимфаденопатия: формы, причины, симптомы и лечение

Лимфаденит представляет собой воспалительные изменения одного или группы лимфатических узлов. Поражаться могут лимфатические образования всех областей организма. Наиболее часто в медицинской практике наблюдаются лимфаденопатии шейной и подчелюстной области.
Это заболевание обычно имеет вторичный генез. Если воспаление приобретает гнойный характер, то возможен прорыв инфекции с развитием абсцессов и флегмон. Из поднижнечелюстной области воспаление может перемещаться вдоль анатомических образований в различные отделы.
Такие ситуации могут угрожать жизни.
Огромное количество заболеваний косвенно или напрямую может приводить к воспалению лимфатических узлов, особенно инфекционные заболевания. Лимфатическая система человека относится к иммунной системе организма и представлена лимфатическими сосудами и лимфатическими узлами. В этой системе циркулируют иммунные клетки.
Лимфа (жидкость, которая оттекает от органов и тканей по лимфатическим сосудам к лимфатическим узлам) несет частицы патогенных микроорганизмов для распознавания иммунными клетками.
В лимфатических узлах происходит подготовка и активация иммунных клеток (в основном лимфоцитов), которые мигрируют в патологический очаг, уничтожают бактерии и другие патогены, в результате наступает выздоровление.
Возможны и другие причины лимфаденопатий: опухоли иммунной системы, системные заболевания, глистные инвазии, метастазы опухолей и другие, но встречаются они гораздо реже и их основные симптомы доминируют над увеличением лимфатических узлов (которое, кстати, не всегда имеет воспалительный характер).
Чаще всего воспаление регионарных лимфоузлов подчелюстной области имеет одонтогенный характер. Это значит, что основным очагом инфекции служит воспалительный процесс в ротовой полости. Это чаще всего стоматологические проблемы — периостит, периодонтит, пародонтит, пульпит. Воспалительные заболевания органов дыхания приводят к увеличению лимфоузлов в шейной области – околоушных, тонзиллярных, затылочных и других. Выделяют катаральные формы воспаления и гнойные. В зависимости от вида процесса будет меняться тактика лечения.Обнаружив такие изменения, пациенты обычно в первую очередь обращаются к терапевту. Однако, как было сказано ранее, если воспаление локализуется именно в подчелюстных узлах – следует предположить одонтогенный характер и обратиться к врачу-стоматологу.
Клиническая картина может отличаться в зависимости от локализации первичного очага. Собственно лимфаденит сопровождается пальпируемыми образованиями в подчелюстной области. Они будут иметь эластическую консистенцию, при пальпации возникают болезненные ощущения. Может отмечаться дискомфорт во время приема пищи, общее состояние обычно не изменяется.
Такие симптомы свойственны катаральному (серозному) процессу. Если воспаление прогрессирует, лимфатический узел может полностью разрушаться гнойным процессом. В этом случае кожа над узлом становится горячей на ощупь, краснеет, температура тела повышается в зависимости от вида воспаления (развивается абсцесс или флегмона).
сильные болевые ощущения дергающего или пульсирующего характера возникают уже в покое.
Диагностировать лимфаденит позволяет осмотр и пальпация пораженной области. В зависимости от того, что предполагает врач в качестве причины воспаления, будут назначены соответствующие методы диагностики.
Обязательно проводят осмотр ротовой полости: можно констатировать воспалительные изменения зубов, слизистой ротовой полости, миндалин, глотки, гортани и других органов. Врач-стоматолог может назначить выполнение панорамного рентгенологического снимка, рентгенологическое исследование пазух носа. Всем пациентам показан общий анализ крови.
При отсутствии патологии со стороны зубо-челюстного аппарата показана консультация терапевта, оториноларинголога. В некоторых ситуация требуется консультация онколога.
Из дополнительных методов используют мазки из ротоглотки для определения возбудители инфекционного процесса, биохимический анализ крови, УЗИ регионарных областей (позволит выявить увеличение недоступных пальпации узлов), различные методы визуализации органов головы и шеи (на наличие онкологической патологии), пункционная биопсия пораженного лимфатического узла с проведением цитологического и гистологического исследования и другие методы.Лечение зависит от вида воспаления. В случае гнойного процесса показано хирургическое лечение – вскрытие и дренирование очага.
Если воспаление катаральное, то в таком случае врач-стоматолог или отоларинголог проводит терапию основного заболевания (фарингита, тонзиллита, ларингита, периодонтита, периостита, пульпита и других).
Лимфатические узлы в такой ситуации не в коем случае не вскрывают, а проводят консервативную терапию: УВЧ-терапия, мазевые повязки, нагревание с использованием источника сухого тепла.
Виды лимфоузлов
Лимфатические узлы делятся на два больших вида. Первый вид – это регионарные узлы, к которым относятся подмышечные, подключичные и парастернальные лимфатические узлы. Что касается другого вида лимфатических узлов, то это аксиллярные лимфоузлы, которые тоже очищают кровь, защищая организм женщины от разных вирусов и инфекций.
О лимфоденопатии
Лимфаденопатия крайне редко является самостоятельным заболеванием. В большинстве случаев она является симптомом основного заболевания. Лимфаденопатия бывает забрюшной, внутригрудной, паховой, медиастинальной, шейной.
Однако наиболее часто встречается такая разновидность, как лимфаденопатия подмышечных лимфоузлов, потому что в подмышечной области расположено до тридцати семи лимфатических узлов.
Как правило, таким заболеванием подвержены аксиллярные лимфоузлы.
Чтобы избавиться от лимфаденопатии, необходимо полностью устранить ее первопричину, так как данное заболевание в большинстве случаев является лишь симптом, о чем уже говорилось выше. Поэтому если женщина вдруг ощутила, что у нее болит под мышкой, то она должна незамедлительно обратиться за помощью к специалисту.
О чем «сигнализирует»
Лимфаденопатия может свидетельствовать о том, что в организме женщины развиваются такие опасные заболевания, как мастит, который чаще встречается у женщин, кормящих грудью ребенка.
Причиной мастита могут стать вредоносные микроорганизмы. Также это может свидетельствовать о мастопатии, которая может случиться из-за гормональной перестройки организма.
Изменения такого рода напрямую влияют на систему лимфоузлов.
Еще лимфаденопатия может свидетельствовать о развитии опухолевидных новообразований, которые имеет онкологический характер, о туберкулезе внутригрудных лимфатических узлов, об опухоли средостения или каком-либо инфекционном заболевании. В любом случае при первом признаке увеличения лимфатических узлов, женщина должна обратиться за помощью к квалифицированному специалисту, который проведет осмотр и назначит лечение, если в этом будет необходимость.
Этиология иммунобластной лимфаденопатии
Иммунобластная лимфаденопатия наблюдается преимущественно у пожилых людей при вирусных инфекциях (особенно при мононуклеозе инфекционном), болезнях коллагеновых, иммунологических поражениях кожи, аллергии лекарственной (в частности, при введении вакцин и сывороток).
Патоморфология иммунобластной лимфаденопатии
Иммунобластная лимфаденопатия характеризуется инфильтрацией фолликулов лимфоузла иммунобластами, пролиферацией кровеносных сосудов, дренирующих узел, депозицией между клетками узла ацидофильного материала. Аналогичные изменения могут наблюдаться в печени, селезенке, коже. При иммунобластной лимфаденопатии количество бластных форм в узле менее 10 %, много плазматических клеток, архитектоника узла сохранена.
Предполагаемый механизм развития иммунобластной лимфаденопатии связан с усиленной трансформацией лимфоцитов В в условиях ослабленного контроля Т-супрессоров.
Клиника иммунобластной лимфаденопатии
Симптомы иммунобластной лимфаденопатии напоминают таковые при лимфоме: слабость, лихорадка, ночной пот, исхудание, генерализованная лимфаденопатия, часто спленомегалия.
Иногда при иммунобластной лимфаденопатии возникает сыпь: макулярная и уртикарная; возможны легочные инфильтраты, явления васкулита.
В крови больных иммунобластной лимфаденопатией обнаруживаются поликлональная гипер-гаммаглобулинемия (иммуноглобулин А, иммуноглобулин G, иммуноглобулин М), гппокомплементемия, аутоиммунный гемолиз.
Диагностика. Диагноз иммунобластной лимфаденопатии ставится на основании биопсии лимфоузла. Необходима тщательная дифференциация иммунобластной лимфаденопатии с лимфомами, лимфосаркомой, лимфогранулематозом.
Лечение иммунобластной лимфаденопатии
Больным показаны небольшие дозы глюкокортикостероидных препаратов.
В отличие от лимфомы, лимфосаркомы и лимфогранулематоза терапия цитостатиками может привести к злокачественному течению процесса, развитию летальных инфекционных осложнений.
Возможно прогрессирующее течение заболевания, приводящее к смерти в течение годадвух, или доброкачественное, требующее длительной поддерживающей терапии глюкокортикостероидными препаратами.
Диагностика и лечение артрита колена у ребенка
Артрит коленного сустава у детей – диагностируется часто, так как ребенок постоянно бегает, прыгает, травмируется и именно на нижние конечности приходится основная нагрузка.
Развившись в детском возрасте, данное заболевание грозит множеством неприятных последствий. Поэтому очень важно знать основные проявления данного дегенеративно-дистрофического процесса, методы лечения и меры профилактики, способные уберечь ребенка от развития патологии.
Разновидности коленных артритов
Ювенильный артрит коленного сустава – воспаление, поражающее сустав и прилегающие к нему области. Может развиться в одном или обоих коленах одновременно. Область воспаления отекает, развивается болевой синдром. Особенно часто у детей диагностируют остеоартрит, возникающий на фоне травм, инфекционного поражения тканей.
Существуют следующие разновидности:
- Деформирующий артрит – в большинстве случаев заболеванию предшествует инфекция или воспаление тканей.
- Посттравматический. Возникает после травмы колена, когда суставный хрящ не может полноценно функционировать. При данной форме коленного артрита в тканях формируется воспалительный процесс, появляются патологические наросты на поверхности костей.
- Реактивный – бывает спровоцирован кишечными или урогенитальными инфекциями: дизентерия, сальмонеллез, бруцеллез, гонорея. Когда из инфицированного органа болезнетворные микроорганизмы проникают в коленный сустав.
- Ревматоидный – развивается при аутоиммунных процессах, после инфекционных заболеваний: ангина, грипп и т.д. Аллергическая реакция или сбои в эндокринной системе тоже могут вызвать данную болезнь. Нередко патология приводит к поражению сердца.
- Подагрический – нарушения обмена веществ приводят к тому, что соли мочевой кислоты не вымываются из организма. Они скапливаются в сочленениях, провоцируя возникновение воспалительного процесса.
- Идиопатический артрит коленного сустава у подростка или ребенка старше 8 лет, диагностируется при наличии генетической предрасположенности к суставным патологиям.
Источник: https://healthage.ru/poleznye-sovety/lechenie-boleznej/limfadenopatiya-formy-prichiny-simptomy-i-lechenie/
Лимфаденопатия шейных лимфоузлов: лечение, причины, симптомы и виды
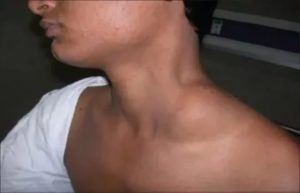
Лимфаденопатия шейных лимфоузлов – это такое состояние организма, при котором лимфатические узлы увеличиваются в размерах. В нормальном состоянии ни увидеть, ни прощупать лимфоузлы нельзя. У детей они в здоровом состоянии чуть видны из-за отсутствия жировой прослойки на шее.
Вдобавок увеличение может спровоцировать не только начинающееся заболевание, а и другие факторы. Лимфаденопатия – не просто увеличение, это воспаление лимфатических узлов, которое расценивается как самостоятельный симптом и как запущенная форма лимфаденопатии.
В медицине лимфаденопатия обозначается также термином аденопатия (обозначающий увеличение, припухлость и начало воспаления железистых либо лимфоидных тканей).
По Международной классификации болезней десятого пересмотра МКБ-10 лимфаденопатия имеет код – R59.
Лимфатический узел – образование из лимфоидной и соединительной тканей розово-серого цвета, расположеное по ходу крупных глубоких вен, иногда вдоль крупных нервов. Визуально лимфоузел напоминает фасоль.
Нормальный размер лимфоузлов составляет до 1-1,1 см в диаметре. В организме лимфатические узлы располагаются, как правило, группами. Хирурги разделяют на шее шесть анатомических областей.
В рамках конкретной области лимфоузлы расположены следующим образом:
- 1 область – лимфоузлы делятся на два типа: поднижнечелюстные (находятся в зоне, ограниченной нижней челюстью, шилоподъязычной мышцей и передним брюшком двубрюшной мышцы) и подбородочные (подъязычная кость, передние брюшки двубрюшных мышц).
- 2 область – верхние яремные лимфатические узлы. 2 группы – передние и задние. Разделяет их добавочный нерв.
- 3 область – средние яремные узлы. Уровень находится в границах между нижним краем подъязычной кости и нижним краем перстневидного хряща.
- 4 область – нижние яремные лимфоузлы. Находятся между нижним краем перстневидного хряща, ключицами, грудино-ключично-сосцевидной мышцы и латеральным краем грудино-щитовидной мышцы.
- 5 область – содержит лимфоузлы заднего треугольника шеи. Делится на два уровня, разделяет верхние и нижние узлы дуга перстневидного хряща.
- 6 область – передние шейные лимфатические узлы. Включают предтрахеальные, паратрахеальные и предгортанные (дельфийские). Находятся между яремной вырезкой грудины снизу, с латеральной стороны рядом с сонными артериями.
Лимфоузлы шеи и головы
Лимфатическая система – «сигнальная» часть иммунной и кровеносной систем. В организме человека выполняет ряд взаимосвязанных функций:
- защитный барьер от посторонних инфекций – бактерий и вирусов;
- призвана очищать кровь от «мусора», который состоит из не переработанных пептидных цепочек, продуктов жизнедеятельности клеток и тканей;
- служит буфером для обмена веществ между кровью и тканями.
Расположение подчелюстных лимфатических узлов
Лимфатические узлы пропускают лимфу с кожи лица, щитовидной железы, носоглотки, горла, слюнных желез, миндалин.
В зависимости от локализации их делят на группы:
- Подбородочные скапливают лимфу из подъязычного участка, подбородка, нижней губы и края языка. Расположены под подбородком.
- Поднижнечелюстные располагаются внизу челюсти в зоне слюнной железы.
- Углочелюстные находятся с двух сторон челюсти ближе к уху, расположены группами.
- Нижнечелюстные находятся в переднем сегменте в зоне лицевой артерии.
Место локализации челюстных лимфоузлов
Лимфоузлы располагаются по пути залегания протоков лимфатической системы, параллельно кровеносным сосудам. В подчелюстном пространстве может быть 6–8 узлов. Лимфоциты подчелюстного пространства чаще всего увеличиваются на фоне тонзиллита, ларингита, ринита, стоматита, пародонтита, пульпита и воспаления слюнных желез.
Симптомы воспаленных лимфоузлов под челюстью
Воспаление лимфоузлов (лимфаденит) под челюстью проявляет себя такими симптомами:
- Патологический рост. В норме размер лимфатического узла в подбородочной зоне у взрослых – до 1 см, у детей – до 1,5 см. Шарик диаметром более 2 см говорит об остром воспалительном или гнойном процессе.
- Изменение консистенции. Физиологически нормальные узлы эластичные, мягкие, не соединенные с соседними тканями, узлами и кожными покровами. Структура должна быть однородной – патологические лимфоузлы, как ответ на метастазирование или злокачественное перерождение тканей самого узла, имеют консистенцию «мешка с картошкой», надуваются.
- Болезненность – при нажатии, повороте головы, открывании рта ощущается резкая боль.
- Над поражённым лимфоузлом краснеет кожа , на ощупь она может быть горячей.
Один из симптомов воспаления лимфоузлов — высокая температура тела
После появления этих первичных симптомов развиваются характерные признаки воспаления:
- температура до 39–40 градусов;
- чувство распирания в верхней области шеи или чувство, как будто тянет мышцу;
- головные боли;
- першение или жжение в области гортани;
- боли не только при надавливании, но и в состоянии покоя.
При прогрессировании лимфаденита затруднено глотание, опухоль достигает 3–7 см в диаметре, может начаться нагноение. При хронических формах подчелюстного лимфаденита лимфоузлы увеличены до 1,5–2 см, могут не реагировать на пальпацию, быть эластичными и мягкими.
Строение
Особенности челюстного лимфоузла:
- Узлы имеют разные размеры. Нормой традиционно считаются, если узел не превышает 1 мм.
- Имеет форму боба, получившуюся из скопления лимфатической ткани.
В остальном строение такое, как у всех лимфатических узлов:
- Приносящие лимфатические сосуды.
- Ворота для выносящих сосудов.
- Капсула.
- Подкапсульный синус.
- Мозговое вещество.
- Мозговой синус.
- Лимфатические фолликулы с центрами размножения.
- Паракортикальная зона ( набор хромосом).
- Корковое вещество.
Лимфа, протекая по синусам, оставляет мусор, инфекцию и бактерии в узлах. Железы с помощью лимфоцитов всё это уничтожают, если хватает сил, но, возможно, сами заражаются. Тогда приходится их лечить.
Причины воспаления подчелюстных лимфоузлов
Ткани лимфоузла воспаляются преимущественно на фоне ОРВИ, ОРЗ, из-за зуба или инфекционных заболеваний. Причём у детей такой симптом диагностируют чаще, чем у взрослых.
Фильтры организма реагируют на размножение вирусов и бактерий, начинают усиленно вырабатывать лимфоциты, за счёт чего происходит набухание ткани. Но если патогенов скапливается много, ткань самого узла воспаляется, вызывая яркие клинические проявления.
Подчелюстные узлы воспаляются в ответ на развитие таких болезней:
- кариес;
- грипп, ОРВИ;
- миозит (продуло шею);
- абсцесс;
- инфекции ушных каналов – отит;
- инфекции верхних дыхательных путей – фарингит, тонзиллит, аденоидит, ларингит, гайморит, фронтит.
Симптоматика в этом случае будет характерной для заболевания, которое вызвало распухание лимфоузла.
Лимфаденопатия (увеличение) узлов под челюстью может быть спровоцировано такими заболеваниями и состояниями:
- 1–2 дня после удаления зуба;
- рост зуба мудрости;
- нагноение десны;
- флюс во рту;
- травмы шеи, скул.
Воспалённые лимфоузлы под челюстью нередко свидетельствуют о том, что растёт зуб мудрости
Генерализованная лимфаденопатия, при которой увеличиваются все лимфоузлы, в том числе челюстные, бывает в следующих случаях:
- вирус Эпштейн-Барра (инфекционный мононуклеоз);
- СПИД;
- мочеполовые инфекции;
- сифилис;
- системная красная волчанка;
- токсоплазмоз;
- ревматизм;
- злокачественные опухоли, метастазирование.
У детей увеличение подчелюстных и шейных лимфоузлов наблюдают при ветряной оспе, паротите, кори.
Лечение лимфаденопатии вирусного, бактериального и другого происхождения
Чтобы устранить лимфаденопатию, нужно ликвидировать причину, её вызвавшую. Чаще всего её вызывают воспалительные процессы в организме, в частности, заболевания, затрагивающие органы головы, шеи и верхней части грудной клетки.
- При вирусной природе заболевания назначают комплекс противовирусных препаратов и общее укрепление иммунитета.
- Если лимфаденопатия имеет бактериальное происхождение, назначают курс антибиотиков в равновесии с пробиотиками для последующего восстановления полезной микрофлоры кишечника.
- Противогрибковое лечение.
- Терапия, которая направлена на устранение воспаления и болевого синдрома.
- Применение антисептических препаратов локального воздействия – полоскание ротовой полости, горла, промывание носоглотки, пазух носа.
- Физиотерапия. Однако следует помнить, что резкие перепады температуры, особенно прогревания вредны для лимфоузлов в случае, если установлен воспалительный процесс или онкология. При нагревании инфекция начнет плодиться и распространяться дальше по организму.
- Укрепление иммунитета с помощью витаминных комплексов и специальных физических упражнений (методы лечебной физкультуры).
- При гнойном образовании в области дыхательных путей хирургическим путём удаляют нагноение, чистят рану или ставят дренаж, а потом проводят медикаментозное лечение. Удаление миндалин происходит только по медицинским показаниям, когда другие методы лечения не дают результатов.
Профилактика лимфаденопатии предполагает устранение причин, провоцирующих болезнь:
- нормализация режима дня в плане чередования отдыха и работы;
- отказ от алкоголя;
- укрепление иммунитета в межсезонье – переходные периоды между зимой и весной;
- закаливание организма;
- профилактика простудных болезней;
- в летнее время избегать помещений с кондиционерами.
К какому врачу обратиться?
Для первичной диагностики необходимо обратиться к терапевту, детей показать педиатру.
Источник: https://alternativa-mc.ru/bolezni/uvelichenie-podchelyustnyh-limfouzlov.html