При какой температуре погибает кишечная палочка
E. coli (кишечная палочка): чем она опасна?
E. coli (Escherichia coli), или кишечная палочка, это группа бактерий, обитающая в кишечнике человека и некоторых животных.
Большинство видов кишечной палочки безопасны и даже помогают поддерживать здоровье желудочно-кишечного тракта. Однако некоторые штаммы могут вызвать диарею, если вы едите загрязненную пищу или пьете загрязненную воду. Какие они и как их избежать?
Кишечная палочка в моче и кишечнике
У многих из нас кишечная палочка ассоциируется исключительно с пищевым отравлением. Однако некоторые её разновидности провоцируют пневмонию и большинство инфекций мочевыводящих путей. Фактически 75-95% всех уроинфекций – это именно «заслуга» E. coli.
Родственные кишечной палочке бактерии – шигеллы (Shigella) – также провоцируют сильнейшую рвоту, выделяя особый цитотоксин Шига. Этот токсин повреждает слизистую оболочку кишечника.
Опасность штамма E. coli O157:H7
Особенно сильный штамм кишечной палочки, O157:H7, способен спровоцировать острую почечную недостаточность при отсутствии лечения. Прочие симптомы включают в себя:
лихорадку;
высокую температуру;
кровь в кале и моче;
спутанность сознания и бред;
конвульсии.
Больному с подобными симптомами понадобится экстренная госпитализация и длительный курс лечения в условиях стационара.
Интоксикацию может спровоцировать попадание в желудок всего нескольких бактерий E. coli. Наиболее распространенные пути заражения:
Рубленное мясо или фарш после плохой термической обработки.
Самой оптимальной температурой для размножения кишечной палочки считается 37 градусов Цельсия, однако, при повышении до 100 градусов бактерии погибают в течение минуты.
В мясо убитого животного кишечная палочка проникает чаще всего из кишечника зараженного животного. В фарше обнаружить его гораздо проще, поскольку на его приготовление берут мясо нескольких животных.
Непастеризованное молоко. Молочные продукты подвергают термической обработке не в последнюю очередь из-за кишечной палочки. E. coli проникает в молоко из вымени коровы, либо доильного оборудования.
Овощи и фрукты. Свежая зелень, овощи, фрукты и ягоды практически неизбежно будут загрязнены бактериями, поскольку для полива используется сырая вода. В почву и воду бактерии проникают, как правило, из органических удобрений и навоза животных.
Прочие продукты питания и напитки. Любые непастеризованные и плохо вымытые продукты, будь то фруктовые соки, домашний йогурт, сыр также могут содержать кишечную палочку.
Сырая вода. Заработать кишечную инфекцию можно, случайно проглотив воду во время купания в пруду, озере или даже бассейне с недостаточным хлорированием. Обычная водопроводная вода, как правило, безопасна.
Другие люди. Носители инфекции могут сами не замечать её до поры до времени, пока бактерия не попала к ним в организм. Особенно легко ей заражаются грудные дети до года, которые любят сосать собственные пальцы, разные предметы и игрушки. Внимательно следите за личной гигиеной, когда берете ребенка на руки!
Животные. Чаще всего копытные и жвачные животные являются носителями E. coli. Инфекцию легко подхватить в контактных зоопарках, на выставках животных или при поездках в сельскую местность.
Характерно, что заработать кишечную палочку можно на собственной кухне. К примеру, если после разделки сырого мяса тем же самым ножом крошить овощи и зелень, которые не будут подвергаться тепловой обработке.
Симптомы заражения кишечной палочкой у взрослых
Инкубационный период E. coli составляет в среднем 2 – 5 суток. После этого начинаются типичные симптомы:
- кишечные спазмы;
- диарея, в ряде случаев с кровью;
- тошнота и рвота;
- общая слабость.
Характерно, что кишечная палочка практически не провоцирует жара и повышения температуры. Если он всё-таки есть, то незначительно – до 37,5 градусов. В этом смысле заражение кишечной палочкой переносится значительно легче, нежели сальмонеллез. Однако симптомы у обеих инфекций в общем-то одинаковые и их легко спутать.
У здоровых людей, инфицированных кишечной палочкой, все симптомы обычно проходят в течение недели. Однако есть одно серьезное осложнение – гемолитико-уремический синдром. Это острое патологическое состояние, которое поражает почки. Оно представляет опасность для пожилых и детей.
Один из надежных методов обнаружения эширихий – это бактериологический посев. Для этого, как правило, берется образец кала. Он выявляет несколько разновидностей патогенных микроорганизмов: стафилококки, сальмонеллы, шигеллы, а также атипичную кишечную палочку.
Также следы кишечной палочки можно обнаружить в моче, при этом пациент может и не чувствовать каких-то симптомов. Но в норме у здорового человека в моче не должно быть кишечной палочки.Помимо мочи и кала обнаружить E. coli можно в мазках из половых органов, в открытой незажившей ране, либо в легком, пораженном пневмонией.
Курс лечения против кишечной палочки
К счастью, инфекция обычно проходит сама по себе, не требуя какого-то специального лечения.
Против некоторых необычных штаммов, вызывающих диарею (так называемая диарея путешественников), может понадобиться курс антибиотиков. Их назначают в умеренно тяжелых случаях, когда организм не в состоянии сам избавиться от патогенного микроорганизма.
Однако кровавый понос, лихорадка и жар могут указывать на шигеллез. В этом случае прием антибиотиков противопоказан, поскольку может спровоцировать ещё более сильную выработку Шига-токсина и усугубить симптомы.
Во время пищевого отравления кишечной палочкой важно отдыхать и обеспечить себе обильное питье, чтобы восполнить потерю жидкости.
Не принимайте безрецептурные лекарства против диареи – они замедляют работу пищеварительной системы и препятствуют удалению инфекции из организма.
Когда наступит улучшение, придерживайтесь продуктов с низким содержанием клетчатки. Не употребляйте жирное или молочное! Это может ухудшить состояние.
Инфицирование кишечной палочкой – это типичная болезнь грязных рук. Поэтому соблюдайте личную гигиену. Мыть руки с мылом следует обязательно:
перед приготовлением пищи;
перед подготовкой смесей для младенцев или еды для детей раннего возраста;
перед тем, как брать в руки предметы, с которыми будет играть или брать в рот маленький ребенок (сосок, пустышек, игрушек и т.д.);
после туалета или смены подгузника;
после контакта с животными – даже если это комнатные домашние животные;
после обработки сырого мяса.
Также следует проявлять осторожность с продуктами питания:
- хорошо прожаривайте мясо (особенно котлеты). Температура внутри должна быть не ниже 71 градуса Цельсия;
пейте только пастеризованное молоко, соки или сидр;
тщательно мойте овощи и фрукты. Будьте особенно внимательными с зеленью (кинза, петрушка, листья салата, зеленый лук и т.д.), у которой есть корешки.
На личной кухне следует соблюдать несколько простых правил безопасности:
Мытье и обработка после каждой готовки! Всегда мойте ножи, разделочные доски горячей водой – особенно после разделки сырого мяса.
Держите сырое и приготовленное раздельно. Для нарезки фруктов и овощей пользуйтесь одной доской, для мяса и рыбы – другой. Не кладите приготовленное мясо в ту же тарелку, где только что лежало сырое. Обязательно вымойте её.
Тщательно убирайте за собой и мойте все поверхности после каждой готовки.
Также важно соблюдать некоторые правила на отдыхе. Если вы купаетесь в озере, пруде или море, старайтесь не глотать воду. То же самое правило касается посещения общественных бассейнов и аквапарков – вода может быть заражена, даже если её предварительно хлорировали.
Источник: https://medvisor.ru/articles/otravleniya/kishechnaya-palochka-opasnost/
Признаки заражения кишечной палочкой и методы лечения

Кишечная палочка считается одним из самых распространенных бактерий. Область ее обитания – кишечник человека и некоторых животных. Считается, что после попадания в окружающую среду (бактерия выводится из организма вместе с каловыми массами), она может в течение длительного периода сохранять свою жизнеспособность даже под воздействием внешних факторов.
Бактерии рода кишечной палочки могут быть как безопасными для организма человека, так и патогенными, способными привести к развитию многочисленных заболеваний.
Для этих патологий характерны свои ярко выраженные симптомы.
При их появлении человеку необходимо срочно обратиться в медицинское учреждение, иначе недуг, вызванный возбудителем, может привести к развитию серьезных осложнений, жизненно-опасных для человека.
Характеристика микроорганизма
Кишечная палочка представляет собой бактерию рода Escherichia из семейства Enterobacteriaceae. Данный микроорганизм активно размножается в человеческом организме, в частности, в различных отделах кишечника.
Попадая вместе с каловыми массами в окружающую среду, бактерия может на протяжении нескольких месяцев сохранять свою жизнеспособность.
Активная микрофлора содержится в воде, почве, кале, а также в некоторых продуктах питания (особенно, в молоке, мясе).
Кишечную палочку принято разделять на непатогенную и патогенную. Представители нормальном микрофлоры, обитающие в кишечнике, оказывают ряд полезных для организма действий.Прежде всего, данные микроорганизмы нормализуют кишечную микрофлору, подавляя рост вредных бактерий.
Кроме того, они синтезируют витамин К, необходимый для поддержания нормального процесса свертываемости крови и выполнения других важных функций в организме.
Некоторые из представителей данного вида способны выделять ферменты, расщепляющие лактозу. Однако, безопасными данные бактерии остаются лишь тогда, когда они находятся в полости кишечника. При проникновении в другие органы, непатогенная микрофлора может спровоцировать развитие воспаления.
При проникновении в кишечник патогенной кишечной палочки, в организме человека развиваются различные заболевания, поражающие не только область пищеварительного тракта, но и органы мочевыделительной, репродуктивной системы.
Классификация и виды бактерий
Бактерии группы кишечной палочки могут быть безопасными и патогенными. В свою очередь, непатогенная микрофлора может быть лактозопозитивными (в большинстве случаев), то есть способными расщеплять лактозу, либо лактозонегативными, не имеющими такой способности.
Патогенные микроорганизмы принято разделять на следующие виды:
- Энтерогеморрагическая кишечная палочка – группа бактерий, приводящая к развитию диареи и кишечных кровотечений;
- Энтеропатогенная – бактерии данного вида негативно воздействуют на эпителиальный слой кишечника, разрушая его ворсинки. Результатом такого воздействия становится продолжительное нарушение стула и метаболических процессов;
- Энтероинвазивная – микроорганизмы внедряются в ткани кишечных стенок, что приводит к развитию выраженного очага воспаления.
Причины и пути передачи
Необходимо понимать, какие причины способствуют проникновению патогенной кишечной палочки в организм и ее активизации (размножению) в кишечнике. К числу таких причин относят:
- Нарушение микрофлоры кишечника, в частности, массовая гибель полезных микроорганизмов в результате заболеваний ЖКТ;
- Патологии поджелудочной железы;
- Воспаления в кишечнике;
- Длительное употребление антибактериальных препаратов (несмотря на то, что данная лекарственная группа предназначена именно для борьбы с патогенной микрофлорой, бесконтрольный прием антибиотиков может привести к обратной ситуации: бактерии приспосабливаются к действию лекарства и теряют чувствительность к его активным веществам. В результате этого происходит усиленный рост численности вредной микрофлоры);
- Несоблюдение правил личной гигиены;
- Употребление зараженных продуктов питания и воды.
Пути передачи
Кишечная палочка, относящаяся к патогенному виду, попадает в организм человека различными способами:
- Через продукты питания. Например, если человек употребляет сырое молоко, мясо, не прошедшее должную термическую обработку, сырое молоко;
- Контактно – бытовой способ, например, при контакте с больным человеком (через немытые руки), при использовании зараженных вещей и предметов обихода;
- Родовой способ, когда бактерия передается новорожденному от больной матери;
- Половой. Во время полового акта кишечная палочка также может проникнуть в организм, хотя происходит это довольно редко.
Характерные симптомы
При активном развитии патогенной кишечной палочки в организме человека, появляются специфические симптомы, такие как потеря аппетита, диарея, тошнота и рвота, болезненные ощущения в различных отделах живота.
При этом меняется структура, цвет и запах каловых масс. Кал становится более жидким, водянистым, может приобретать слизистую консистенцию. Цвет его становится более светлым, возможно появление в каловых массах кровянистых прожилок.
Кал приобретает более резкий и неприятный запах.
У больного наблюдается обильное отхождение рвотных масс. При этом рвота приобретает специфический зеленый оттенок и резкий запах. У пациента отмечается выраженная слабость, отсутствие работоспособности, головокружения.
В тяжелых случаях развивается нарушение жидкостного баланса организма со всеми характерными для данного состояния симптомами (бледность, сухость эпидермиса и наружных слизистых оболочек, слабость, постоянная жажда).
Стадии и проявления
Клинические признаки развития опасных заболеваний, возбудителем которых является кишечная палочка патогенного типа, зависят от давности проникновения болезнетворной микрофлоры в кишечник, а также от количества бактерий и продуктов жизнедеятельности, выделяемых ими. В соответствии с этими параметрами, выделяют 3 стадии развития патологического процесса. Для каждой из них характерен свой набор признаков.
| Этап | Проявления и симптомы |
| Начальная стадия патологии, когда в организме человека наблюдается незначительное количество патогенной микрофлоры. | Симптомы и проявления патологического процесса носят умеренный характер. Больного беспокоит периодически появляющаяся слабость, умеренная диарея (или запор), чувство распирания в животе, возникающее через некоторое время после приема пищи. |
| Этап развития, во время которого увеличивается рост численности патогенных микроорганизмов, полезные бактерии, напротив, начинают отмирать. | Возникает выраженное расстройство желудка, сопровождающееся обильным выделением каловых масс, которые теперь имеют водянистую или слизистую консистенцию. Во время акта дефекации пациент испытывает тянущую боль внизу живота. Усиливается рвота. Пациент теряет аппетит, его самочувствие ухудшается в значительной степени. Имеет место повышение температуры, озноб. |
| Завершающая стадия. | На данном этапе симптомы имеют наиболее выраженную характеристику. В тяжелых случаях развивается кровавая диарея, обезвоживание, рвотные массы приобретают зеленый цвет. В этом случае пациенту необходима экстренная госпитализация.При нормальном течении патологического процесса происходит постепенное самоочищение кишечника, после чего наступает улучшение. |
Осложнения и заболевания
Патогенная форма кишечной палочки может приводить к развитию весьма неприятных последствий, заболеваний, значительно нарушающих самочувствие человека, несущих реальную угрозу для его здоровья.
У женщин кишечная палочка, проникающая в область уретры или влагалища, может привести к таким патологиям как кольпит, уретрит. Частыми заболеваниями, возникающими у представительниц прекрасного пола, являются цистит, эндометрит, пиелонефрит, аднексит.
Также возникают различные неприятные симптомы, такие как сильный и болезненный зуд во влагалище, творожистые, резко пахнущие выделения из половых органов.
У мужчин развиваются такие патологии как обильная диарея, токсическое поражение организма, сопровождающееся рвотой, ухудшением общего состояния. Возможно развитие следующих заболеваний: простатит, орхит, эпидидимит, пиелонефрит, воспаление тканей мочевого пузыря и нарушение его функциональности (анурия, энурез).
Особенно опасной патогенная кишечная палочка считается для детей. У зараженного ребенка наблюдается значительная гипертермия, сильный и зловонный понос, потеря аппетита и массы тела, признаки обезвоживания, истощения. Нарушается работа иммунной системы. Появляются области нагноения, которые могут привести к токсическому заражению крови и внутренних органов.
Методы диагностики
Для того, чтобы назначить подходящее лечение, необходимо поставить точный диагноз. Для этого используют различные диагностические мероприятия.
Прежде всего, врач проводит беседу с пациентом, устанавливает совокупность симптомов и жалоб, беспокоящих больного, длительность и обстоятельства их появления.
После этого больному назначают различные лабораторные и инструментальные обследования.Инструментальные способы диагностики необходимы для того, чтобы выявить поражения кишечника и других органов (почки, желчный пузырь). Использование таких методов необходимо не всегда, а только в том случае, если имеются симптомы соответствующих заболеваний.
Анализы и лабораторная диагностика
Для выявления патологического процесса большое значение имеют именно лабораторные методы исследования, позволяющие не только выявить нарушения микрофлоры, но и определить конкретного возбудителя инфекции, оценить степень его чувствительности к тем или иным антибактериальным веществам. Это необходимо для выбора подходящей схемы лечения.
- Анализ крови на кишечную палочку. В норме данный микроорганизм в крови не содержится. Если же бактерию обнаруживают, это говорит о том, что здоровье и жизнь человека находятся в опасности, ведь проникновение возбудителя в кровоток может спровоцировать развитие сепсиса (заражения крови) – жизненно-опасного состояния, способного привести к летальному исходу.
- Исследование мочи. Обнаружение возбудителя в моче говорит о заражении органов мочевыделительной системы и необходимости срочной антибактериальной терапии. О стадии развития заражения судят по количеству бактерий, имеющимся признакам;
- Мазок из влагалища. В норме кишечная палочка в мазке отсутствует. Если же она обнаружена, это свидетельствует о заражении органов репродуктивной системы;
- Исследование кала. При развитии кишечной палочки данные микроорганизмы в большом количестве присутствуют в каловых массах (в норме содержание этих микроорганизмов допускается, но в значительно меньшем количестве). После того, как возбудитель обнаружен, выполняется процедура бактериального посева. То есть бактерию помещают в особую среду, после чего оценивают дальнейшее ее развитие и размножение. Это позволяет определить тип микроорганизма, его чувствительность к различным видам антибиотиков.
Методы терапии
Лечение патологий, вызванных кишечной палочкой, включает в себя следующие моменты:
- Медикаментозная терапия и прием витаминов для восстановления иммунитета;
- Использование средств – пробиотиков для нормализации кишечной микрофлоры и устранения дисбактериоза;
- Соблюдение особого режима питания.
Медикаментозное лечение предполагает использование лекарственных средств различных групп. Это, прежде всего антибиотики, препараты для устранения воспалений в мочевыводящих органах, органах половой системы, средства, предотвращающие развитие обезвоживания, препараты, восстанавливающие здоровую микрофлору в кишечнике, витаминные препараты для укрепления иммунной системы.
Диета предполагает употребление большого количества кисломолочных продуктов, обогащенных полезными бактериями, овощей и фруктов, нормализующих процесс пищеварения, травяных отваров, обладающих противовоспалительным действием.
Запрещено употребление блюд, тяжелых для переваривания и продвижения по пищеварительному тракту.
Это жирные и жареные блюда, острые, соленые, сладкие продукты, газированная вода, полуфабрикаты, консервы и колбасные изделия, а также же продукты, вызывающие чувство дискомфорта у конкретного человека.
Лекарственные средства
| Название | Описание | Дозировка | Цена |
| Фугарин | Обладает антибактериальным действием, позволяет сократить рост численности патогенной микрофлоры в организме, в частности, размножение кишечной палочки (данный микроорганизм в большинстве случаев чувствителен к действию активного вещества препарата). Назначается при инфицировании органов мочевыводящей системы. | 50-200 МГ 2-3 раза в день после еды. Длительность терапии – около 1 недели. | 150 руб. |
| Амоксиклав | Антибактериальное средство Пенициллинового ряда, обладает широким спектром действия, губительно воздействует на многочисленные разновидности патогенной микрофлоры. | 1 таблетка 2-3 раза в день на протяжении 3-10 дней (в зависимости от выраженности симптомов); | 210-420 руб. (в зависимости от размеров упаковки). |
| Тержинан | Средство в форме свечей для вагинального введения, назначается при инфицировании влагалища. Обладает антибактериальным, противогрибковым действием, способствует восстановлению нормальной влагалищной микрофлоры. | 1 свечу в сутки (лучше всего на ночь). Средство вводят во влагалище, после этого необходимо на протяжении 10-15 минут оставаться в лежачем положении. | 430-510 руб. |
| Энтерол | Препарат позволяет восстановить нормальную микрофлору кишечника, способствует выведению патогенных микроорганизмов и токсичных веществ. | 1 пакетик с порошком разводят в 1/3 стакана теплой воды, принимают внутрь 2 раза в сутки. | 260-470 руб. |
(4 3,75 из 5)
Загрузка…
Источник: https://expdoc.ru/priznaki-zarazheniya-kishechnoj-palochkoj-i-metody-lecheniya/
5 продуктов питания, которые могут содержаить кишечную палочку. Осторожнее!
sh: 1: —format=html: not found
Относитесь к некоторым продуктам с осторожностью, чтобы избежать пищевого отравления.
Сырые овощи и фрукты часто являются источником кишечной палочки, потому что бактерии не смываются полностью простой водой.
Так, например, совсем недавно Центр по контролю и профилактике заболеваний (CDC) США расследовал группу случаев, связанных с упакованным в пакеты салатом Цезарь, который содержал ромэн, зараженный кишечной палочкой (e coli).
Выяснилось, что за последние 2 года зараженный салат ромэн был причиной 3 отдельных вспышек кишечной палочки в нескольких штатах США.
Тщательное приготовлениепри высоких температурах, конечно, убивает бактерии, но сырые овощи — не единственная пища, которая может быть загрязнена кишечной палочкой. Сегодня разбираем 5 других продуктов, к которым надо относится осторожнее, а также советы о том, как их безопасно приготовить! Начнем! ↓
1. Проростки.
Условия выращивания делают проростки особенно восприимчивыми к кишечной палочке.
Проростки выращивают в теплых, влажных условиях, идеальных для роста бактерий, таких как кишечная палочка, а также сальмонеллы и листерии.
Они наиболее опасны, когда их едят сырыми, поэтому, если вы употребляете их в пищу, лучше добавляйте их не в салаты, а в овощные блюда, приготовленные на пару или тушеные. Это поможет снизить риск и убить вредные бактерии.
2. Вода
Вода в бутылках, как правило, безопасна, когда речь идет о бактериальных загрязнениях. Наиболее опасна вода из частных источников, например колодцев. Такая вода может содержать не только кишечную палочку, но и другие микроорганизмы.
Сегодня существуют ультрафиолетовые системы очистки воды, которые помогут убить бактерии, если ваш питьевой источник загрязнен. Но они достаточно дорогостоящие. В любом случае, воду сомнительного качества обязательно кипятите в течение 1 минуты.
3. Говядина.
Тщательно готовьте говядину, чтобы убить любые микроорганизмы.
Бактерии обычно живут в пищеварительном тракте коров, мясо которых быть заражено во время убоя и переработки. Поскольку кишечная палочка в говядине встречается часто, перед употреблением ее следует хорошенько приготовить.
Это означает, что medium rare чизбургер, хотя и вкусен, также может быть опасным. Чтобы избежать отравления кишечной палочкой от говядины, гамбургеров, стейков, жаркого и других видов мяса, его следует готовить не ниже 71 градуса по Цельсию. Такую рекомендацию дает Министерство сельского хозяйства США.
4. Непастеризованный сок.
Пастеризация убивает бактерии в соке (а также в молочных продуктах и яйцах), но свежему соку может передаваться кишечная палочка из тех свежих овощей и фруктов, из которых он был приготовлен.
Единственный надежный способ избежать кишечной палочки в любом соке — перед употреблением убедиться, что он пастеризован.
Часто мы делаем соки дома, из свежих овощей и фруктов, поэтому следует особенно тщательно следить за их качеством, а также стараться покупать органические и проверенные продукты.
5. Мясные и сырные нарезки.
Мясные и сырные нарезки также могут быть источником кишечной палочки.
Старайтесь не покупать и не есть такие продукты. И дело тут не только в их пищевой вредности. Слайсеры (нарезки)в магазинах и супермаркетах, обычно, не стерилизуют после каждого использования.
А значит, если один продукты был заражен кишечной палочкой, бактерии могут распространиться на другие виды мяса и сыра, приготовленные на том же слайсере.
Хотя риск проблем от мясных деликатесов не такой высокий, как от свежих продуктов или сырого мяса, старайтесь не есть подобное, особенно после того, как нарезка постояла несколько дней в вашем холодильнике.
Хотя люди со здоровой иммунной системой обычно полностью выздоравливают от отравления кишечной палочкой, в некоторых случаях здоровые люди могут страдать от серьезных проблем. Лица с ослабленной иммунной системой, пожилые люди и младенцы подвергаются наибольшему риску отравления кишечной палочкой и должны немедленно обратиться к врачу при появлении симптомов. Обычно они проявляются через 2-5 дней после заражения. Наиболее распространенными симптомами являются спазмы в животе, диарея, тошнота и усталость.
Другие интересные статьи на тему продуктов:
1. 8 овощей, которые лучше НЕ есть сырыми — читайте тут.
2. Не готовьте так еду! Иначе она станет токсичной — читайте тут.
3. Какой чай самый полезный? — читайте тут.
Источник: https://zen.yandex.com/media/onaturalnom/5-produktov-pitaniia-kotorye-mogut-soderjait-kishechnuiu-palochku-ostorojnee-5de3cf79d7859b00b1892afa?from=feed&rid=227389304.513.1575657414720.31888&integration=site_desktop&place=layout
Кишечная палочка Эшерихия коли (Escherichia coli)

Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Читать далее »
Кишечная палочка (лат. Escherichia coli, Эшерихия коли) — это вид бактерий, которые могут быть обнаружены в ЖКТ, половой, мочевыделительной системах.
Некоторые штаммы являются частью естественной микрофлоры желудка. Бактерии имеют вид закругленных на кончиках палочек 0,4-3 мкм длиной.
Уменьшение или увеличение нормального (106– 108) количества Escherichia coli считается дисбактериозом первой степени.
Краткая характеристика
Некоторые бактерии обладают жгутиками и за счет этого могут перемещаться. У остальных разновидностей жгутиков и двигательных возможностей нет.
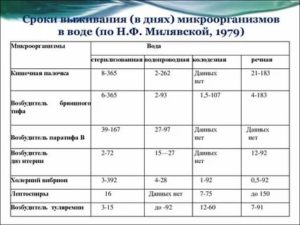
Эшерихия коли некоторое время остаются жизнеспособными в экскрементах, воде и земле, отлично переносят высушивание. Их концентрация в пищевых продуктах стремительно увеличивается при благоприятных условиях.
Солнечные лучи разрушают бактерии за несколько минут. Погибает кишечная палочка при температуре 100 °C, а также при обработке дезинфицирующими средствами (дихлоридом ртути, формалином, гидроксибензолом, белильной известью, каустической содой) – какой бы из способов не был выбран, он уменьшает риск заражения.
Значение бактерий
Доля Escherichia coli среди представителей кишечной микрофлоры организма колеблется в пределах 1%, однако выполняемые ими функции важны для слаженной работы ЖКТ.
Располагающиеся преимущественно в толстом отделе кишечника Эшерихия коли участвуют в:
- переваривании белков и углеводов;
- синтезировании витаминов К, группы В и биотина;
- переработке холестерина, билирубина, холевых и жирных кислот;
- расщеплении лактозы;
- поглощении кислорода.
Еще кишечная палочка ответственна за сдерживание роста потенциально патогенных бактерий.
История открытия
В 1886 г. педиатр Т.Эшерих выделил кишечную палочку. В честь первооткрывателя она потом и была названа Escherichia coli.
Ученый Г.Н.Габричевский в 1894 г. подтвердил способность бактерии к токсинообразованию.
Позднее А.Адам дифференцировал патогенные типы Эшерихии коли.
Метод серологического исследования, изобретенный Ф.Кауфманом (1942–1945) – основа классификации микроорганизмов.
Разновидности
Существуют непатогенные и патогенные варианты бактерий. Первые – элементы нормальной микрофлоры влагалища, вторые – являются причинами инфекционных недугов мочеполовой системы и ЖКТ. Существует около 100 патогенных видов бактерий.
Их объединяют в 4 типа:
- энтеропатогенные кишечные палочки (ЭПКП);
- энтеротоксигенные кишечные палочки (ЭТКП);
- энтероинвазивные кишечные палочки (ЭИКП);
- энтерогеморрагические кишечные палочки (ЭГКП).
При проникновении в организм диареегенных бактерий развивается эшерихиоз (кишечная колиинфекция, колиэнтерит). Часто поражается ЖКТ, но периодически диагностируется и генерализированная форма патологии.
Пути передачи инфекции
Инфицирование выполняется орально-фекальным способом. Периодически фиксируется контактно-бытовое заражение.
Болезнетворные штаммы попадают в организм при употреблении:
- плохо помытых фруктов и овощей;
- недостаточно прожаренного мяса;
- зараженной воды, некипяченого молока.
Заболевают чаще всего дети дошкольного возраста.
С момента инфицирования до появления признаков патологии проходит 1-3 дня.
Симптомы поражения ЖКТ
В зависимости от типа болезнетворных бактерий, попавших в организм, кишечные инфекции протекают с различными симптомами.
Инфицирование энтеропатогенными штаммами по проявлениям напоминает сальмонеллез.
У пациента возникают:
- боли в животе;
- тошнота;
- рвота;
- нарушения температуры тела и стула.
Патологический процесс проходит за 3-6 суток.
Заражение энтеротоксигенными бактериями называется «диареей путешественников» и чаще всего возникает у людей, оказавшихся в другом часовом поясе или климатической зоне. Недуг беспокоит 2-5 дней.
Симптомы заболевания:
- диарея;
- головная боль;
- тошнота;
- вялость;
- рвота;
- дискомфорт в области желудка;
- повышенная температура.
Энтероинвазивные Эшерихии коли провоцируют патологический процесс, напоминающий по признакам дизентерию.
Заболевшего человека беспокоит:
- цефалгия;
- изменение температуры тела;
- ухудшение аппетита;
- болезненные ощущения в области живота;
- диарея.
Недуг проходит в течение 7 дней, иногда затягивается до 10 суток.
Энтерогеморрагические микроорганизмы
Инфицирование энтерогеморрагическими бактериями является опасной патологий и диагностируется преимущественно у детей. Воспалительный процесс напоминает по симптоматике геморрагический колит.
Патология характеризуется:
- головной болью;
- тошнотой;
- головокружением;
- изменением температуры;
- рвотой;
- дискомфортными ощущениями в животе;
- диареей;
- снижением аппетита;
- слабостью.
Выздоровление происходит спустя 7 суток.
Последствия
Около 5% случаев болезней, спровоцированных энтерогеморрагической бактерией, осложняются гемолитико-уремическим синдромом (ГУС).
Повышенный риск угрожает: детям от 6 месяцев до 4 лет, людям старшей возрастной группы.
Признаки заболевания:
- эритроцитурия;
- гемолитическая анемия;
- протеинурия;
- нарушение работы почек;
- желтушность кожных покровов;
- нарушение мочеиспускания;
- отечность.
Другие осложнения (судороги, параличи, повышение тонуса мышц, геморрагическая пурпура) при инфицировании Эшерихиями коли возникают редко.
Инфицирование мочевыводящей и половой систем
Заражение происходит вследствие недостаточного соблюдения гигиенических правил, ношения определенной формы белья (трусики-стринги), при анальном акте или незащищенном сексе с партнером, имеющим простатит, орхит или эпидидимит, возбудителем которых стала кишечная бактерия.
Инфицирование Эшерихиями коли провоцирует воспалительные процессы (цистит, кольпит, эпидидимит, вульвовагинит, эндометрит, хронический простатит, уретрит, пиелонефрит) в мочевом пузыре, почках, половых органах.
Если большое количество бактерий проникает в брюшную полость – развивается перитонит.
Эшерихии коли у женщин
Единичные экземпляры микроорганизмов периодически присутствуют во влагалище. Однако большое количество бактерий, попавших в мочеполовую систему, не выходит с вагинальными выделениями или мочой, закрепляясь на слизистых.
Из уретры или влагалища Эшерихия коли может мигрировать в другие органы (почки, матку, мочевой пузырь, яичники), вызывая патологические процессы:
- циститы;
- вагиниты;
- пиелонефриты;
- эндометриты;
- сальпингоофориты.
Если женщина становится носителем кишечной бактерии, то инфекционный процесс в мочеполовой системе будет активизироваться при снижении иммунитета (переохлаждении или эмоциональном перенапряжении).
Эшерихия коли у мужчин
У представителей сильного пола воспалительные процессы негативно отражаются на качестве жизни, ухудшая сексуальную и мочевыделительную функции.
Мужчины редко болеют циститами и пиелонефритами. Их основные проблемы – простатиты, орхиты и эпидемиты.
Если представитель сильного пола имеет хроническое заболевание, вызванное Эшерихиями коли, то воспалительный процесс будет обостряться при снижении защитных сил организма. При этом патологию тяжело излечить.
Инфицирование при беременности
Диагностирование бактерии в мазке или моче у вынашивающих малыша женщин свидетельствует об инфицировании, но не всегда является признаком заболевания.
Для профилактики осложнений (цистита, кольпита, пиелонефрита, раннего излития околоплодных вод) необходима антибиотикотерапия.
Инфицирование младенца при прохождении по материнским родовым путям может стать причиной серьезных патологий – сепсиса, менингита.
Кишечная палочка у малышей до года
У грудничков небольшое количество бактерий в норме имеется в ЖКТ. Периодически они выявляются даже во рту. У ребенка обычно диагностируются гемолитические или лактозонегативные микроорганизмы. Первый вариант инфицирования протекает с учащенным (до 10 раз в сутки), разреженным стулом, рвотой, дискомфортными ощущениями в животе. Терапия необходима.
Лактозонегативные бактерии – часть естественной микрофлоры (до 5% от числа всех Эшерихий коли ЖКТ). Если симптоматика маловыражена (стул в норме, грудничок спокоен, нет рвоты) и малыш стабильно набирает вес, то лечение не проводится. При потере массы тела – необходима терапия антибиотиками.
Диагностика
Основным методом диагностики является бактериологический посев – анализ, направленный на обнаружение в образцах мочи, рвотных массах, влагалищных мазках кишечной палочки.
Эшерихиоз дифференцируют от шигеллеза, сальмонеллеза, пищевых токсикоинфекций.
Диагностика выполняется также с назначением общеклинических методов исследования:
- копрограммы;
- биохимического и общего анализов крови;
- общего анализа мочи.
Могут быть рекомендованы инструментальные методы диагностики (УЗИ, ректороманоскопия, урография).
Питание
При инфекционных патологиях, спровоцированных кишечной палочкой, человеку необходима щадящая диета.
Коррекция питания состоит в исключении:
- жареных, жирных, острых блюд;
- маринадов;
- консервов;
- копченостей;
- молока;
- свежих фруктов.
Разрешены вареные рыба, мясо и овощи, слизистые супы, каши, приготовленные на воде, йогурты, кефиры.
Питьевой режим
При появлении первых симптомов заражения патогенными бактериями и до абсолютного выздоровления необходимо пить регидратационные растворы (нормализуют кислотно-щелочной и водный балансы).
Это могут быть аптечные препараты (Гидровит, Регидрон, Цитраглюкосолан, Глюкосолан) или домашний раствор. Для приготовления последнего смешивают 1 ч. л. соли, 1 ст. л. сахара,0, 5 ч. л.
соды и 1 л воды.
Человеку необходимо принимать по 300-500 мл раствора после каждого эпизода диареи или рвоты.
При отсутствии возможности купить или приготовить регидратационные растворы пьют компоты, воду, чай, кисели, узвары, соки.
Принципы терапии
Специалист, узнав, что причиной патологического процесса является такая бактерия, как Escherichia coli, начинает лечение. Медикаментозная терапия заключается в назначении антибиотиков (Моксифлоксацина, Меропенема, Нитрофуранама, Левофлоксацина, Цефепима, Амикацина). Продолжительность лечения – от 3 до 14 дней.
Через 4-8 недель после завершения антибиотикотерапии повторно выполняют бактериологический посев. Отсутствие кишечной палочки свидетельствует об излечении. Наличие бактерии Эшерихия коли означает, что терапия была недостаточно эффективной и требуется повторная терапия с подбором другого медикаментозного препарата.
При кишечных патологиях прописывают энтеросорбенты (Энтеросгель, Смекта, Лигнин, Полисорб), бактериофаги (фаги) – вирусы, выборочно поражающие бактериальные клетки.
При повышении температуры назначают жаропонижающие препараты (Аскофен, Калпол, Аспирин).После завершения лечения около 2-3 недель необходимо пить пробиотики (Бифидумбактерин, Линнекс, Энтерол, Ацилакт, Бифиформ) для нормализации микрофлоры кишечника.
Терапия беременных и детей начинается с назначения биактериофагов и пробиотиков. При отсутствии результата – необходимы антибиотики.
Профилактика
Избежать заражения сложно. Для профилактики эшерихиозов всех видов важно:
- соблюдать правила индивидуальной гигиены и термической обработки продуктов;
- употреблять тщательно промытые фрукты и овощи;
- иметь постоянного полового партнера;
- кипятить воду перед питьем.
Можно, посоветовавшись предварительно со специалистом, периодически пить пробиотики для улучшения иммунитета.
Кишечная палочка – неотъемлемая часть окружающей среды и человеческого организма. Патогенные штаммы бактерии – причина воспалительных заболеваний кишечника, мочеполовой системы. Своевременная диагностика и терапия значительно уменьшает риск осложнений, позволяя сохранить качество жизни на комфортном уровне.
Источник: https://ogastrite.ru/zabolevaniya-zheludka/kishechnaya-palochka-esherixiya-koli-escherichia-coli/