Фиброзное воспаление
Фиброз легких: причины и лечение
Фиброз легких — патология, при которой высок риск тяжелой формы COVID-2019. И она же относится к серьезным последствиям коронавирусной инфекции. Рассказываем о причинах и симптомах этого заболевания.
Что такое фиброз легких?
Фиброзом легких называют патологию, при которой в тканях легкого образуется рубцовая (фиброзная) ткань.
Из-за этого эластичность тканей легких снижается. Кислород и углекислый газ хуже проходят сквозь стенки легочных пузырьков — альвеол.
Все это становится причиной нарушения дыхательной функции, одышки, нехватки кислорода. При отсутствии лечения и прогрессировании болезни срок жизни составляет не более трех лет.
В чем причины образования рубцов в легком?
Воспалительные процессы на альвеолах — основная причина формирования соединительной ткани и ее разрастания. Что может спровоцировать воспаление?
Важную роль отводят наследственному фактору. Склонность к фиброзу проявляется в семейном анамнезе у 20% больных.
Спровоцировать процесс фиброза легкого могут и другие факторы. Если есть семейная история болезни — риск значительно повышается.
Но и без наследственной предрасположенности фиброз легких возникает у тех, кто курит, занят на вредном производстве.Чаще всего болезнь выявляется у людей старше 50 лет. Мужчин с таким диагнозом в 2 раза больше, чем женщин. Основная причина — курение.
Осложненные легочные болезни — альвеолит, асбестоз, туберкулез, саркоидоз, тяжелые пневмонии — тоже могут стать причиной фиброза тканей.
Именно по этой причине фиброз легких относят к осложнениям коронавирусной инфекции. Он может развиваться как следствие тяжелого воспаления легких.
Внелегочные патологии тоже могут провоцировать фиброз легкого. К ним относятся склеродермия, ревматоидный артрит, красная волчанка и т. д.
Интоксикации летучими химическими веществами, долгий прием некоторых лекарственных препаратов, радиоактивное излучение тоже приводят к разрастанию рубцовой ткани.
Среди лекарств, которые могут провоцировать легочный фиброз, метотрексат, антибиотик сульфасалазин, производные антимикробного вещества нитрофурана, средства от аритмии амиодарон, пропранолол.
Виды и формы фиброза легкого
Идиопатической (первичной) называют форму легочного фиброза с неустановленной этиологией — когда непонятно, почему возникла болезнь.
При интерстициальном легочном фиброзе есть возможность установить причину болезни. В зависимости от причин выделяют несколько видов.
Фиброзы вследствие пылевых заболеваний возникают на фоне силикоза, асбестоза — вдыхания силикатной пыли, мельчайших частиц асбеста.
Лекарственный легочный фиброз может развиваться из-за длительного курса терапии средствами от аритмии, химиотерапии опухолей, некоторых антибиотиков, антимикробных препаратов.Фиброзы разных органов, в том числе и легких, возникают на фоне болезней соединительных тканей.
Легочный фиброз может поражать только часть одного легкого, целое легкое или весь парный орган.
Среди стадий выделяют фиброз или пневмофиброз с умеренным тяжистым разрастанием рубцовой ткани, склероз (пневмосклероз) с грубым замещением участков и цирроз легкого.
При последней стадии — циррозе — легочная ткань полностью замещается рубцовой. Повреждаются бронхи и кровеносные сосуды.
Симптомы легочного фиброза
Основной и ведущий симптом — это одышка. На начальной стадии фиброза легких она появляется только при физических нагрузках.
С прогрессированием заболевания и разрастанием фиброзной ткани газообмен ухудшается. Ощущение нехватки воздуха нарастает, одышка появляется даже в состоянии покоя.
Кашель — тоже один из ведущих признаков фиброзных изменений в тканях легких. Как правило, он сухой, непродуктивный. Возможно отделение небольшого количества мокроты.
Один из вероятных признаков — гастроэзофагеальный рефлюкс с частой изжогой.
Из-за недостатка кислорода нарушается кровообмен. Первыми страдают кожные покровы. Это заметно по бледности, цианозу (синюшному оттенку кожи).
Слабость, нарастание утомляемости, невозможность к тяжелой, а затем умеренной и легкой физической нагрузке тоже входят в признаки фиброза легких.
Если болезнь длительная, у половины пациентов начинается изменение формы пальцев рук — синдром «барабанных палочек». Они становятся толще, ногтевая пластина выпуклая, похожа на лупу.При значительном поражении легких симптоматика дополняется картиной «легочного сердца», признаками сердечной недостаточности. В этом списке признаков — выраженная одышка, ускоренное сердцебиение, отечность ног, боли за грудиной, набухание, пульсация вен на шее.
Как лечат фиброз легких?
Специальной и эффективной терапии для легочного фиброза нет.
Ведутся разработки и тестирование препаратов, направленных на уменьшение количества рубцовой ткани — для течения всех видов фиброзов.
Некоторые, в частности, иммунодепрессанты, способны уменьшать процесс рубцевания за счет подавления реакции организма на воспаление. Однако список побочных эффектов от такой терапии пока слишком велик.
К основным рекомендациям лечения относят исключение воздействия вредных факторов — курения, профессиональных вредностей, лечение основного заболевания.
Помогает поддерживать состояние пациента кислородотерапия, некоторые противовоспалительные препараты.
Если фиброз выражается ограниченными участками пневмосклероза и клинически не проявляется, терапию не проводят.
При наличии тотального фиброза помогает только хирургическое лечение: удаление части легкого или его пересадка.
Чем опасен фиброз легких?
При фиброзе легкого к опасным осложнениям относят хроническую дыхательную недостаточность и все последствия нехватки кислорода для организма.
Средняя продолжительность жизни при идиопатическом легочном фиброзе — 3 года.
Воспаления легких любой этиологии — бактериальной или вирусной — возникают легче и протекают намного тяжелее, чем у здоровых людей.
Болезнь легче предупредить, чем вылечить. Для профилактики надо отказаться от курения, использовать средства индивидуальной защиты на вредной работе, своевременно лечить воспалительные процессы в легких.
Если требуется прием лекарственных средств, повышающих риск фиброза, нужен регулярный контроль состояния легочных тканей: рентген, КТ, МРТ, дыхательные тесты.Источник: https://doctor.rambler.ru/pharma/43982490-fibroz-legkih-prichiny-i-lechenie/
Фиброзирующий альвеолит: что это такое, лечение и симптомы, диагностика заболевания

Дыхание – одна из главных функций жизнедеятельности человека. При вдохе в организм через легкие попадает кислород, происходит вентиляция легких.
Наряду с внешним дыханием идет внутренний газообмен между кровью и альвеолярным воздухом. Кровь переносит кислород во все ткани и клетки человеческого организма, обеспечивая окислительные процессы (клеточное дыхание). В результате окисления появляется энергия, вода, тепло, необходимые для поддержания жизни.
Легкие отвечают за теплорегуляцию, а также выводят из организмы аммиак, углекислоту, воду, пыль, мочевую кислоту. Без дыхания жизнь невозможна.
Среди множества болезней легких следует выделить такое опасное поражение, как фиброзирующий альвеолит – воспалительный процесс в альвеолах представляющий смертельную опасность для человека.
Этиология заболевания: стадии и клинические проявления
Механизм развития фиброзного альвеолита таков: воспалительный процесс в легких приводит к замене легочной ткани соединительной тканью, которая со временем утолщается и разрастается, появляются рубцы. Легочная ткань теряет свою эластичность и способность пропускать через себя кислород и углекислый газ.
Данный процесс называется фиброзом и ведет к непроходимости альвеол (респираторных отделов, отвечающих за газообмен) и кислородному голоданию. Дыхательная недостаточность опасна нарушением клеточного обмена веществ.
Фиброзирующий альвеолит развивается стадийно:
- Острая (интерстициальный отек). Пораженные сосуды альвеол не справляются с избытком поступающей крови, в результате чего кровяное давление повышается, и интерстициальная жидкость из капилляров попадает в альвеолы, образуя их отек.
- Хроническая (интерстициальное воспаление) или альвеолит. Обширное развитие фиброза, повреждающего легочную ткань. Недостаток кислорода ведет к усиленной выработке коллагена (соединительной ткани) и разрывам альвеол.
- Терминальная (интерстициальный фиброз). Расстройство газообмена и кислородное голодание в результате полного замещения соединительной тканью легочной ткани
В ходе заболевания альвеолы накапливают жидкость, содержащую фибрин (белок, составляющий основу тромботических образований). В дальнейшем в альвеолах появляются белковые отложения в виде гиалиновых мембран, опасных для жизни пациента.
Существует вторая классификация стадий альвеолита, выделяющая:
- Начальную стадию. Незначительные макроскопические изменения в легких (их увеличенная плотность) сочетаются с поражениями микроскопического характера (склероз респираторных тканей легких с сохранением паренхимы легких). Площадь пораженной ткани постепенно увеличивается, альвеолярные перегородки отекают, возникают воспалительные инфильтраты. Экссудат скапливается в альвеолах и приводит к протеинозу легких.
- Позднюю стадию. Легочная ткань полностью утрачивает эластичность и воздушность, структура легких ячеистая, наблюдается пневмосклероз дыхательных отделов и многочисленные кисты. За счет поражения стенок альвеол и кровеносных капилляров, наступает дисфункция аэрогематического барьера, что приводит к дыхательной недостаточности.
Причины развития воспаления альвеол и возможные осложнения
Существуют медицинские и природные факторы, провоцирующие фиброзирующие альвеолиты. К ним относятся:
- Профессии, связанные с птицеводством и фермерством, деревопереработкой, выпечкой хлеба, переработкой грибов, производством сыра, сортированием шерсти животных, производством кирпича и металла и прочие.
- Аденовирусы (инфекции, поражающие органы дыхания и пищеварения, а также слизистые глаз) вирус гепатита С, вирус герпеса, ВИЧ.
- Наследственность.
- Пожилой возраст.
- Плохая экология.
- Аутоиммунные сбои.
- Длительное воздействие аллергенов.
- Влияние лекарственных средств (иммунодепрессантов, противоопухолевых антибиотиков, противогрибковых и антибактериальных лекарств, препаратов от диабета и аритмии, вазоактивных лекарств, ферментов).
- Последствия токсического воздействия (пестицидов, гербицидов, нитро газов, пластмасс, аммиака и сероводорода, солей, металлического дыма и пара).
- Курение.
Негативные последствия заболевания:
- сердечно-сосудистая недостаточность,
- формирование «легочного сердца» (увеличения сердца в результате легочных недугов),
- вторичное инфицирование,
- рак лёгких,
- хронический бронхит,
- отек легких,
- летальный исход,
- легочная эмфизема (расстройство вентиляции легких и легочного кровообращения).
Идиопатическая форма является самой опасной, быстро прогрессирует. Пациент редко может прожить более 5 лет после инфицирования. Пораженные ткани не восстанавливаются, лечение направлено на предотвращение дальнейшего разрастания соединительной ткани (фиброза).
Токсические и аллергические альвеолиты более благоприятны, лучше поддаются терапии, но есть вероятность их перехода в хроническую стадию.
По своей природе фиброзирующий альвеолит бывает:
- Идиопатический: тяжелое заболевание, проявляющее себя в виде обычной либо нетипичной пневмонии, острой пневмонии, облитерирующего бронхиолита. Больного беспокоит : температура, боль в суставах, одышка, слабость, миалгия, деформирование ногтей, тахикардия.
- Аллергический альвеолит: поражение бронхиол и альвеол вследствие реакции на пыль. Аллергены: птичьи перья, помет, плесень, пыль, лекарства, пищевые белки. Симптомы: цианоз, озноб, кашель со скудной мокротой, хриплое дыхание, боль в груди, гипоксемия, гипертензия легких и пневмосклероз. Признаки: слабость, жар, сухой кашель, появление артралгии, кахексии, низкая работоспособность
- Токсический: вызван химическими веществами и провоцирует некроз легочных сосудов, разрывы капилляров, образование тромбов, отек стенок альвеол, наступление альвеолярного коллапса. Состояние требует немедленной реанимации.
Симптомы зависят от стадии болезни (острой, подострой либо хронической) и нарастают по мере прогрессирования заболевания.
Технические методы диагностики
При первичном осмотре пациента пульмонолог в обязательном порядке прослушивает легкие стетоскопом. Альвеолит вызывает жесткое дыхание и хрипы.
Определить характер болезни можно с помощью общего анализа крови. Наиболее верными показателями станут высокий гемоглобин и завышенное число эритроцитов, а также высокое СОЭ, что говорит о наличии воспаления. Лейкоциты при этом в норме.
Не менее важным будет назначение биохимии крови, которая покажет завышенные билирубины, высокий показатель лактатдегидрогеназы (отвечает за окисление глюкозы), сигнализирующий о разрушении легочной ткани.
Высокий серомукоид (входит в состав соединительной ткани) и гаптоглобин (белок, связывающий гемоглобин в крови) предупреждают врача о воспалительном процессе. Одной из причин отека легких служит сверх проницаемость альвеолярных сосудов. Биохимия выявляет эту патологию при помощи высокого гликопротеина (структурного белка).
Наиболее информативны технические методы диагностики:
| Рентгенография легких | Определяет наличие кист, отека, очаговых теней, выявляет трахеоэктазию (бронхи и трахея ненормально увеличены), эмфизему (завоздушенность легких), рисунок легкого приобретает вид пчелиных сот | Беременность и период лактации |
| Компьютерная томография (четко разграничивает фиброзирующий альвеолит с эмфиземой и другими патологиями) | Полностью обрисовывает картину альвеолита: поля легких затемнены, стенки бронхов утолщены, альвеолярные стенки повреждены фиброзом, легочная паренхима не эластична, просветы бронхов расширены и неравномерны | Психические заболевания, беременность, наличие почечной или печеночной недостаточности, повышенная чувствительность к йоду |
| Биопсия (микроскопическое исследование образцов легочной ткани, полученных с помощью пункции). Бывает открытой, транс бронхиальной и торакоскопической | Исключает другие диагнозы: пневмонит, опухоли легких, пневмонию, гистиоцитоз (образование рубцов) | Кисты в органах дыхания, легочная гипертензия, гипоксия, анемия, миокардная недостаточность, эмфизема, несвертываемость крови |
| Бронхоскопия (исследование слизистых бронхов при помощи эндоскопа). Ее виды: ригидная и гибкая | Определяет отек бронхов, наличие воспаления, опухоли, расширенность лимфатических узлов | Инсульты, инфаркты, стенозы, бронхиальная астма, эпилепсия, шизофрения, сердечная недостаточность, гипертония |
| Ангиопульмонография (введение в легочную артерию контрастного вещества) | Изучает легочный кровоток, состояние сосудов, определяет наличие легочной эмболии (тромбоза) | Высокая температура, беременность, астма, аллергия на йод, почечная недостаточность |
| Магнитно-резонансная томография (радиоволновое обследование) | Показывает затемнения, изменения в структуре клеток, изучает плевральную полость, лимфатическую ткань, легочные контуры | Вживленный металлический имплантат, кардиостимулятор, нарушения психики |
| Сцинтиграфия (фотографирование органа с помощью радиоактивных веществ) | Диагностирует кислородное голодание тканей, расстройство легочного кровообращения | Аллергия, лактация, беременность |
Наиболее информативен метод компьютерной томографии, именно он наиболее точно исследует паренхиму легких (по сравнению с биопсией и рентгеном).
Можно ли навсегда вылечить фиброзное воспаление?
Фиброзирующий альвеолит лучше поддается терапии у женщин и молодежи при течении болезни не более 1 года. Все лекарственные средства направлены на устранение дыхательной недостаточности и недопустимости перехода фиброза в хроническую форму. На данный момент отсутствуют препараты, способные полностью вылечить фиброзные изменения.
Лечение фиброзирующего альвеолита состоит из нескольких групп химических веществ:
- Гормональные препараты , глюкокортикостероиды, подавляют воспалительные процессы, предупреждая разрастание соединительной ткани в альвеолах: Преднизолон, Гидрокортизон, Дексаметозон,
- Противофиброзные средства , борются с выработкой коллагена, отвечающего за клетки соединительной ткани (Пирфенидон, Колхицин, Пеницилламин, Интерферон),
- Бронхолитические препараты , направлены на расширение бронхов, предупреждающие удушье и отек (Сальбутамол, Эфедрин, Беродуал, Теофилин, Метацин, Кетотифен),
- Цитостатические лекарства , Азатиоприн, Циклофосфамид, Бусульфан, Нимустин, Стрептозотоцин, Трофосфамид часто используются при аутоиммунном характере заболевания.
Использование кислородной терапии (ингаляционной и неингаляционной) хорошо зарекомендовало себя в борьбе с одышкой, дыхательной недостаточностью и гипоксией.
При неэффективности медикаментов и быстром течении фиброзного процесса единственным шансом спасти жизнь становится трансплантация легких – пересадка здорового донорского органа больному человеку.
Операция не проводится ВИЧ инфицированным пациентам, онкологическим больным, лицам с нарушениями психики, зависимым от алкоголя и наркотиков, пожилым людям.
Для предупреждения болезни целесообразно выполнять умеренные физические нагрузки и специальные дыхательные упражнения. Желательно отказаться от вредных привычек, проходить регулярные осмотры у пульмонолога и минимизировать контакты с аллергенами и токсическими веществами.
Загрузка…
Источник: https://prof-medstail.ru/bolezni-legkih/fibroziruyushhij-alveolit-prichiny-diagnostika-i-lechenie
Что такое легочный фиброз — симптомы, лечение и профилактика
Фиброз лёгких – это заболевание, которое характеризуется заменой собственных тканей дыхательного органа на соединительные. Этот процесс ведёт к нарушению функционирования структурных единиц лёгких, что напрямую ведёт к дыхательной недостаточности. Обычно фиброзу лёгких предшествуют воспалительные процессы.
Причины заболевания
Факторов, которые могут привести к развитию заболевания, довольно много:
- инфекционно-воспалительные процессы, протекающие в дыхательной системе (в том числе коронавирус COVID-19 и хронические патологии);
- врождённые заболевания лёгких наследственного характера;
- аллергические реакции;
- астма;
- облучение;
- длительное применение медикаментов (антибиотических препаратов, сульфаниламидов и др.);
- инфекционные заболевания (сифилис, туберкулёз);
- травмы;
- курение (длительное);
- негативное влияние факторов окружающей среды;
- профессиональные болезни (антракоз, силикоз, бериллиоз и др.).
Виды лёгочного фиброза
Разновидностей лёгочного фиброза всего существует две:
- Идиопатический фиброз (невозможно выявить первичное заболевание, которое привело к развитию патологии).
- Интерстициальный фиброз (первичное заболевание можно выявить).
ВАЖНО! Чаще всего встречается именно второй вид заболевания.
Формы заболевания
Если разновидностей патологии всего две, то её форм огромное множество:
- Линейный (диффузный) фиброз – при этой патологии соединительная ткань быстро разрастается, охватывая основную часть лёгких. Орган становится плотным, уменьшается в размере. Патология влечёт за собой структурные изменения и нарушения газообменной функции.
- Локальный – зарубцевавшиеся ткани имеют чёткие границы. Участок поражения уменьшается в размерах, но при этом утолщается. Функция газообмена не нарушается, механические способности органа тоже. Симптоматика может быть скрытой.
- Ацинарный – фиброзная ткань поражает ацинарные единицы органов.
- Очаговый – на органе рубцуется сразу несколько участков, при этом они могут иметь чёткие границы или быть размытыми и нечёткими.
- Базальный – ткань лёгких рубцуется в нижней части органа.
- Прикорневой – болезнь поражает зоны анатомического соединения лёгких (лёгочная артерия, сердце и т. д.).
- Апикальный – патология затрагивает апикальный сегмент лёгких, фиброзная ткань разрастается в верхней воловине органа.
ВАЖНО! Некоторые медики объединяют виды и формы лёгочного фиброза в единую классификацию.
легочный фиброз симптомы
Симптомы
Коварство заболевания в том, что на начальной стадии его практически невозможно выявить:
- Первой заметной симптоматикой является нарушение дыхания и одышка. Изначально одышка появляется после длительных физических нагрузок. По мере развития патологии одышка будет усиливаться и проявлять себя даже в состоянии покоя.
- Далее появляется кашель. Первое время он будет сухим.
- Некоторые пациенты жалуются на чувство сдавленности и боль в грудине, которые усиливаются при попытке глубоко вздохнуть.
- Постепенно пациент начнёт сбрасывать вес (вплоть до 15 кг в течение 6 месяцев).
В числе общих недомоганий можно выделить:
- слабость;
- быструю утомляемость;
- кожные покровы меняют цвет, становятся синюшными;
- позже синюшность переходит и на слизистые покровы;
- дыхательная недостаточность проявляется не только после физических нагрузок, но и в состоянии покоя.
Лечение фиброза лёгких
Процесс лечения фиброза должен осуществляться только опытным врачом.
ВАЖНО! Ни в коем случае не занимайтесь самолечением, поскольку вы можете только усугубить состояние
Обычно терапия основывается на следующих лечебных мероприятиях:
- из дыхательного «рациона» исключаются все вредоносные компоненты (пыль, химикаты, вредные пары, сигаретный дым и т. д.);
- проводится кислородотерапия (пациент должен носить специальную маску, через которую будет поступать кислород);
- использование медикаментозных препаратов широкого спектра воздействия;
- хирургическое вмешательство (крайний случай, обычно во время операции пациенту удаляют часть поражённого фиброзом лёгкого);
- народные средства (в качестве вспомогательной терапии можно использовать только одобренные врачом методы, например настойку горицвета с фенхелем и плодами тмина: настаивайте такое средство, а затем процедите и употребляйте трижды в сутки);
- дыхательная гимнастика (помогает восстановить дыхательный функционал лёгких).
Осложнения и последствия
Поскольку фиброз лёгких – патология серьёзная, пройти бесследно она не может. Даже если заболевание удалось победить, в лёгких всё равно произойдут непоправимые изменения, от которых будет невозможно избавиться.
Самые распространённые осложнения фиброза лёгких:
- хроническая дыхательная недостаточность (организму будет постоянно не хватать кислорода);
- лёгочная гипертензия;
- хроническая форма лёгочного сердца;
- развитие пневмонии (иногда к патологии может присоединиться вторичная инфекция).
легочный фиброз
Чётко установить, правда ли это, нельзя. Сейчас врачи со всего мира пытаются проследить последовательность симптомов, которые возникают при коронавирусе. Поскольку данный вирус затрагивает прежде всего лёгкие, то, естественно, исключать развитие вторичного фиброза лёгких на фоне этого заболевания нельзя.
Однако при этом фиброз лёгких при коронавирусе чаще всего развивается у тех пациентов, которые страдают от хронических заболеваний дыхательной системы, патологий иммунной системы, длительного курения и т. д. Таким образом, можно предположить, что лёгочный фиброз связан не столько с вирусным заболеванием, сколько с особенностями ослабленного хроническими проявлениями организма конкретного пациента.
Профилактика фиброза лёгкого
В число профилактических мер входят:
- Полный отказ от вредных привычек, особенно от курения.
- Полноценный отдых, чёткий режим дня и отдыха.
- Избегание серьёзных физических нагрузок.
- Регулярные прогулки на свежем воздухе, занятие спортом, ежедневное выполнение дыхательных упражнений.
- Избегание стрессовых ситуаций, предотвращение депрессии, нервных срывов.
- Регулирование питания. Исключите из рациона жирные, солёные, острые блюда. Включите в рацион злаковые, фрукты, овощи, нежирные сорта рыбы и мяса, кисломолочные продукты.
- Регулярно проходите плановое обследование, посещайте терапевта, следите за состоянием своих лёгких. Обязательно консультируйтесь с пульмонологом, если страдает от хронических заболеваний дыхательной системы и лёгких в частности.
отказ от курения
Заключение
Лёгочный фиброз опасен, прежде всего, своей незаметностью на ранних этапах развития. Когда пациент обнаруживает у себя симптомы заболевания, уже становится слишком поздно – болезнь вступила в активную фазу развития. Именно поэтому важно следить за состоянием своего здоровья, не заниматься самолечением и регулярно проходить медобследования.
Источник: https://mirzheludka.ru/bolezni/legochnyy-fibroz/
Фибринозный плеврит: причины, симптомы и лечение
Фиброзный плеврит — это заболевание, название которого говорит само за себя. Оно проявляет себя в виде воспалительного процесса в плевре. Обычно заболевание — следствие долевой (крупозной) пневмонии.
В ходе этой болезни на поверхности плевральных листков возникает специфический налет. Иной причиной для плеврита может стать ряд других заболеваний, таких как ревматизм, травма легкого, рак или туберкулез.
Сухой фибринозный плеврит
Представляет собой опасное заболевание, так как при нем в плевральной полости отсутствует легкий экссудат, который содержит в себе определенное количество фибрина.
В итоге скопившаяся жидкость обмывает плевральные листки, после чего и скапливается фибринозный налет, который увеличивает толщину стенки плевры. В дальнейшем идет процесс замены стенок самой плевры фибринозными тканями.
Сухой плеврит выявляется в период зарождения заболевания, когда ткань лишь начинает воспаляться. Он охватывает кашлевые рецепторы, вследствие чего зараженный человек начинает кашлять.
Этиология явления
Если в организме происходит какой-либо воспалительный процесс, то существуй риск проявления плеврита, в особенности этому заболеванию подвержены больные, воспалительные процессы которых происходят непосредственно в легких или в органах, располагающихся поблизости с плеврой.
Исходя из того, что является толчком для развития этого заболевания, все причины можно подразделить на асептические и септические. Для первой категории характерны многие хронические или патологические заболевания. Ярким примером может послужить красная волчанка или уремия, которая развилась вследствие почечной недостаточности.
Как правило, при уремии на плевральных листках накапливаются азотистые шкалы, а те, в свою очередь, раздражают стенки плевры.
К септическим заболеваниям, то есть к инфекционным, относят: ОРВИ, абсцесс легкого, туберкулез и пневмонии всех типов.
Люди подвержены этому заболеванию, если:
- Постоянно находятся в нервозном состоянии.
- Переносят в силу профессии частое охлаждение.
- Переутомляются.
- Имеют склонность к тяжелой переносимости химических препаратов.
- Не поддерживают здоровый образ жизни.
Симптоматические проявления
Достоверным аускультативным признаком фибринозного плеврита является характерное для этого заболевания трение в плевре. Иногда этот звук напоминает хруст сухого снега. Помимо этого ярчайшими его признаками являются: болезненный, сухой, тяжелый кашель, боли в области грудной клетки или даже икота.
Более того, больные страдают от высокой температуры или озноба, наблюдается поверхностное дыхание, слабость и потливость. На рентгене при фибринозном плеврите выслеживается с пораженной стороны яркое отставание в дыхании.
В медицинской практике самой сложной и основной задачей является своевременно отличить плеврит от перелома ребер или от межреберной невралгии.
Стадии патологии
Фибринозный плеврит — это ответная реакция организма на инородные тела (микробы), развивающаяся в трех стадиях:
- На первой стадии у заразившегося человека расширяются сосуды. Они оказываются легкопроницаемыми и подверженными различным повреждениям. В итоге количество накапливаемой жидкости резко возрастает.
- Вторая стадия характеризуется образованием гнойной массы, так постепенно развивается патология. Определенные отложения, которые известны как фибриновые, создают трение на листках плевры во время дыхания больного. Полость плевры оказывается заполненной карманами и спайками. Все это нарушает убывание экссудата. В целом исходом из всего вышесказанного оказывается гнойное образование.
- К третьей стадии относится процесс выздоровления пациента, все нарушения, произошедшие в организме, приходят постепенно в норму благодаря медикаментам и различным процедурам. Однако заболевание не покидает тело больного — оно переходит в хроническую стадию и затаивается в организме, но зачастую никак в дальнейшем не проявляет себя. Человеку становится гораздо лучше, хотя при этом заразу назвать полностью поверженной нельзя.
Яркой чертой этого недуга является внутрилегочное левостороннее несвойственное воспаление, которое было подтверждено рентгеновским исследованием. Для этого воспаления характерен резкий регресс при проведении антибактериальной терапии. Лечение не занимает продолжительный период, на ранних стадиях заболевание легко поддается терапии.
Серозный
Серозно-фибринозный плеврит выявляется в ходе поражения узлов средостения и лимфатических узлов. Туберкулез — основная причина, источник для проявления этого заболевания. Аллергический процесс, перифокальное воспаление и туберкулезное поражение плевры — три наиважнейших фактора для развития патологии. По своим признакам напоминает обычный плеврит.
Это является следствием того, что первоначальной стадией данного типа заболевания и является сухой фибринозный плеврит. Два вида плеврита, серозный и серозно-фибринозный, имеют свои сходства и различия. К возбудителям подобных недугов можно отнести ряд вирусных заболеваний, а также печально известные брюшной тиф, сифилис, дифтерию и узелковый периартериит.
Исходя из места расположения самой опухоли, различают диафрагмальный, медиастинальный (задний, передний, левый боковой, правый и т.д.), пристеночный (плащевидный, междолевой) виды.
Гнойный плеврит
Он развивается при условии наличия синегнойной палочки и патогенной бактерии в организме. Эта стадия заболевания является самой тяжелой. Возбудители могут спровоцировать плеврит в совокупности и по одиночке. Основой для этой болезни является стафилококковое разрушение легких. Более того, иным очагом этого заболевания являются разрывы пищевода.
При подобной патологии выявляется рубцевание плевры, которое становится следствием скопления большого количества гноя в кармане, то есть в свободной полости. В начальной стадии болезнь представляет собой острый гнойный плеврит, а в дальнейшем она развивается до хронической формы.
Исход может быть благоприятен при условии выздоровления пациента и заживлении опухоли.
В современном мире существует семьдесят четыре возбудителя этого заболевания. В особой опасности заражения находятся жители сельских районов, так как там наиболее оптимальные условия для размножения и выживания вирусов.
Когда возбудители туберкулеза попадают в незараженную зону (помимо легких еще и кожа, кости, лимфоузлы и т.д.), они начинают размножение, что приводит к серьезным последствиям.
В скором времени в зоне развития воспаления образуются бугры, которые имеют свойство саморассасывания или увеличения.
К сожалению, фиброзно-гнойный плеврит заразен, соответственно, он передается воздушно-капельным путем.
Диагностические мероприятия
Одной из важнейших и сложнейших задач на пути к выздоровлению является правильная диагностика заболевания. Наиболее распространенным способом выявления плеврита принято считать рентген.
Общий анализ крови выявляет лейкоцитоз, возросшую СОЭ или анемию. Помимо этого анализ мочи показывает наличие эпителия или эритроцитов. общего белка, а также инородных тел (фибриногена или сиаловых кислот) определяется благодаря биохимическому анализу крови.
Можно выявить при помощи микропрепарата фибринозно-гнойный плеврит. Микропрепарат — предметное стекло, на котором размещается изучаемая единица. При помощи микроскопа рассматриваются объекты зараженных зон. Ниже показан на демонстрационном микропрепарате фибринозно-гнойный плеврит.
Принципы лечения
Учитывая, что плеврит — вторичное заболевание, его следует лечить параллельно с первопричиной. Необходимо, чтобы терапия была комплексной. Цель лечения фибринозного плеврита — как можно скорее снять боли у пациента и устранить опухоль. А в дальнейшем предпринимаются все меры для ликвидации осложнений.
Само лечение включает в себя прием медикаментов, зачастую это сильные антибиотики. Ни в коем случае нельзя избегать или отказываться от вспомогательных процедур, таких как физиотерапия или пункция плевры. Общий курс лечения включает в себя:
- Препараты, снижающие болевые ощущения.
- Медикаменты, обладающие согревающими свойствами.
- Препараты, снижающие уровень кашля.
Нужно иметь в виду, что помещение больного в стационар является неотъемлемым условием для выздоровления, так как все процедуры будут проводиться непосредственно опытными медиками на постоянной основе до полного излечения пациента.
Специалисты также советуют не пользоваться какими-либо народными средствами и избегать самостоятельного лечения на дому, так как деятельность такого рода приводит к необратимым последствиям, которые серьезно сказываются на самочувствии больного.
В ходе болезни лечащим врачом назначается специальная диета, которая отличается высоким содержанием белка и практически полным отсутствием жидкости.Еще одним необходимым условием для выздоровления больного являются обычные прогулки пешком на свежем воздухе и массажи. Во избежание распространения патогенных микроорганизмов следует осуществлять подобные мероприятия в период реабилитации.
Возможные осложнения
Несмотря на то что фибринозный плеврит уже сам является осложнением после иных легочных заболеваний, в условиях неграмотного или нестабильного проведения лечения могут возникнуть определенные осложнения. К ним относят:
- Развитие спаечного процесса в полости плевры.
- Плевросклероз.
- Увеличение плевральных листков.
- Увеличенные шварты.
- Неподвижность диафрагмального купола.
- Дыхательная недостаточность.
Еще одним немаловажным моментом может оказаться свойство воспаленной плевры к сращиванию с другими органами, такими как сердце, что порой даже при хирургическом вмешательстве наносит серьезный ущерб здоровью и становится причиной тяжелых последствий.
Реабилитация
Даже после полного избавления от этого недуга следует посещать санатории на протяжении первых 2-3 лет.
Если лечение было проведено грамотно и были выполнены все необходимые процедуры, то осложнений возникнуть не должно.
В случае несвоевременного начала терапии или слабого иммунитета может проявиться клапанный пневмоторакс. Однако его лечение не представляет труда, а проявляется он предельно редко.
В завершение нельзя не напомнить, что фибринозный плеврит — серьезное заболевание. Оно не может рассосаться само, поэтому попытки лечения самостоятельно, без опытных специалистов лишь ухудшают самочувствие пациента.
В итоге он рано или поздно все равно оказывается в больнице, однако болезнь к этому времени уже слишком запущена. К сожалению, в медицинской практике известны случаи летального исхода, но происходили они десятилетиями ранее, и то очень редко.
Следует уделять больше внимание своему здоровью и при малейших изменениях в самочувствии обращаться к специалистам.
Источник: https://FB.ru/article/395599/fibrinoznyiy-plevrit-prichinyi-simptomyi-i-lechenie
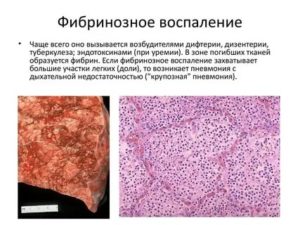
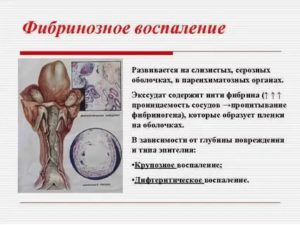
Фибринозное воспаление

Этотвид воспаления характеризуетсяобразованием экссудата, который повыходу из сосудов немедленно свертывается,в связи с чем выпадает фибрин. Этосвертывание экссудата происходитблагодаря содержанию в нем фибриногена,а также потому, что происходит некрозтканевых элементов, способствующийферментативному процессу коагуляции.
Фибринозноевоспаление в зависимости от глубиныпервоначально возникающих измененийподразделяется на две формы – крупознуюи дифтеритическую.
Крупозное (поверхностное) воспаление
Наслизистых, серозных и суставныхповерхностях образуется пленка фибрина,которая вначале легко снимается, обнажаянабухшую, гиперемированную, тусклуюткань.
Впоследствии слой фибринаутолщается (у крупных животных донескольких сантиметров). В кишечникемогут формироваться как бы слепки с еговнутренней поверхности. Фибрин уплотняетсяи порастает соединительной тканью.
Примеры: «волосатое сердце» прифибринозном перикардите, фибринозныйплеврит, мембранозное воспалениекишечника.
Влегких фибрин заполняет полости альвеол,придавая органу консистенцию печени(гепатизация), поверхность разрезасуховатая. Фибринозные отложения влегких могут рассасываться или прорастатьсоединительной тканью (карнификация).Если в результате сдавливания сосудовфибрином нарушается кровообращение,происходит омертвение пораженныхучастков легкого.
Крупозноевоспаление вызывается инфекционнымивозбудителями (пастереллы, пневмококки,вирусы, сальмонеллы).
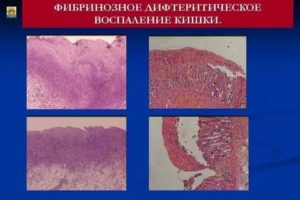
Дифтеритическое (глубокое) воспаление
Приэтой форме воспаления фибрин откладываетсямежду клеточными элементами в глубинетканей. Наблюдается это в слизистыхоболочках и, как правило, являетсярезультатом воздействия инфекционныхфакторов (возбудителей паратифа свиней,грибков и т. п.).
Приотложении фибрина между клеточнымиэлементами последние всегда омертвевают,и участок пораженной слизистой оболочкиимеет вид плотной, суховатой пленки илиотрубевидных наложений сероватогоцвета.
Гнойное воспаление
Этотвид экссудативного воспаленияхарактеризуется образованием экссудата,в котором преобладают полиморфноядерныелейкоциты и продукты их распада.
Жидкаячасть, образующаяся из плазмы, называетсягнойной сывороткой. В ней находятсялейкоциты, частью сохранившиеся, частьюподвергшиеся дистрофии и некрозу.Погибшие лейкоциты называют гнойнымительцами.
Взависимости от соотношения гнойныхтелец и гнойной сыворотки различаютгной доброкачественный и злокачественный.Доброкачественный – густой, сметанообразныйвследствие преобладания в нем лейкоцитови гнойных телец. Злокачественный имеетболее жидкую консистенцию, водянистый,мутный вид. В нем меньше форменныхэлементов и больше гнойной сыворотки.
Причиныгнойного воспаления: микроорганизмы,главным образом гноеродные, грибки(например, актиномицеты), различныепаразиты. В очагах гнойного воспалениянаряду со скоплением гноя (гнойнаяинфильтрация) происходят дистрофическиеизменения, некроз и разжижение местныхтканевых элементов (гнойное расплавление).Локализациягнойного воспаления отличается большимразнообразием. Она может возникать влюбой ткани и органе, а также на серозныхи слизистых оболочках.
Взависимости от локализации гноя различаютнесколько форм гнойно‑воспалительногопроцесса, главнейшие из них: абсцесс,эмпиема, флегмона.
Абсцесс – замкнутая новообразованная полость,заполненная гноем. Некоторые разновидностиабсцессов получили особые наименования.Например, гнойное воспаление волосяноговлагалища – фурункул. Фурункулы иногдасливаются в крупные очаги гнойноговоспаления, называемые карбункулами.Скопления гноя под эпидермисом называютпустулой.
Размерыабсцессов могут быть от едва заметныхдо обширных (15–20 см. и более). Припальпации обнаруживают флюктуацию или,наоборот, напряжение.
Привскрытии обнаруживается полость,заполненная гноем, иногда с обрывкамитканей. Зона, окружающая абсцесс(гноеродная оболочка), имеет видтемно‑красной или красно‑желтойполосы шириной от 0,5 до 1–2 см. Здесь подмикроскопом видны дистрофическиеизменения или некротизированные тканевыеместные элементы, лейкоциты, гнойныетельца, юные клетки соединительнойткани и гиперемированные сосуды.
Исходабсцесса может быть разным. Присамопроизвольном прорыве или приразрезании происходит удаление гноя,спадение и заращивание полости гнойника.
В других случаях, когда рассасываниегноя задерживается, они преобразуютсяв сухую массу, заключенную в фибрознуюкапсулу.
Иногда наблюдается инцистирование,когда гнойный экссудат рассасываетсяскорее, чем разрастается соединительнаяткань. На месте абсцесса формируетсяпузырь (киста), заполненная тканевойжидкостью.
Внекоторых случаях из глубоко лежащихгнойников гной прокладывает себе путьв сторону наименьшего сопротивления,прорывается к свободной поверхности,и после вскрытия полость гнойникасоединяется с ней узким каналом,выстланным грануляционной тканью, такназываемым свищем, или фистулой, черезкоторую продолжает выделяться гной.
Еслигной просачивается по межуточнойсоединительной ткани в нижележащиечасти организма и скапливается в ихмежуточной ткани, например в подкожнойклетчатке, в виде ограниченного фокуса,то говорят о натечном, или холодном,гнойнике.Эмпиема – скопление гноя в естественно замкнутойполости организма (плевральной,перикардиальной, брюшной, суставной).Чаще этот процесс обозначают применительнок пораженной части тела (гнойный плеврит,гнойный перикардит, перитонит и т. д.).
Возникают эмпиемы в связи с травмой,гематогенным, лимфогенным заносом,переходом гнойно‑воспалительногопроцесса с пораженных органов (контактно)или вследствие прорыва абсцесса вполость.
При этом в полостях скапливаетсягнойный экссудат, покровы их набухают,тускнеют, гиперемируются; могут бытькровоизлияния и эрозии.
Флегмона – разлитое (диффузное) гнойное воспалениес разделением гнойного экссудата междутканевыми элементами. Обычно эта формавоспаления наблюдается в органах срыхлой соединительной тканью (подкожнаяклетчатка, межмускульная ткань,подслизистая оболочка, строма органов).
Флегмонозный участок опухает, имееттестообразную консистенцию, синюшно‑краснуюокраску, с поверхности разреза стекаетмутная, гноевидная жидкость. Подмикроскопом между раздвинутыми тканевымиэлементами отмечают скопление гнойногоэкссудата, сосуды расширены и переполненыкровью.
Флегмонозноевоспаление может подвергнуться обратномуразвитию, иногда заканчивается диффузнымразрастанием соединительной ткани(слоновость ткани).
Флегмонозныйочаг, развившийся в слизистой оболочкеи в коже, может вскрыться на свободнуюповерхность одним или несколькимифистулезными ходами. При гнойномразмягчении значительных участковклетчатки кожи и субмукозы наблюдаетсяотделение кожи от подлежащих тканей споследующим некрозом и отторжением их.Образуется обширная, глубокая гноящаясяфлегмонозная язва.
Источник: https://studfile.net/preview/5051595/page:20/